От лечения молочницы становится хуже
7 ошибок в лечении молочницы
 «Как лечить молочницу?» «Как навсегда избавиться от молочницы?» «Мне ничего не помогает…» «У меня молочница?» Наверное, вопрос о молочнице – один из самых частых «гинекологических» вопросов на просторах интернета. «У меня ТА-АКОЙ зуд!» «Я на Мальте – что делать?» «Это молочница? Что делать?».
«Как лечить молочницу?» «Как навсегда избавиться от молочницы?» «Мне ничего не помогает…» «У меня молочница?» Наверное, вопрос о молочнице – один из самых частых «гинекологических» вопросов на просторах интернета. «У меня ТА-АКОЙ зуд!» «Я на Мальте – что делать?» «Это молочница? Что делать?».
Вероятно, вагинальный кандидоз – лидер среди гинекологических заболеваний по показателям самодиагностики и самолечения. Вполне возможно, что самолечение вагинального кандидоза в России может переплюнуть даже попытки самолечения ОРВИ. Хотя бы потому, что при простудах принято брать больничный лист, а для этого придется обратиться к врачу.
Как лечить молочницу – вопрос волнующий умы и смущающий сердца. Гораздо проще рассказать о том, как нельзя лечить молочницу.
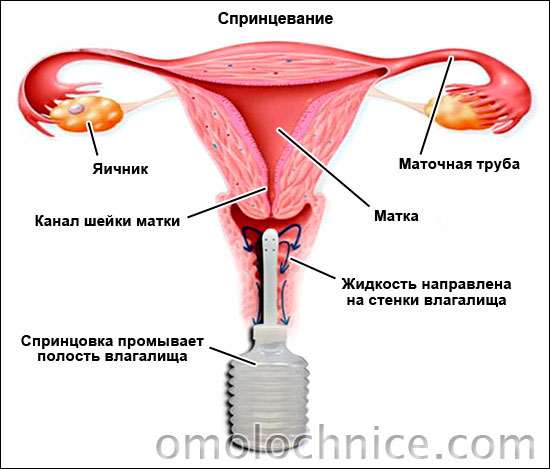
Нельзя самостоятельно ставить себе диагноз на основании чтения форумов, околомедицинских статей, учебников по гинекологии. Нельзя назначать себе лечение, используя телевизионную рекламу. Не стоит использовать для лечения “безобидные народные средства, которые кому-то хорошо помогли” – спринцевание содой, марганцовкой, ромашкой, коньяком, введение во влагалище медовых лепешек, капустных листьев, таблеток аспирина, ломтиков лимона. Не стоит задавать вопрос «Что-нибудь от молочницы» провизору в аптеке (многие провизоры очень любят назначать лечение, видимо некоторые из них перепутали вуз).
Помните, женщина ошибается, ставя себе диагноз “молочница” в 37% случаев!
Почему же «не помогает»?
1. Дефекты диагностики . Чаще всего «ничего не помогает», потому что мы лечим «не молочницу», «не совсем молочницу» или «не только молочницу». Даже «опытным глазом»: при осмотре в зеркалах на гинекологическом кресле, врачи не всегда могут уверенно сказать: «Да у вас молочница, дамочка!» Зачастую выделения настолько не типичны, или картина настолько смазана самостоятельными процедурами, что без лабораторного обследования не обойтись. При самодиагностике чаще всего женщины путают молочницу с бактериальным вагинозом, трихомониазом и атипической формой герпеса. В таких случаях стандартная терапия не дает совершенно никакого эффекта.
2. Применение неэффективных препаратов . До сих пор умудряются наши «продвинутые пользователи» извлекать лекарства из «бабушкиного сундучка». Нистатин и Леворин последние 10 лет не должны применяться для лечения вагинального кандидоза в связи с низкой эффективностью и высокой токсичностью ингибирующей концентрации. Применение нистатина по 1 таблетке 3 раза в день и у меня, и у «молочницы» вызывает слезы умиления. Особенно, если учесть, что в таблетках может быть 250 тыс. ЕД и 500 тыс. ЕД. Таким образом, суточная доза препарата колеблется в пределах 750 тыс. – 1,5 млн. ЕД. Еще в конце ХХ века в медицинских кругах обсуждалась эффективная фунгицидная концентрация нистатина при суточной дозировке от 10 млн ЕД (это 20 таблеток по 500 тыс. ЕД в сутки и более). За 5-7 лет широкого применения препарата, грибы вырабатывают устойчивость к большинству антимикотиков. Поэтому сегодня применение нистатина для лечения вагинального кандидоза возможно, но должно быть ой-как обосновано и продумано!
3. Не все флуконазолы одинаково флуконазолы. Флуконазол – это международное непатентованное наименование (МНН) препарата, утвержденное ВОЗ. Молекула флуконазола была синтезирована и запатентована компанией “Pfizer” (США), которая представила на рынке оригинальный препарат «Дифлюкан». Позднее, после окончания срока действия патента, появились дженерики (копии) этого препарата. В РФ зарегистрировано и продается в аптеках более 30 дженериков (копий) Дифлюкана. Это и Микосист уважаемой компании “Гедеон Рихтер”, и Флуконазол-Тева, и Веро-флуконазол, и Дифлазон компании “KRKA”(Словения), и Микомакс от «Zentiva» (Словения), и Микофлюкан от Dr. Reddy´s Laboratories Ltd. (Индия), и широко разрекламированный российский Флюкостат («Фармстандарт-Лекарства»). Препараты-дженерики положено сравнивать с оригинальным препаратом по разным параметрам – биоэквивалентности, биодоступности, фармакокинетике и др. Правда, для меня было откровением, что регистрируя в России новый препарат-дженерик, можно проводить сравнение не с оригинальным препаратом, а другим, ранее зарегистрированным, препаратом-дженериком. Что же получается? Если допускается 80% сходство, то первый дженерик – это 80% от Дифлюкана, а 25-й дженерик – это всего лишь 80% от какого-то другого дженерика? А насколько он далек от самого Дифлюкана науке неизвестно?
Проблема взаимозаменяемости оригинального препарата дженериками является одной из наиболее конфликтных и спорных. В России на долю дженериков приходится от 78 до 95% оборота лекарственных средств. Понятно, что эти препараты стоят дешевле, а значит, более доступны для населения нашей необъятной страны. Опять же, отечественного производителя, который рекламу с трусиками по всем каналам крутит, поддержать охота.
Однажды, при большом скоплении медицинского народа, был продемонстрирован наглядный эксперимент. Раз все препараты-копии содержат одно и то же действующее вещество, значит, они должны обладать одинаковыми физико-химическими свойствами.
Было вскрыто 5 аптечных упаковок разных флуконазолсодержащих препаратов и проведен простой тест на растворимость. Каждая капсула была вскрыта, порошок высыпан на бумажную салфетку. Как оказалось, содержимое всех капсул было разным! Порошок был белым, желтым, крупнозернистым, мелким, с какими-то черными вкраплениями и т.д. Такие разные флуконазолы вызвали бурное оживление в рядах почтеннейшей публики. Из одной и той же бутылки наполнили водой одноразовые стаканы и высыпали содержимое капсул. Флуконазолы повели себя очень вариабельно: кто-то опустился на дно и остался там лежать, кто-то продолжал плавать на поверхности, кто-то быстро и без остатка растворился. Совершенно очевидно, что вещества из капсул обладали совершенно разными свойствами. Очень сомнительно, что в организме они все должны выполнять одну и ту же работу – угнетать образование эргостерола (основного компонента клеточной мембраны грибов).
Все серьезные исследования, на которые опираются рекомендации по лечению, выполнены с использованием Дифлюкана – оригинального препарата компании “Pfizer”. Насколько некоторые из зарегистрированных препаратов биоэквивалентны оригинальному Дифлюкану – на совести производителей и фармкомитета. Возможно, не во всех флуконазолах есть флуконазол в достаточном количестве и качестве.
4. “Достаточно одной таблэтки!” Нет, не всегда. Далеко не всегда. 150 мг Дифлюкана достаточно при остром кандидозе, если терапия начата сразу же после появления первых симптомов. В других случаях необходим повторный прием через 48 часов. При рецидивирующем кандидозе (рецидивирующим кандидоз считается при возникновении более 4 эпизодов урогенитального кандидоза в течение года) показана длительная супрессивная терапия.
5. Лечение должно быть комбинированным – обязательно параллельное использование местной терапии (свечи, кремы, вагинальные таблетки и пр.) Подбор вагинальной терапии – важный этап. Доктор учитывает различные факторы, рекомендует оптимальную продолжительность курса.
6. “Не все то золото, что блестит” . Молочницу вызывают дрожжевые грибки рода Candida. У человека, в основном, паразитируют 5 видов этих грибов – C.albicans, C.tropicalis, C.krusei, C.glabrata, С.parapsilosis. Причиной урогенитального кандидоза в 80-90% считаются Candida albicans,в остальных случаях (10-20% ) другие виды, в основном C. glabrata. На сегодняшний день мы знаем, что Candida non-albicans (условное объединенное название 4-х других видов) гораздо хуже поддается терапии флуконазолом. А C.krusei, встречающаяся примерно в 2% случаев, демонстрирует полную устойчивость к флуконазолу.
6. Лечение партнера не играет существенной роли в снижении частоты рецидивов. Считается, что если у партнера нет жалоб и симптомов, характерных для этой инфекции, проводить лечение нецелесообразно.
7. Откуда рецидивы? Мы не всегда можем ответить на этот вопрос. У большинства пациенток с хроническим вагинальным кандидозом не удается обнаружить никаких предрасполагающих факторов и условий. К счастью, таких пациенток около 5%. Наиболее частыми выявляемыми причинами рецидивирующего течения кандидоза является сахарный диабет и ВИЧ-инфекция. Доказана связь рецидивирующего течения молочницы с патологией щитовидной железы, анемией, вирусными инфекциями.
Молочница лечится легко и просто, если
· не экономить на лекарствах,
· не ставить себе диагноз без обследования,
· не назначать себе анализы самостоятельно,
· не назначать себе лечение самостоятельно,
· не применять «народные средства», даже «очень надежные»,
· не прекращать лечение сразу после исчезновения симптомов,
· не игнорировать очного наблюдения у специалиста.
Как вылечить молочницу раз и навсегда
Молочница (по-научному – кандидоз) чрезвычайно распространенная проблема в гинекологии. 80% представительниц прекрасного пола сталкиваются с нею хотя бы раз в жизни. Лечение разрекламированными препаратами не всегда заканчивается успехом. Почти у половины женщин болезнь проявляется повторно. У 30% больных она переходит в хроническую форму и проявляется интенсивными симптомами 4 раза в год и даже чаще. Чтобы избавиться от молочницы навсегда, следует пройти комплексное лечение и внести коррективы в образ жизни.
Общие сведения о болезни
![]()
Вагинальную форму кандидоза провоцируют микроскопические грибки рода Candida. 86% случаев молочницы спровоцированы штаммом (разновидностью грибка) Candida albicans. Остальные – другими представителями рода.
Все штаммы кандид относят к условно-патогенным грибам. Пока их рост и размножение не интенсивны, проблем со здоровьем не возникает. При наступлении благоприятного для грибка времени – размножение микробов ускоряется, они вызывают болезни.
Провокаторы
Причин для развития кандидоза целое множество:
- снижение иммунитета;
- нарушения в составе микрофлоры влагалища;
- хронические травмы слизистой;
- попадание «чужих» штаммов грибка.
Иммунитет снижается после острых инфекционных заболеваний, а также при вялотекущих формах инфекции. Защитные свойства иммунитета снижают эндокринные расстройства, прием лекарственных препаратов (КОКов, гормональных средств, химиопрепаратов, антибиотиков).
Баланс микрофлоры смещается в сторону болезнетворных бактерий при несоблюдении правил личной гигиены, предпочтении синтетического белья, спринцеваниях и подмываниях агрессивными средствами. Активность грибков повышают ИППП, которые изменяют состав секретов влагалища и подавляют местный иммунитет.
Кроме того, эпизоды молочницы возникают на фоне обострений заболевания у партнера, повреждениях слизистой во время полового акта.
Проявления
![]()
При чрезмерной активности кандид во влагалище у женщин развивается грибковый вагинит или вульвовагинит (одновременное воспаление слизистой влагалища и вульвы). Воспаление спровоцировано токсическим действием грибка и продуктов его жизнедеятельности. Проявляется сильным зудом в области малых половых губ и промежности, обильными неприятно пахнущими выделениями творожистой консистенции, жжением во время полового акта и походов в туалет. Интенсивность симптомов зависит от активности грибка, а также формы инфекции. При острой молочнице симптомы ярко выраженные, сильно беспокоят больную. При хронической форме признаки выражены слабо, усиливаются периодически.
Почему молочница плохо поддается лечению
![]()
В настоящее время участились случаи хронической молочницы. Это спровоцировано популяризацией самолечения, при котором лекарственные препараты используются неправильно. Причиной хронизации грибка может быть:
- частое использование медикаментов для однократного применения;
- недостаточно длительный курс терапии местными препаратами;
- неправильный уход за интимными зонами.
Женщины прекращают применять противогрибковые лекарства сразу после ослабления симптомов. Однако возбудитель уничтожен не полностью и может проникнуть в глубинные слои слизистой влагалища. Устранить грибок оттуда намного сложнее. Местные препараты на это не способны. Кандидоз будет активизироваться периодически, а использование «быстрых» лекарств только устранит симптомы, но не избавит от причины проблемы. Отсюда рецидивы, которые со временем становятся все более частыми.
Для борьбы с молочницей чаще используются местные противогрибковые препараты (свечи, вагинальные кремы или таблетки). Самые доступные и популярные среди них – Нистатин и Клотримазол. Эти лекарства убивают кандиды только определенных штаммов, другие типы способны быстро к ним адаптироваться (приобретать устойчивость). Отсюда недостаточная эффективность препаратов и развитие хронического кандидоза.
Немаловажная роль в распространении кандидоза принадлежит народным методикам лечения. Практика спринцеваний раствором с содой и растительными вытяжками только ухудшает ситуацию – смывает остатки полезных бактерий, провоцирует затяжное течение болезни. Молочницу нужно лечить исключительно лекарственными препаратами.
Как полноценно устранить проблему
Чтобы раз и навсегда избавиться от молочницы, нужно пройти комплексное лечение. Его должен назначать гинеколог, после осмотра и полноценной диагностики. Сбора анамнеза и микроскопического исследования мазков недостаточно для правильного подбора препаратов. Микроскопия подтвердит наличие грибка во влагалище, однако не даст сведений о его разновидности. Нужно провести тест для определения штамма кандид и его чувствительности к различным противогрибковым соединениям. Такой подход вдвое увеличивает шансы на полное выздоровление.
Важность комплексной терапии
![]()
Комплексное лечение молочницы направлено на:
- быстрое устранение симптомов (с помощью местных препаратов);
- ликвидацию очага инфекции в структуре слизистой (посредством системных антимикотиков);
- создание неблагоприятных условий для размножения грибков (изменение образа жизни).
Если применять только таблетки, некоторые кандиды могут выжить на поверхности оболочек. После прекращения действия препарата они смогут размножаться в прежнем режиме. Применение только свечей не эффективно при хронической форме молочницы, ведь изменившиеся нитевидные формы становятся недоступными для противогрибкового средства. Без выявления причины и изменения привычек, кандидоз возникнет повторно спустя некоторое время после лечения.
Очень важны мероприятия, направленные на профилактику рецидивов (периодический прием антимикотиков) на протяжении нескольких месяцев. Дело в том, что для устранения провоцирующих факторов молочницы может потребоваться некоторое время. В этот период важно не допустить «разгула» инфекции.
Системные препараты
![]()
Для лечения вагинального кандидоза назначают противогрибковые таблетки, способные уничтожать грибок в организме. К таким относят флуконазол (Дифлюкан, Флюкостат, Флюкорик) и изоконазол (Итракон, Орунгал, Итрунгар). Таблетки нужно применять небольшим курсом, с первого дня использования свечей или вагинальных таблеток:
- препараты флуконазола – по 150 мг однократно в сутки, в 1,4,7 дни лечения;
- препараты изоконазола – по 200 мг (2 капсулы) 2 раза в день, в течение одного дня, или по 200 мг 1 раз в сутки, на протяжении трех дней.
Далее системные антимикотики принимают в поддерживающих дозах. Флуконазол – по 1 капсуле в первый день цикла, на протяжении полугода. Изоконазол – по 2 капсулы в первый день цикла, на протяжении 3-6 месяцев.
Противогрибковые препараты для приема внутрь имеют множество противопоказаний, способны оказывать побочные действия. Лечиться ими можно только по назначению врача.
Местные препараты
![]()
Свечи и вагинальные таблетки помогают устранить грибок в очаге инфекции и быстро избавиться от зуда при молочнице и других симптомов. Среди всех лекарств предпочтительны те, которые убивают грибок (проявляют фунгицидное действие). Преимущество имеют препараты, способные устранять не только кандид, но и другие виды грибка, а также бактерии (стрептококков, стафилококков, трихомонад). Кандидоз нередко возникает на фоне смешанной инфекции (в микрофлоре преобладают грибки и болезнетворные бактерии). В таком случае только противогрибкового лекарства будет недостаточно. Чтобы выявить все патогенные микроорганизмы, не обойтись без лабораторного анализа мазков. Именно поэтому самостоятельный подбор препаратов редко оказывается правильным. Наиболее популярные и эффективные свечи для лечения кандидоза влагалища.
- Свечи Ливарол. Содержат только кетоконазол – противогрибковое вещество. Эффективны при острой и рецидивирующей форме молочницы. Активны в отношении некоторых бактерий. Свечи нужно вводить во влагалище 1 раз в сутки – на ночь. При первых эпизодах – на протяжении 5 дней, при хронической форме – 10 дней подряд.
- Свечи Пимафуцин. Уничтожают кандиды, не предоставляя им возможности адаптироваться к действующему веществу (натамицину). Возможно применение при беременности и кормлении грудью. Для полноценного лечения используют по 1 свече в сутки, 6 дней подряд.
- Капсулы Ломексин. Содержат фентиконазол – новое противогрибковое вещество, активное против всех известных грибов и некоторых бактерий. Используют 1 свечу (вводят на ночь). Уже после этого острые симптомы ослабевают или исчезают. При необходимости, капсулу вводят повторно спустя 3 дня.
- Свеча Залаин. Содержит сертаконазол, способный подавлять размножение грибков и бактерий. Используют однократно. Если симптомы исчезли не полностью, повторяют лечение через неделю.
- Вагинальные таблетки Тержинан. Подходят для устранения смешанных инфекций. Одержат 2 вида антибиотиков и противогрибковое вещество, а также гормональный компонент, способный быстро устранять воспаление и зуд. Применяют по 1 свече 1 раз в сутки, на протяжении 6-10 дней.
- Клион-Д. Комбинированный препарат. Оказывает противогрибковое, антибактериальное, атипротозойное действие (убивает проcтейших). Применяют по 1 таблетке в сутки на ночь, на протяжении 10 дней.
![]()
При выраженном воспалении вульвы, в дополнение к свечам и таблеткам нужно применять противогрибковые кремы или мази. Их наносят на слизистые наружных половых органов, для быстрого устранения отека, зуда, воспалительного процесса. С данной целью применяют кремы Пимафуцин, Залаин, Клотримазол, Клевазол. При сильном воспалении назначают комбинации противогрибковых веществ и гормонов. В гинекологии наиболее часто рекомендую крем Пимафукорт.
Мазеподобные средства наносят на половые органы после гигиенических процедур. Обработки повторяют 2-3 раза в сутки, до полного исчезновения симптомов.
Даже если признаки исчезли раньше, чем закончился курс лечения, назначенный врачом, прекращать терапию нельзя. Это прямой путь к рецидивам молочницы. Причем, в ближайшее время.
Чтобы молочница не возвращалась
Полноценное лечение молочницы должно включать обследование организма. Грибковая инфекция активизируется при сбоях в работе иммунитета. Рецидивирующий кандидоз может быть следствием заболеваний крови и кроветворных органов. Немаловажно, чтобы обследовался партнер больной. В некоторых случаях именно он может быть причиной рецидивов. Если мужчина сам страдает от молочницы, то сможет «наградить» такой проблемой и свою партнершу. В таком случае пара должна одновременно и правильно пролечиться.
![]()
Изменение образа жизни включает правильный уход за интимными зонами – нужно подмываться качественными гелями для интимной гигиены, не способными нарушать кислотность среды во влагалище. Следует отказаться от белья из синтетики в пользу хлопкового. Гинекологи рекомендуют на время исключить использование тампонов во время менструации и ежедневных прокладок вне месячных. Также не помешает избавиться от ароматизированных гигиенических приспособлений (прокладок, салфеток, туалетной бумаги).
Женщине нужно пересмотреть свои пищевые привычки. Чрезмерное употребление сладостей и сдобы «закисляет» организм и создает благоприятные условия для грибков. Вредные привычки (употребление алкоголя и табакокурение) негативно влияют на работу иммунитета.
Если пациентка принимает какие-либо лекарства, их названия следует сообщить врачу. Возможно, именно медикаменты выступают причиной гормональных нарушений и дисбаланса микрофлоры на слизистых оболочках.
Чтобы предотвратить молочницу, следует заботиться о собственном здоровье, своевременно и правильно лечить инфекционные заболевания, укреплять иммунитет. Для профилактики проблем нужно правильно питаться, избегать случайных половых связей, не заниматься самолечением. При применении антибиотиков следует использовать противогрибковые препараты в профилактических целях (после согласования с врачом). Соблюдение всех рекомендаций не исключает риск заболеть молочницей. При проявлении первых признаков болезни, следует обратиться к врачу.
Как вылечить молочницу и не заболеть снова
Молочница появляется почти из ниоткуда и заявляет о себе настоящей пыткой: чешется там, где почесать не получается. А ещё у неё есть мерзкое свойство возвращаться. Лайфхакер выяснил, в чём причины напасти, стоит ли ждать, пока будут готовы анализы, и как снизить риск нового заболевания.
Что такое молочница и откуда она берётся
Молочница (кандидоз) — инфекция, которую вызывают грибки рода Candida. Они чаще всего мешают жить женщинам, развиваясь на слизистой влагалища, и маленьким детям, когда поражают полость рта из-за того, что малыши всё тянут в рот.
Но иногда кандидоз затрагивает и внутренние органы, если иммунитет не может противостоять грибкам. Такое случается при ВИЧ-инфекции, после химиотерапии, при приёме лекарств, угнетающих иммунитет (например, при пересадке органов).
Грибки Candida — часть естественной микрофлоры человека. Обычно они живут на слизистых и не мешают, потому что защитные силы организма сдерживают их рост. Но иногда начинают размножаться с высокой скоростью.
Так случается, если вы:
- Женщина 20–40 лет. По статистике, кандидоз в этом возрасте встречается чаще.
- Беременны. Перемены в гормональном фоне и перестройка организма изменяют и условия, в которых живёт микрофлора.
- Занимаетесь сексом, когда не хватает естественной или искусственной смазки: микротравмы способствуют появлению молочницы.
- Принимаете антибиотики. Антибактериальные препараты уничтожают не только вредных микробов, но и полезных. Их место занимает Candida.
- Болеете сахарным диабетом. Повышенный уровень сахара в крови создаёт питательную среду для грибов.
- Человек со слабым иммунитетом. Причём грибы активизируются и при серьёзных заболеваниях, и при обычных ОРВИ.
Молочница неплохо лечится специальными противогрибковыми антибиотиками, но у неё есть мерзкое свойство возвращаться снова и снова, потому что полностью истребить все эти микроорганизмы практически невозможно.
Симптомы молочницы
Признаки заболевания зависят от того, какие органы поражены. При общей инфекции у человека появляется высокая температура, озноб и дрожь, тошнота, головная боль. При кандидозе во рту развивается стоматит: больно есть и глотать, краснеют дёсны, на слизистых появляются круглые белые пятна — очаги инфекции.
Молочница у женщин проявляется характерными симптомами:
- Сильный зуд и дискомфорт в районе половых органов.
- Обильные белые или желтоватые выделения. Могут быть плотными и напоминать творог.
- Боль во время полового акта.
- Иногда — жжение и боль во время мочеиспускания.
- Покраснение и отёк наружных половых органов.
Как вылечить молочницу
Молочница лечится с помощью специальных антибиотиков, активных в отношении грибковых инфекций. Клотримазол, флуконазол, натамицин принимают внутрь или используют свечи и кремы, иногда комбинируя эти виды терапии.
В зависимости от типа лекарства и от реакции на него на лечение уходит от пары дней до двух недель. Если грибковая инфекция часто повторяется, врач назначает длительное лечение.
При молочнице во рту помогают полоскания раствором соды: он сдерживает размножение грибков.
Можно ли лечить молочницу без визита к доктору
При симптомах общей инфекции и при детском стоматите нужно обязательно посетить доктора.
Уже знакомые с молочницей женщины, которые в курсе, что могло вызвать обострение, и у которых уже есть работающий рецепт, могут начинать лечение и до визита к врачу. Результаты анализа на кандидоз появляются не раньше чем через неделю, а ожидание бывает невыносимым.
Но если признаки заболевания заставляют усомниться в диагнозе (выделения плохо пахнут, вы чувствуете боль внизу живота, появились непривычные симптомы), то лучше пойти и сдать мазок. Может быть, Candida — не единственные микробы, которые вызвали воспаление.
Если же у вас никогда молочницы не было и вы поставили себе диагноз по интернету, то немедленно забудьте о нём и идите на приём к доктору.
Обязательного проконсультируйтесь по поводу лечения, если:
- Вы беременны или кормите грудью.
- Молочница начиналась дважды за последние полгода.
- Раньше у вас или вашего партнёра диагностировали венерические заболевания.
- Симптомы не проходят через 7–10 дней после начала лечения.
Во всех этих случаях доктор должен уточнить диагноз и подобрать лучшее лечение.
Источники:
http://www.medikforum.ru/blogs/ginekolog-blog/15565-7-oshibok-v-lechenii-molochnicy.html
http://gribokexpert.ru/molochnitsa/kak-vylechit-molochnitsu-raz-i-navsegda
http://lifehacker.ru/candidiasis/