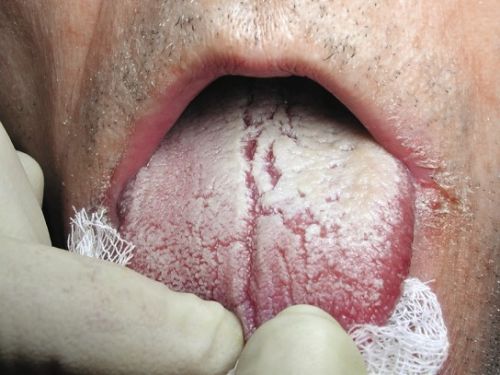
После лечения молочницы симптомы усилились
После лечения молочницы симптомы усилились
Возможные причины и пути лечения дисфункции яичников

Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Дисфункция яичников – это расстройство гормональной работы органа, которое приводит к ановуляции и нарушению менструального цикла. Проявляться патология может целым рядом аномальных состояний связанных с эндокринной, половой и другими системами организма. Также рассмотрим какие симптомы характерны для такого заболевания.
Что такое дисфункция яичников?
Дисфункция яичников – заболевание женской половой сферы вовремя, которого нарушается нормальная работа половых гормонов. Такое состояние может влиять на овуляцию и на менструальный цикл. Женские яичники – это парные органы, которые расположены в малом тазу. Они вырабатывают эстроген (самые значимые женские половые гормоны), в меньшей степени, но также выделяются андрогинные и прогестиновые гормоны.
Патология может проявляться дисфункциональным маточным кровотечением, кровотечением, длительность которого больше 7 дней после задержки дольше 35 суток, также частые, нерегулярные и беспорядочные месячные, которые приходят через разные промежутки времени и менее 21 дня.
У некоторых женщин проявляются комплексные симптомы как при ПМС. Это может быть раздражительность, тянущие боли в нижней части живота, психологические перемены и другие признаки.

Дисфункциональные маточные кровотечения бывают трех групп:
- ювенильный период;
- репродуктивный;
- климактерический.
Дисфункция яичников у женщин чаще всего связана с воспалительными гинекологическими заболеваниями. Все три группы имеют один признак – выделения интенсивные и безболезненные.
Нормальный цикл длится от 21 до 35 дней с влагалищными кровотечениями продолжительностью 3-7 дней. Физиологическая норма потери крови в этот период обычно не должна превышать 150 миллилитров.
Поэтому нужно следить за своим здоровьем. Любые отклонения от нормы, ритмичности, длительности и объема могут указывать, что у вас дисфункция яичников. Необходимо посетить врача-гинеколога.
Симптомы, характеризующие патологию
Симптомы всегда включают в себя различные нарушения, связанные с менструальным циклом. Это объясняется сбоями, происходящими в выделении и продукции женских гормонов, которые контролируют работу яичников (ЛГ, ФСГ, пролактин и другие). На протяжении цикла их соотношение меняется, поэтому фолликул нормально не созревает и яйцеклетка не выходит. Также фаза желтого тела отсутствует, если снижается уровень прогестерона, а эстрогена повышается.
На первых стадиях овуляция происходит не в каждом цикле, но если патологию запустить она вовсе исчезает и наступает ановуляция.
Симптомы, которые указывают на отклонения от нормы в цикле:
- кровотечения ацикличны, нет четко срока для наступления выделений;
- раз за разом или через раз задержка;
- длительность выделений увеличивается;
- большая кровопотеря;
- частые кровотечения (не проходит и 21 дня);
- скудные выделения;
- аменорея – месячных нет, как правило, такой признак – это сигнал, что дисфункция уже давно и в запущенном состоянии.

Распространенные симптомы дисфункции:
- задержка или начало раньше срока;
- сильные или скудные выделения;
- болезненные ощущения, которых раньше не наблюдалось или, если они усилились;
- невынашивание ребенка, самопроизвольное отторжение плода;
- ановуляторность циклов не связанных с физиологической природой: беременностью, лактацией или климаксом;
- нет месячных полгода;
- ПМС, плаксивость, раздражительность, нервозность и т. п.
Если женщина заметила симптомы, указывающие на наличие патологии, следует срочно обратиться к врачу.
Почему проявляется патология: причины
Дисфункция яичников – это совокупное понятие, так как это заболевание может быть спровоцировано разными нарушениями в работе женской половой системы. Часто причины развития патологии – это хронические или острые заболевания воспалительного характера, к примеру, кольпит специфического типа, эндометрит, эндоцервицит, сальпингоофорит и другие.
Самые распространенные причины:
- аборт;
- самопроизвольный выкидыш на раннем сроке беременности;
- киста яичника;
- миома матки, полипы, различные доброкачественные образования;
- рак и дисплазия;
- внутриматочная спираль;
- не подходящие оральные контрацептивы;
- патологическая конструкция яичников;
- операции на яичниках;
- переохлаждение в области малого таза.

Также есть другие причины, которые, казалось бы, не очень воздействуют на яичники, но могут стать катализатором сбоев в их работе.
- сильнодействующие депрессии и стрессы;
- затяжные стрессы, которые приводят к нервному истощению;
- применением фармацевтических препаратов;
- химиотерапия, лучевая терапия;
- диабет;
- алкоголизм;
- перегрев на солнце;
- акклиматизация;
- лишний вес;
- переутомление, физическое и моральное;
- заболевания, связанные с надпочечниками и гипоталамусом.
Довольно редко, но имеет право на жизнь диагноз – генетический сбой, где всему виной хромосомные аномалии. У 15% представительниц прекрасного пола имеют предрасположенность к дисфункции яичников, которая также отмечалась у близких родственников.
Также есть такое понятие, как «идиопатическая» (первичная) дисфункция точные причины ученным пока не удалось выяснить. Многие врачи считают, что курение, работа на вредном производстве, проживание в плохих экологических условиях также пагубно влияет на нормальную работу полового органа.
Проявление патологии в разные возрастные периоды
Как уже упоминалось выше, то характерное состояние – это, когда овуляция наступает не каждый цикл, а в запущенных случаях вовсе исчезает. Дисфункция яичников репродуктивного периода, как правило, сопровождается повышенным уровнем эстрогенов, это увеличивает возможность возникновения миомы, мастопатии, злокачественных образований, эндометриоза.
Нарушение в работе яичников предклиматического периода характеризуется маточными кровотечениями. Кровотечения возникают потому, что происходят нарушения в созревании фолликулов в результате развивается гиперплазия эндометрия. Также дисфункция может существовать при развитии гормонально-активных образований в яичниках, которые довольно часто диагностируются в таком возрасте у женщин.
Патология такого характера у подростков связана с нарушениями, происходящими в головном мозгу (в системе гипоталамуса-гипофиза). Причины могут быть разные: травмы головного мозга, менингит, другие инфекционные заболевания, вирусные болезни – корь, краснуха, тонзиллит, ОРВИ. Такие вирусы, как правило, локализуются в системе гипоталамуса-гипофиза, провоцируя при этом ациклические менструации.
Нужно помнить, что плановые, своевременные прививки, оздоровительные процедуры, лечение простудных заболеваний, правильное, здоровое питание помогут предупредить дисфункцию.

Патология и планирование зачатия
Отнестись к беременности и ее подготовке при дисфункции необходимо очень внимательно. Обязательно подготовка должна проходить под пристальным наблюдением врача гинеколога-эндокринолога.
Для начала нужно будет пройти курс терапии, которая будет направлена на восстановление овуляторного менструального цикла. С такой целью назначается гормональное лечение. Используются такие препараты «Кломифен», «Профази», «Пергонал», «Хумигон» и другие. Прием начинается с пятого дня цикла и до девятого дня включительно.
Во время приема препарата проводится УЗИ-контроль затем, с какой скоростью созревает доминантный фолликул. Когда фолликул зрелый и имеет габариты 18 миллиметров, а толщина эндометрия примерно 8-10 миллиметров женщине вводится ХГЧ, который провоцирует овуляцию. Такая стимуляция может проводиться на протяжении трех циклов.
Стоит помнить, что современные методы лечения, как правило, помогают добиться стабилизации менструального цикла и регулярности наступления овуляторной фазы. Именно благодаря этому женщина может зачать и нормально выносить ребенка. Ведение беременности при патологии должно проводиться под пристальным вниманием врача.
Лечение дисфункции
Учитывая то, что нарушение менструального цикла может происходить по многим причинам для начала нужно правильно и точно поставить диагноз. Необходимо обследовать женские половые гормоны, щитовидную железу и надпочечники. Для того чтобы исключить образования в гипофизе проводится рентгенография черепа.
Берется мазок из влагалища на выявление патогенных инфекций, проводиться УЗИ органов малого таза, а также гистероскопия. При диагнозе дисфункция яичников лечение назначается после полного анамнеза.
Лечение базируется на 3 направлениях:
- нужно остановить маточное кровотечение, назначаются кровоостанавливающие препараты и средства, укрепляющие сосуды;
- устранение гормонального сбоя;
- целесообразное лечение найденной патологии.
В том случае, если женщина не планирует зачатие, могут быть назначены контрацептивы гормонального типа, которые возобновят цикл. Если планируется беременность — должны проводиться стимуляция овуляции.
Помните, что при таком диагнозе о таком методе предохранения, как маточная спираль, следует забыть.
Лечение народными средствами
Терапия народными средствами подразумевает под собой прием травяных отваров, настоев, действие которых направлено на восстановление нерегулярного цикла.
Рассмотрим самые эффективные рецепты лечения народными средствами:
- Травяной сбор. Нужно взять по 10 грамм спорыша, боровой матки, мать-и-мачехи, тысячелистника, календулы, черноголовки и донника. Перемешать и залить 50 гр. сбора, 500 миллилитрами водки, настоять в темном и прохладном месте 2 недели. Принимать нужно 2 раза в сутки по 40 капель.
- Настойка на чернике. Одну столовую ложку листьев черники залить одним стаканом кипятка, настоять 2 часа. Принимать 2 раза в день по 120 миллилитров на протяжении месяца.
- Спринцевание золототысячником и донником. Взять в равных пропорциях растения, перемешать. Затем две ложки смеси залить 400 миллилитрами кипятка и запарить в термосе на час. Длительность терапии 15 процедур. Для спринцевания, настой нужно нагреть до 36 градусов, залить в спринцовку и проводить процедуру.

Осложнения и последствия
Нарушение цикла и скудные выделения – это отклонение от нормы, не представляющее сильной опасности, но при отсутствии лечения может повлечь за собой тяжелые последствия.
Если своевременно не начать лечение увеличивается риск возникновения таких патологий:
- фибромиомы;
- мастопатии;
- рака шейки и молочных желез;
- аутоиммунный тиреодит;
- бесплодие.
Для того чтобы предупредить нарушение работы половых органов женщина должна следить за своим психоэмоциональным состоянием, остерегаться стрессов и вовремя посещать врача-гинеколога, если заметила подозрительные симптомы.
×
Что делать, если после лечения молочницы остался зуд?
Молочница — заболевание грибковой природы, с которым хоть раз в жизни, но сталкивалась любая женщина. Заболевание распространенное и имеющее весьма неприятные симптомы. Самыми часто встречающимися признаками молочницы являются специфического вида белые выделения, а также сильно осложняющий жизнь зуд в области половых органов.
Обычно после лечения болезни все симптомы исчезают, однако при некачественном или неправильном лечении иногда зуд может оставаться. В статье рассмотрим вопрос — что делать, если после лечения молочницы остался зуд, выясним все причины данного факта, и каким образом его можно устранить.
Немного о болезни
Молочница или кандидоз вызывается грибками дрожжеподобной природы, бурно размножающимися на слизистой влагалища. Болезнь имеет крайне неприятные проявления: белые творогоподобные обильные выделения, ощущения зуда, жжения, иногда и неприятный запах. Развитию в женском организме молочницы способствуют следующие факторы:
- прием антибиотиков в связи с угнетением ими нормальной микрофлоры;
- использование гормональных препаратов, в том числе и соответствующих контрацептивов;
- заболевание диабетом из-за возникновения на слизистой благоприятной среды для размножения грибка.
Кроме того, развиться молочница может:
- если женщина основательно померзнет;
- при болезнях мочевыводящих путей и половой системы;
- при упадке иммунитета;
- при аллергических реакциях на некоторые продукты или медикаменты;
- при злоупотреблении прокладками, тампонами, не слишком тщательном соблюдении личной гигиены.

Чтобы с молочницей справиться, обычно назначают препараты местного действия: мази, кремы, суппозитории, растворы для спринцевания. Медикаменты для внутреннего применения используются тоже, и их прием направлен на уничтожение грибка в организме в принципе.
Крайне важно при проведении антигрибковой терапии тщательно соблюдать нюансы личной гигиены, прислушиваться и следовать рекомендациям врача, соблюдать диету с минимумом сахаров, кисломолочных и дрожжевых продуктов. Если слизистая чешется, обязателен прием антигистаминных препаратов.
Если же лечение закончилось, а зуд не проходит, причина обычно в том, что использованные при терапии препараты негативно повлияли на микрофлору влагалища.
Виды зуда
После лечения молочницы можно испытывать несколько разновидностей зудящих ощущений. И каждая из этих разновидностей будет свидетельствовать о своей причине. Рассмотрим подробнее, как проявляется зуд после молочницы, и с чем он может быть связан.
Умеренный
Этот зуд вполне можно перетерпеть. Слабые раздражающие ощущения, которые остаются после антигрибковой терапии, женщина чаще всего игнорирует, полагая, что вскоре они пройдут самостоятельно. Иногда так и случается, но порой при ослаблении иммунитета или при наличии других провоцирующих факторов не до конца пролеченный грибок вновь начинает бурно размножаться. Умеренный зуд чаще всего беспокоит женщину по ночам, а также в процессе мочеиспускания и сразу после него.
Нарастающий
Этот зуд вначале умеренный, однако его интенсивность нарастает, что свидетельствует о новом витке молочницы. Временами зудящие ощущения и жжение нестерпимы.
Сильный
 При таком варианте женщина страдает больше всего. В этом случае зуд постоянный, сильновыраженный, нестихающий. Неприятные ощущения в данном случае доставляют массу проблем, дискомфорта. Усиливается зуд по ночам, и приводит к бессоннице, раздражительности, усталости, прочим последствиям регулярного недосыпа.
При таком варианте женщина страдает больше всего. В этом случае зуд постоянный, сильновыраженный, нестихающий. Неприятные ощущения в данном случае доставляют массу проблем, дискомфорта. Усиливается зуд по ночам, и приводит к бессоннице, раздражительности, усталости, прочим последствиям регулярного недосыпа.
Усиление любого из видов зуда по ночам объясняется тем, что именно в ночное время расширяются сосуды, а кровоток становится замедленным, более спокойным. И к слизистой, в том числе, крови приливает больше: в результате местно повышается температура, усиливая зуд.
Почему зуд остается
Если лечение заболевания проведено грамотно, и соблюдены все врачебные рекомендации, зуда после лечения обычно не остается. Сохраниться же неприятный симптом может в следующих случаях:
- в преддверие месячных — и данный факт считается нормой;
- при идущем в организме воспалительном процессе или при развитии инфекционного заболевания;
- после месячных, когда слизистая влагалища становится сухой;
- после полового акта при условии недостаточного увлажнения слизистой;
- при появлении аллергии на средства гигиены: тампоны и прокладки;
- при некачественной личной гигиене;
- при ношении нижнего белья из плохой синтетики;
- при ссадинах, царапинах на слизистой влагалища.
Кроме перечисленных причин на возникновение зуда также влияет повышенное потоотделение: в этом случае женщины часто жалуются, что после молочницы остались ощущения раздражения и зуда, хотя и более слабые. Особенно часто возникает симптом в жаркое время года и порой приводит к довольно сильному раздражению соответствующего участка тела, расчесам.
Неприятные ощущения и жжение могут быть вызваны и изменение баланса микрофлоры слизистой влагалища. Связан данный факт с уменьшением полезных лактобактерий, которые поражают грибок Кандида, не давая ему размножаться. Соответственно, как только лактобактерий становится меньше, имеющийся на слизистой грибок крепнет и размножается.
Однако порой к неприятным ощущениям приводят и не столь безобидные причины. Иногда зуд слизистой влагалища после молочницы остается в связи с довольно серьезными заболеваниями, среди которых:
- сахарный диабет;
- эндокринные патологии;
- мочеполовые инфекции;
- неврозы;
- аллергия.
Чтобы точно узнать причину неприятного симптома, необходимо обратиться к врачу. Только профессиональная консультация и грамотное обследование поможет надежно справиться с проблемой.
Диагностика и лечение
Если зудящие ощущения не прошли после антигрибковой терапии, необходимо обратиться за медицинской помощью. Ведь этот неприятный симптом может свидетельствовать не только о дисбалансе микрофлоры или недолеченной молочнице, но и о довольно серьезных патологиях организма. Чтобы правильно установить причину зуда, врач проводит следующие мероприятия:
- анализирует характер всех симптомов, включая категорию зуда, время его появления, интенсивность и пр.;
- выясняет, какими лекарствами пациентка лечила молочницу, какие средства личной гигиены применяются;
- устанавливает после обследования, был ли долечен вагинальный кандидоз до конца;
- берет материал для лабораторного исследования.
Проведя всю эту работу, врач ставит окончательный диагноз, и назначает необходимое лечение.

Что касается медикаментозной терапии, то с данной проблемой помогут справиться следующие ее виды.
- Антигистаминное лечение направлено на избавление от симптомов аллергических реакций. Зуд может остаться именно по этой причине.
- Противогрибковая терапия поможет окончательно устранить кандиду.
- Витаминные препараты направлены на повышение уровня иммунитета.
- Иногда требуется лечение антибиотиками, если непрекращающийся зуд породила бактериальная инфекция.
- Пробиотики восстановят микрофлору влагалища.
Как восстановить микрофлору
В большинстве случаев к появлению зуда после лечения молочницы приводит именно дисбаланс микрофлоры влагалища. Чтобы справиться с проблемой, внутрь рекомендуется применять препараты-пробиотики, которые назначит врач. Пробиотики могут быть как для внутреннего применения в виде капсул и порошков, так и в виде свечей для местного лечения.
Важно соблюдать правильный рацион: исключите из меню кондитерские изделия, сладкие, кисломолочные, а также газированные напитки, дрожжевой хлеб, выпечку.
Для интимной гигиены необходимо использовать средства с нейтральной кислотной реакцией: подобные средства не влияют негативно на хрупкую микрофлору влагалища и наружных половых органов.
Как успокоить зуд домашними методами
Конечно, устранять зуд необходимо, в первую очередь, медикаментозно и обязательно под контролем врача, однако, уменьшить интенсивность неприятного симптома можно и безопасными методами народной медицины. Расскажем об этих методах более подробно.
Сидячая ванночка
Унять зуд поможет ванночка с содержанием соли и йода. Рецепт: на литр воды по чайной ложке соли и йода. Сухие ингредиенты растворяются в теплой воде, выливаются в тазик. Посидеть в этом растворе нужно 10-15 минут. Курс -10 дней, с каждой проведенной процедурой раздражающие ощущения во влагалище будут стихать.
Кефирный тампон
 Поскольку с грибком Кандида борются лактобактерии, которых много в несладких кисломолочных напитках, можно для устранения зуда применять и обычный кефир. Способ следующий: ватный стерильный тампон пропитывается кефиром, после чего помещается во влагалище, где и остается на ночь. После нескольких таких процедур неприятные ощущения исчезнут.
Поскольку с грибком Кандида борются лактобактерии, которых много в несладких кисломолочных напитках, можно для устранения зуда применять и обычный кефир. Способ следующий: ватный стерильный тампон пропитывается кефиром, после чего помещается во влагалище, где и остается на ночь. После нескольких таких процедур неприятные ощущения исчезнут.
Чесночные спринцевания
 Чеснок обладает выраженным антимикробным воздействием — можно применять этот пряный овощ и для устранения зуда после молочницы. Для приготовления раствора берется пара зубчиков, заливается литром кипятка. Когда раствор остынет, его можно использовать (конечно, без зубчиков). Спринцевания следует проводить дважды в день до тех пор, пока неприятные ощущения не прекратятся.
Чеснок обладает выраженным антимикробным воздействием — можно применять этот пряный овощ и для устранения зуда после молочницы. Для приготовления раствора берется пара зубчиков, заливается литром кипятка. Когда раствор остынет, его можно использовать (конечно, без зубчиков). Спринцевания следует проводить дважды в день до тех пор, пока неприятные ощущения не прекратятся.
Важность диеты
Чтобы справиться с молочницей надолго, важно не только принимать соответствующие препараты, но и нормализовать рацион, исключив из него подпитывающие грибок продукты. Так, наиболее желанным для Кандиды питанием являются следующие продукты:
- сахар и все сладкие кондитерские изделия;
- белый дрожжевой хлеб, булки, выпечка;
- пиво и прочий алкоголь с содержанием дрожжей;
- сладкие фрукты с высоким содержанием сахаров (бананы, виноград), соки;
- кисломолочная сладкая продукция.
Отметим, что несладкие кисломолочные продукты, наоборот, желательно включить в рацион, поскольку они нормализуют микрофлору слизистых.
Важность диеты нисколько не преувеличена — если лишить грибок его обычного питания, справиться с болезнью будет гораздо легче. Кроме того, соблюдение диеты без сахаров и дрожжей помогает снизить вероятность рецидивов заболевания, что тоже является серьезным осложняющим фактором.
Итак, мы узнали, почему после лечения молочницы может остаться зуд, и что с этой проблемой делать. Как видите, к неприятным ощущениями приводит обычно дисбаланс микрофлоры, поэтому первым делом необходимо вернуть слизистой влагалища ее привычную среду.
Для этого следует обратиться к врачу, и пройти курс восстановительной терапии: пропить специальные средства с лактобактериями или другие препараты. При правильном лечении зуд исчезнет полностью, а при соблюдении мер предосторожности и профилактики молочницы — и навсегда.
Молочница без лечения: последствия и осложнения
На сегодняшний день молочница очень распространенное заболевание и многие думают, что она способна развиваться только в половых органах, но это не так. Молочница – это грибковая инфекция, которая поражает разные органы. Чтобы не прибегать к экстренным методам лечения молочницы, стоит подумать о своевременном обращении к специалисту, не дожидаясь ее осложнений.
Что из себя представляет молочница без надобного лечения?
Если игнорировать симптомы молочницы, то последствия могут быть самые тяжелые. Симптомы поражения мочеполовой системы могут оказаться такими же, как и у молочницы, поэтому первым делом, стоит пройти обследования, чтобы подтвердить диагноз. Самым главным последствием уклонений от лечения считают хроническую форму заболевания. Хронический кандидоз почти невозможно обнаружить самостоятельно, ведь это постоянные рецидивы и частые затихания, во время которых никаких симптомов нет. Хроническая форма может проявлятся в обычном «носительстве», когда молочница передается половым партнерам, а также детям, но на носителя никак не воздействует. Не редко заболевание может быть врожденным, когда перед беременностью женщина не пролечилась.
Уклонение от лечения грибка проявляется в его распространении на:
• волосяных и кожных покровах;
• слизистых (полость рта);
• ногтях;
• а также в ЖКТ.
Именно поэтому нельзя относиться к молочнице, как к несерьезному заболеванию. Чаще всего такие гонорея, герпес, хламидиоз сопровождаются кандидозом. Поэтому лечение должно проходить комплексно, ведь то, что будет лечить инфекции половых органов, может никак не повлиять на развитие молочницы. После развития осложнения простых медикаментов будет недостаточно. Например, хроническую форму нужно искоренять двумя видами противогрибковых лекарств – местными и общими.
Какие могут ждать последствия?
Помимо хронической формы заболевания, могут развиваться другие не менее неприятные последствия. Частые аллергические реакции также могут свидетельствовать о наличии грибковой болезни. В таком случае человек принимает аллергены, но симптомы не уходят, ведь на настоящий источник никакого воздействия нет.
Довольно часто женщина пролечившись думает, что здорова, но это может быть ошибочным мнением, если лечение проводилось только с ее стороны. Несмотря на то, что женщины сталкиваются с этой болезнью чаще, у мужчин она также присутствует и, если не лечить ее вдвоем, толку будет мало. После полового контакта с зараженным, болезнь даст про себя знать вновь. Лечения молочницы должно проводиться единовременно с половым партнером. А статистика указывает на то, что множество мужчин являются носителями сами того не зная.
Серьезные осложнения молочницы
К серьезным последствиям молочницы для женщин можно отнести:
осложнение эрозии шейки матки. Часто у женщин встречается эрозия, которая быстро прогрессирует с наличием грибковой болезни.
воспаление мочеполовых путей, придатков, яичников, цистит и многое другое. После того, как болезнь обосновалась она пробирается выше и поражается все на ее пути. Именно поэтому, возникают другие болезни, которые потом придется лечить вместе с молочницей.
внематочная беременности. Из-за того, что молочница поражает репродуктивные органы, могут случаться внематочные беременности, а также болезни, которые располагают к прерыванию оплодотворения. Во время беременности – осложнение на родах.
бесплодие (мужское и женское). Это тяжкое последствие препятствует беременности и как следствие, через промежуток времени уклонений от лечения, приводит к бесплодию.
воспаление крайней плоти.
потеря силы иммунной системы, что приводит к развитию других болезней.
воспаление мочевых каналов.
заболевания почек также могут быть последствием молочницы у мужчин.
Для того чтобы не попасть на крючок молочницы проходите осмотр у врача один раз в полгода, а также следите за своим здоровьем, не одобряйте половые отношения на «один раз», ведь вы не знаете болен ли человек, может он является носителем кандидоза. А если у вас уже проявились симптомы молочницы, то не затягивайте, сходите к врачу и пройдите полный курс, чтобы иметь здоровых детей и светлое будущее без заболеваний.
Возможно, вам также понравится эта статья:
Источники:
http://molochnica-zud.ru/simptomy/posle-lecheniya-molochnitsy-simptomy-usililis/
http://gribokube.ru/molochnitsa/posle-lecheniya-molochnitsy-ostalsya-zud.html
http://zen.yandex.ru/media/id/5a6096ca86516561aa5eb923/5abe2fe65991d33f1beb23ee