Делают ли цистоскопию при остром цистите
Все что нужно знать о цистоскопии
По данным медицинской статистики, число заболеваний мочевого пузыря в России ежегодно увеличивается примерно на 30%. Главный герой этих неутешительных сводок – цистит, болезнь, вызванная воспалением слизистой оболочки мочевого пузыря. Однако все чаще врачи диагностируют и другие заболевания этого органа – мочекаменную болезнь, полипы, кисты, туберкулез, язву, склероз, доброкачественные и злокачественные опухоли.
Вовремя обнаружить заболевание врачам помогают лабораторные анализы, обследование с помощью УЗИ, другие исследования, в числе которых цистоскопия мочевого пузыря. О том, что такое цистоскопия, при каких симптомах она показана и как делают цистоскопию, пойдет речь в этой статье.
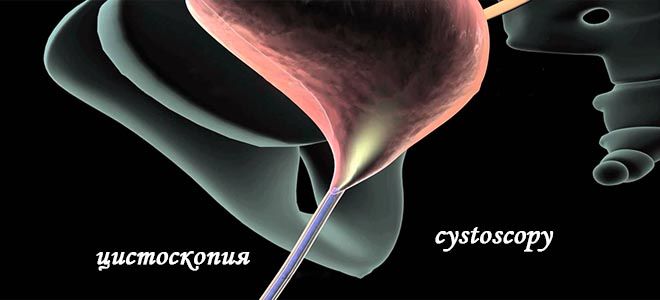
Мочевой пузырь
Мочевой пузырь выполняет две главные функции — принимает мочу из почек и выводит ее из организма. Почему это важно для нашего здоровья. Вместе с мочой человек избавляется от шлаков (отходов), лишней воды, солей и токсинов, полученных в результате болезней или попавших из внешней среды.
Оставайся все это внутри организма – не избежать его отравления и других последствий. Поэтому роль мочевого пузыря чрезвычайно важна.
О том, насколько мочевой пузырь здоров, можно судить по тому, как часто вы ходите в туалет, какой у мочи цвет и запах, больно ли вам при мочеиспускании или нет. Если человек чувствует дискомфорт в области малого таза, наблюдает недержание мочи, кровь в моче, урина имеет темно-желтый цвет и резкий запах или замечает какие-то другие, нестандартные, ситуации — пришло время обратиться к специалисту.

Кроме анализов во избежание серьезных патологий врач может назначить проведение цистоскопии. На сегодня это один из лучших методов исследования мочевого пузыря для постановки диагноза на ранних стадиях развития болезни. К тому же такая процедура позволяет не только диагностировать, но и лечить некоторые виды заболеваний.
Врачи еще в древности мечтали своими глазами наблюдать за работой внутренних органов человека. В начале 19 века итальянский доктор Боццини придумал метод, с помощью которого можно было изучать работу мочевыводящих путей, введя в организм источник освещения.
В 70-х годах этого же столетия немецкий врач-уролог Максимиллиан Нитце усовершенствовал замысел своего коллеги и создал прибор с оптическим устройством и лампочкой на конце. Конструкцию вводили в мочевой пузырь, заполнив его специальной жидкостью. Позже цистоскопия была усовершенствована, расширены и показания к ней.
На практике впервые с помощью цистоскопии был диагностирован рак мочевого пузыря.
Какие болезни диагностируют и лечат с помощью цистоскопии
Цистоскопия назначается тогда, когда с помощью УЗИ, несмотря на симптомы, не удается обнаружить в мочевом пузыре новообразования, камни и песок, видоизменения или травмы, а также следы воспаления.
Какие симптомы могут стать поводом сделать цистоскопию:
- Поражение слизистой оболочки мочевого пузыря из-за ослабления иммунной системы (интерстициальный цистит).
- Учащенное мочеиспускание.
- Затрудненный или прерывистый отток мочи.
- Появление крови в урине.
- Непроизвольное мочевыделение.
- Хроническая боль в области малого таза.
- Наличие в моче нетипичных для нее клеток, обнаруженных в ходе лабораторных исследований.
Часто возникает вопрос — можно ли делать цистоскопию при цистите. Инфекционный цистит, воспаление слизистой мочевого пузыря в активной фазе являются противопоказаниями к проведению цистоскопии. Однако эта процедура назначается, если рецидивы этого заболевания становятся частыми.

Итак, когда другие методы диагностики заболеваний органов мочевыводящей системы не помогли установить точный диагноз или разработать эффективную схему лечения проводят цистоскопию. С ее помощью можно выявить такие заболевания, как:
- хронический цистит;
- врожденные аномалии развития и травмы органов мочеполовой системы;
- мочекаменная болезнь;
- доброкачественные опухоли;
- лейкоплакия (образование бляшек на слизистой оболочке мочевого пузыря);
- антония (нарушение контроля за накоплением и выведением мочи);
- гематурия (кровь в урине);
- полипы;
- туберкулез;
- язва;
- закупорка или сужение мочеточников;
- рак мочевого пузыря.
Врачи Американской ассоциации урологов сделали вывод, что рак мочевого пузыря — болезнь мужчин и пожилых людей. Вероятность развития этого заболевания у представителей сильного пола выше, чем у женщин почти в три раза, а средний возраст больных составляет 73 года.
В большинстве случаев опухоль диагностируют на этапе поражения только внутренних тканей. Почти у 35% пациентов рак не выходит за пределы органа, а у 65% заболевших болезнь поражает ткани, прилегающие к нему. Другие органы этот вид рака редко поражает метастазами.
Такой метод диагностики используется также и в лечебных целях. Она помогает решить следующие проблемы с мочевым пузырем:
- удалить новообразование;
- остановить внутреннее кровотечение;
- провести электрокоагуляцию доброкачественной опухоли;
- измельчить и вывести камни;
- устранить закупорку и сужение мочевых путей;
- ликвидировать врожденные аномалии.
А также для проведения других лечебных процедур с помощью цистоскопии можно установить катетер в мочеточнике и осуществить биопсию тканей мочевыводящих путей.
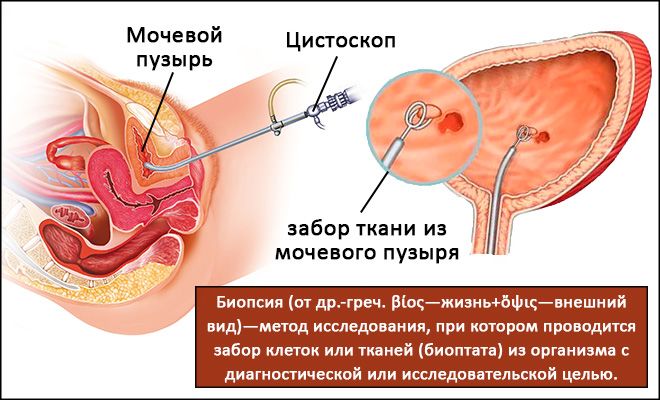
Цистоскопия в качестве дополнительного метода нередко применяется в таких медицинских направлениях, как проктология и гинекология. Исследованию в данном случае подлежат органы малого таза. Проктологам и гинекологам эта процедура дает возможность диагностировать:
- злокачественную опухоль сигмовидной и прямой кишки;
- рак матки и придатков у женщин;
- рак предстательной железы, гипертрофию, гиперплазию и аденому простаты у мужчин.
Существуют и противопоказания для проведения цистоскопии:
- циститы и уретриты в активной стадии заболевания;
- почечная недостаточность;
- печеночная недостаточность;
- постинфарктное состояние;
- стенокардия;
- пороки сердца;
- беременность.
Как проводится цистоскопическое исследование
Поскольку эта процедура связана с введением специального прибора в организм пациента, больной вправе поинтересоваться, как проводится цистоскопия.
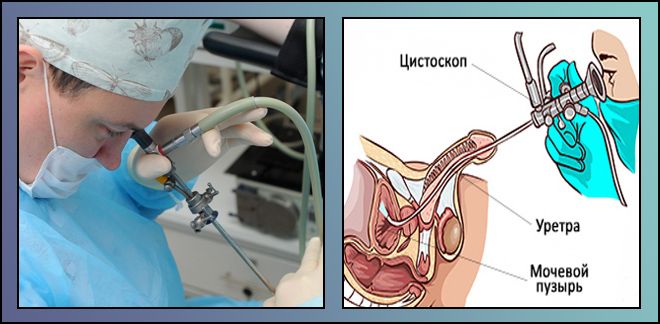
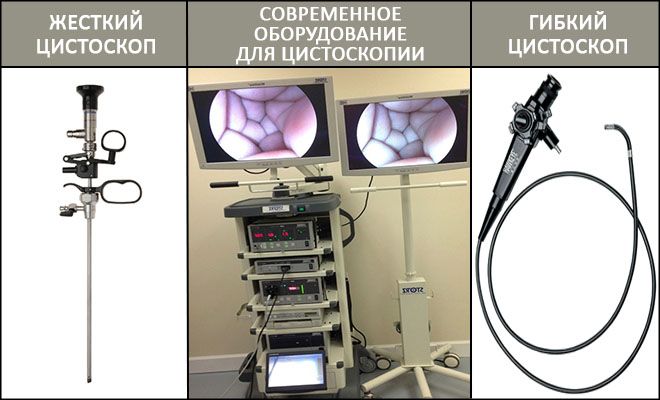
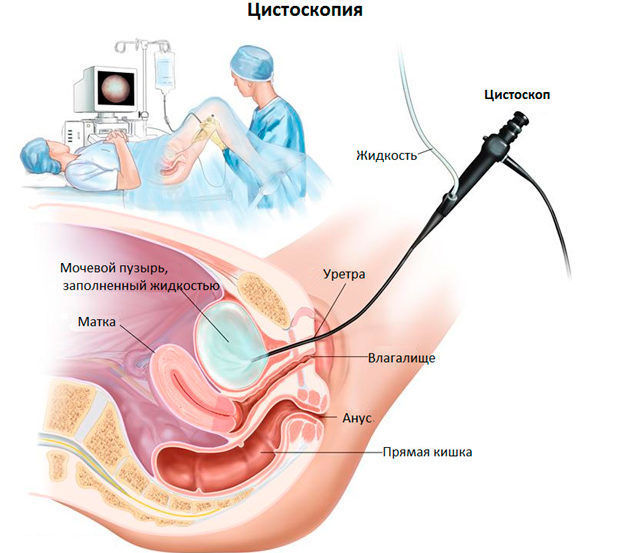
Для цистоскопии используется один из видов эндоскопического оборудования — цистоскоп. На одном его конце находится оптический окуляр (в жестком цистоскопе) или маленькая видеокамера с подсветкой (в гибком цистоскопе), на другом – система управления прибором.
Как делают цистоскопию мочевого пузыря и других органов мочевыводящей системы. Цистоскоп вводится через уретру в мочевой пузырь. С помощью оптического окуляра или мини камеры врач может рассмотреть состояние внутренних оболочек мочеточников или мочевого пузыря, а также с помощью дополнительных инструментов провести лечебные манипуляции и хирургические операции. Продолжительность диагностической цистоскопии составляет 5–30 минут, лечебной – 1–2 часа.
Из-за продвижения цистоскопа по мочевым путям пациенту может быть больно. Поэтому цистоскопия, как любая подобная процедура, проводится под наркозом (общим или местным).
Для снятия болезненных ощущений применяется и эпидуральная анестезия, а обезболить определенный участок помогает гель-анестетик, вводимый в мочеиспускательный канал через катетер. Обезболивающий гель не только уменьшает боль, но и является своего рода смазкой, облегчающей продвижение цистоскопа.
Виды цистоскопического исследования
Сегодня в распоряжении врачей имеются два типа цистоскопов – жесткий и гибкий. Поэтому цистоскопия подразделяется на два вида – жесткую и подвижную. Жесткая цистоскопия часто показана женщинам. Их широкая и короткая уретра физиологически более приспособлена для статичного прибора. Делать цистоскопию гибким цистоскопом обычно рекомендуют мужчинам, у которых мочеиспускательный канал вытянут и имеет меньший диаметр, а также детям.
Жесткая
Что показывает жесткая цистоскопия. Как правило, процедура применяется для изучения конкретной «болевой точки» того или иного органа, поэтому не требует перемещения цистоскопа.
С помощью жесткого цистоскопа врач может осматривать органы пациента через специальный окуляр. Таким способом врачи проводят исследования уретры, осмотр и промывание мочевого пузыря, катетеризацию мочеточников.
В набор инструментов для жесткой цистоскопии входят оптические трубки с различными углами обзора, подъемные механизмы, операционные и диагностические переходники, жесткие биопсийные щипцы и другие инструменты в зависимости от комплекта.
Подвижная
Подвижная (гибкая) цистоскопия делается с целью комплексного исследования органа для точной диагностики заболевания. Также она применяется для лечения уже выявленной болезни. Этот способ исследования органов мочевыводящей системы позволяет оценить структуру слизистых оболочек, обнаружить кровотечения, дефекты, травмы и новообразования.
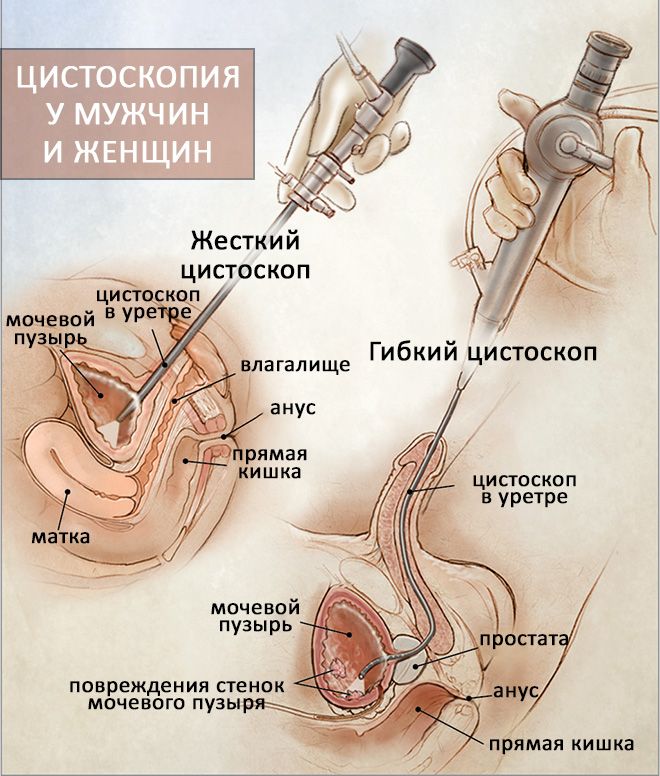
Особенность подвижной цистоскопии – в использовании цистоскопа, на гибком стволе которого расположены видеокамера и осветительный прибор. Металлический шнур, способный менять положение, вводится через уретру и позволяет вывести изображение полости мочевого пузыря и мочеточников на экран.
Перед началом процедуры туда вводится специальный раствор, который позволяет улучшить четкость картинки. Таким образом, врач может детально рассмотреть больной орган, определить проблемную зону и более точно поставить диагноз.
В набор инструментов для гибкой цистоскопии кроме гибких стволов с видеокамерами и осветительными приборами входят телескопические мостики с отклоняющим механизмом и инструментальными каналами, высокочастотные электроды различной конфигурации, электрохирургические петли и ножи, захватывающие и биопсийные щипцы, другие инструменты.
Оба вида цистоскопии также позволяют проводить операции с биопсией, коагуляцией и удалением инородных тел.
Последствия
Как любое вмешательство в организм человека с использованием анестезирующих медикаментов исследование с помощью цистоскопа требует последующего медицинского наблюдения. Что происходит с пациентом после проведенной цистоскопии, как он себя чувствует и какие могут быть последствия для его здоровья.
Стандартные постпроцедурные симптомы – жжение в мочеиспускательном канале, незначительные боли внизу живота и кровь в моче, которая должна исчезнуть через 1–2 дня. Облегчить состояние помогают обильное питье и теплые сидячие ванны. Если после проведения цистоскопии поднялась температура, следует сообщить об этом врачу.
Причиной повышенной температуры может быть прокол мочевого пузыря или инфекция. Для профилактики инфекционного заражения мочеполовых путей доктор назначает антибактериальные препараты. Принимать обезболивающие лекарства в этот период врачи не рекомендуют. На полное восстановление после проведенной цистоскопии обычно уходит 2–3 дня.

Пациенты часто интересуются, может ли быть осложнение после цистоскопии и что делать в таком случае?
Наиболее опасное осложнение – травма уретры в результате неаккуратного ввода цистоскопа. Она может привести к неправильному отводу мочи.
Среди других осложнений, можно назвать:
- постоянное наличие крови в моче;
- инфекция в мочевыводящих путях;
- воспаление почек (пиелонефрит).
К счастью, осложнения после цистоскопии – довольно редкие явления, поскольку эта медицинская процедура давно и успешно практикуется как российскими, так и зарубежными врачами.
Способы диагностики цистита при разных формах болезни
Цистит распространенная болезнь среди женщин. Благодаря большому количеству клинических случаев, медицинские работники изучили эту патологию. На сегодня существует перечень обследований, которые помогают в постановке диагноза.
Описание болезни
Разберемся какие обследования необходимы при цистите, механизм возникновения и причины появления.
Цистит — воспалительный процесс, который локализуется в мочевом пузыре. В зависимости от запущенности состояния, наблюдаются поражение слизистой оболочки или толщи стенки мочевого пузыря. 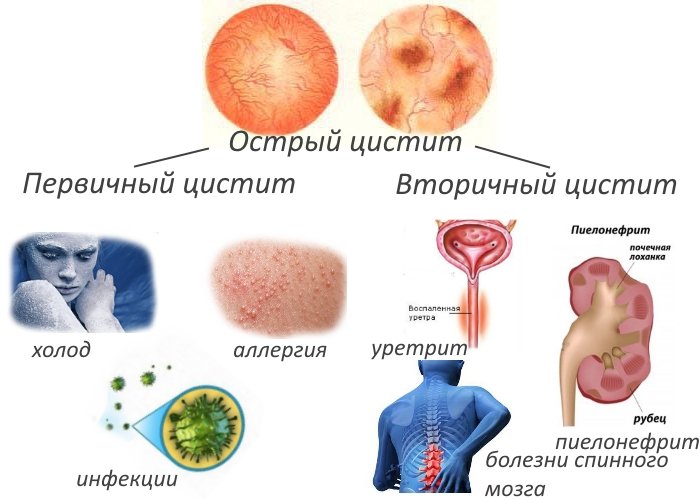 В течении цистита выделяют такие формы:
В течении цистита выделяют такие формы:
Эти формы отличаются типом воспаления и этиологическим фактором, что требует проведения диагностических мероприятий.
Диагностика цистита
Диагностические мероприятия при цистите у женщин включают такие методы обследования, которые определяют причину появления патологии, и дают оценку общему состоянию женщины.
Для этого используют: 
- Общий лабораторный анализ мочи. Это обследование проводится при всех заболеваниях мочевыделительной системы. В результатах анализа отмечается повышение количества лейкоцитов, эпителиальных клеток, эритроцитов и наличие гноя. Степень изменения этих показателей прямо пропорционально тяжести поражения мочевого пузыря.
- Общий анализ крови. Исследование крови на количество форменных элементов дает определить природу болезни, а также воздействие на организм.
- Бактериологическое исследование мочи. Определяют тип бактерий, которые стали причиной болезни. Бактерии присутствуют почти при всех формах цистита. При бактериальном цистите наблюдается первичное инфицирование, а при других формах — присоединение бактерий является осложнением. Мочу собирают с учетом правил асептики и антисептики, чтобы предотвратить попадание инфекции с наружных половых органов. После этого, взятый материал наносят на питательную среду и помещают в термостат. Каждая бактериальная культура отличается формой и характером роста.
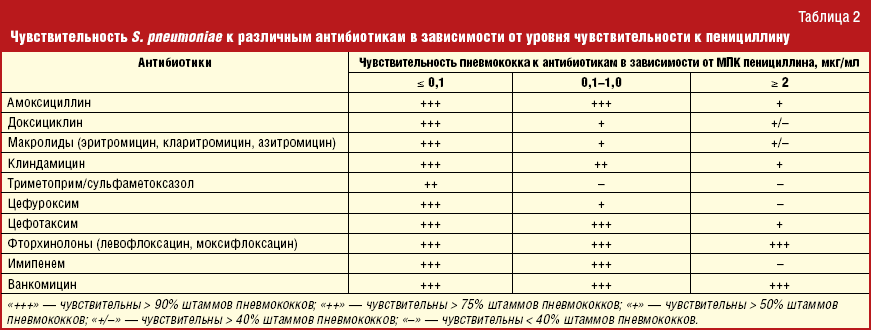
- Пробы на чувствительность к антибиотикам. Бактериологический посев сочетают с пробами на чувствительность к антибиотикам. Для этого, в чашку Петри, в которой находится исследуемый материал, кладут бумажные диски. Эти диски пропитаны антибактериальными средствами различных групп. Подавление роста бактерий свидетельствует о том, что антибиотик эффективен и подходит для лечения.
- УЗИ. Ультразвуковое исследование проводится целью оценки мочевого пузыря, почек и органов малого таза. Органы женщины, которые расположены в малом тазу, находятся в непосредственной близости. При цистите воспаление переходит с мочевого пузыря на матку, придатки или же нижние отделы половой системы женщины. УЗИ мочевого пузыря проводится с помощью специального трансуретрального датчика. Такое обследование схоже с цистоскопией.
- Цистоскопия. Это обследование разрешено только при отсутствии острой фазы болезни. Целесообразно проводить при хроническом цистите в стадии ремиссии. При хроническом цистите происходит разрастание соединительной ткани или опухолевые процессы, которые детально изучают с помощью эндоскопического оборудования. Недостатком цистоскопии является премедикация, которая не рекомендована большому количеству людей.
Кроме специфических обследований, диагностика цистита у женщин включает гинекологический осмотр с взятием мазков. Это проводится для своевременной диагностики осложнений.
Такие меры необходимы потому, что внешнее отверстие уретры расположено близко к входу во влагалище, и бактерии распространяются даже при должном гигиеническом уходе.
При вирусных формах цистита показано проведение ПЦР. Этот лабораторный анализ основан на том, что определяется титр антител к тому или иному вирусному возбудителю. Высокий титр антител является признаком того, что вирус присутствует в организме.
 Пробы на чувствительность к антибиотикам
Пробы на чувствительность к антибиотикам
Аутоиммунный и аллергический цистит требует включения в план обследования иммунологических и аллергологических проб, с помощью которых определяют реактивность иммунной системы и вероятный аллерген.
Правильная схема диагностических мероприятий помогает назначить эффективное лечение, которая избавит от патологии за короткий период.
Причины
Распространенной формой патологии является бактериальный цистит. Вызывается бактериями, которые имеют различную видовую и групповую принадлежность.
Бактерии проникают в мочевой пузырь через уретру, кровеносные или лимфатические сосуды. Большинство клинических случаев возникает в ходе восходящего типа инфицирования — через уретру.
Причиной цистита становятся:
- Вирусы.
- Грибки.
- Простейшие.
- Травмы.
- Аутоиммунные и аллергические процессы.
- Оперативные вмешательства.
- Опухоли мочевого пузыря или соседних органов.
Независимо от причины, цистит будет иметь схожие проявления.
Симптомы
В клинике цистита выделяют два типа по течению: острый и хронический.  Острый цистит возникает на фоне полного здоровья, чему предшествуют негативные факторы. Для хронического цистита характерны периодические обострения, которые чередуются с периодами ремиссии.
Острый цистит возникает на фоне полного здоровья, чему предшествуют негативные факторы. Для хронического цистита характерны периодические обострения, которые чередуются с периодами ремиссии.
Для острого и хронического цистита в стадии обострения свойственны одинаковые симптомы. К ним относятся:
- Появление частого мочеиспускания. Этот симптом появляется первым. Учащенное мочеиспускание развивается в результате повышения чувствительности слизистой оболочки.
- Боль над лобком. Воспаленная слизистая оболочка становится чувствительной к кислотам и солям, которые содержатся в моче. В результате этого возникает боль, которая локализуется над лонным сочленением и усиливается в вертикальном положении.
- Жжение по ходу уретры. Воспаление мочевого пузыря протекает с поражением уретры. При этом, мочеиспускание сопровождается жжением и резями, которые носят интенсивный характер.
- Повышение температуры тела. Гипертермия развивается как иммунный ответ организма на воспалительный процесс. Температура поднимается до 38-38,5˚С градусов, и выше. Некоторые клинические случаи протекают без повышения температуры, что становится признаком нарушения работы иммунной системы и требует консультации с иммунологом.
К перечисленным симптомам, добавляется изменение в составе мочи — гематурия и пиурия. Кровь и гной в моче появляются в результате нарушения целостности кровеносных сосудов слизистой оболочки, а также гибели бактерий и лейкоцитов. 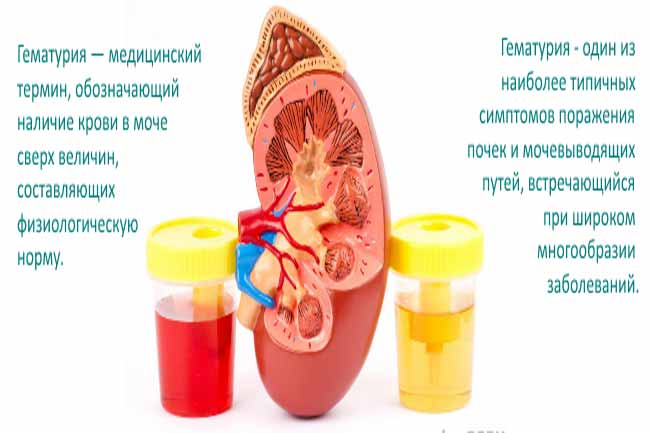 В некоторых случаях, для того, чтобы поставить диагноз цистит, достаточно объективных данных и собранного анамнеза.
В некоторых случаях, для того, чтобы поставить диагноз цистит, достаточно объективных данных и собранного анамнеза.
Лечение
 Независимо от того, что стало причиной цистита, лечение направлено на устранение этиологического фактора.
Независимо от того, что стало причиной цистита, лечение направлено на устранение этиологического фактора.
Проведение симптоматического лечения не допускается, так как симптомы пропадут, но не исчезнет проблема.
Группы лекарственных средств, которые используются в терапии этой патологии:
- Антибиотики. Для лечения бактериальных форм цистита, а также профилактики вторичной инфекции при стерильных формах, применяют антибактериальные препараты. Это лекарственные средства широкого спектра или селективные препараты. Селективные препараты применяются при специфических бактериальных циститах. Чаще вызваны инфекциями, которые передаются при половых контактах.
- Противовоспалительные. Нестероидные препараты, обладающие противовоспалительным эффектом, назначаются во всех случаях. Исключение аутоиммунный цистит, когда действия недостаточно и назначаются гормоны группы преднизолона.
- Мочегонные. Мочегонные препараты используются для профилактики развития такого осложнения, как пиелонефрит. Усиленный ток мочи по мочеточникам препятствует распространению бактерий и воспалительного процесса.
Остальные препараты назначаются ситуативно, учитывая тяжесть состояния пациента и природу болезни. Диагностика при цистите крайне важна.
Выбор правильных методов обследования позволяет проводить адекватное лечение, что обеспечивает благоприятный исход.
Видео
Цистит. Симптомы, диагностика, лечение, профилактика
Что такое цистит
Симптомы и признаки цистита
Симптомы цистита включают в себя:
- Императивные (внезапные и очень сильные) позывы к мочеиспусканию
- Ложные позывы на мочеиспускание
- Жжение при мочеиспускании
- Частые мочеиспускания, малым количеством мочи
- Кровь в моче (гематурия)
- Мутная моча и/или моча с резким неприятным запахом
- Дискомфорт в области малого таза
- Чувство давления в нижней части живота
- Субфебрильная температура тела (от 37 до 38 градусов)
- У маленьких детей внезапное появление дневного энуреза (недержания мочи), также может быть признаком инфекции мочевыводящих путей (ИМВП).
Когда обращаться к врачу
- Боль в спине или в боку
- Лихорадка и озноб
- Тошнота и рвота
- Частые, болезненные мочеиспускания, длящиеся более нескольких часов
- Кровь в моче.
Особенно важно обратиться к врачу, если это не первый эпизод цистита у вас.
Причины и факторы риска возникновения цистита
Мочевыделительная система человека состоит из двух почек, двух мочеточников, мочевого пузыря и мочеиспускательного канала (уретры).
Основная функция мочевыделительной системы заключается в устранении шлаков из организма. Почки фильтруют кровь, выделяя из нее первичную, а затем и вторичную мочу; вторичная моча стекает по мочеточникам в мочевой пузырь и накапливается там несколько часов, после чего мочевой пузырь наполняется, человек ощущает позыв к мочеиспусканию, и опорожняет мочевой пузырь через мочеиспускательный канал.
- Интерстициальный цистит. Причины этого хронического воспаления мочевого пузыря, называемого также синдромом болезненного мочевого пузыря, до сих пор неясны. Чаще всего встречается у женщин. Это заболевание бывает трудно выявить и излечить.
- Медикаментозный цистит. Некоторые лекарства, такие как циклофосфамид, химиотерапевтические препараты и др, могут вызвать цистит, поскольку они накапливаются в мочевом пузыре и раздражают его стенку.
- Радиационный цистит. Радиационное лечение тазовой области может вызывать воспалительные изменения в тканях мочевого пузыря.
- Цистит инородного тела. Длительное использование мочевого катетера может увеличивать риск бактериальных инфекций и повреждения тканей; оба эти фактора могут вызывать цистит.
- Химический цистит. Некоторые люди могут иметь повышенную чувствительность к химическим веществам, содержащихся в джакузи, женских гигиенических спреях, спермицидных гелях и других веществах. Местное химическое раздражение, или аллергическое воспаление – вызывает типичные симптомы цистита.
- Цистит, вызванный другими факторами. Иногда цистит может возникать как осложнение других заболеваний, таких как сахарный диабет, камни в почках, гипертрофия простаты или травма спинного мозга.
- Сексуально активны. Половой акт может привести к проталкиванию бактерий в мочеиспускательный канал.
- Используют некоторые средства контрацепции. Женщины, которые используют диафрагмы и другие мембраны, пропитанные спермицидным гелем – чаще болеют циститом.
- Беременность. Гормональные изменения во время беременности могут увеличить риск цистита.
- Находятся в менопаузе. Измененные уровни гормонов у женщин в климаксе часто провоцируют ИМВП.
К другим факторам риска цистита у мужчин и женщин относятся:
- Препятствие оттоку мочи. Оно может быть вызвано камнем в мочевом пузыре или увеличенной простатой (у мужчин).
- Изменения в иммунной системе. Они происходят при таких заболеваниях, как диабет, ВИЧ-инфекция и химиотерапия рака. Подавление иммунной системы увеличивает риск бактериального и, в некоторых случаях, вирусного цистита.
- Длительное использование мочевых катетеров. У пожилых людей и людей с некоторыми заболеваниями может возникнуть необходимость длительного использования мочевых катетеров. Это нередко приводит к повышенной уязвимости перед бактериальными инфекциями, а также прямому повреждению тканей мочевого пузыря.
У мужчин без каких-либо предрасполагающих факторов – цистит бывает редко.
Осложнения цистита
При быстром и правильном лечении цистит редко приводит к осложнениям. Однако при несвоевременном лечении цистит может спровоцировать более серьезные заболевания.
Подготовка к визиту врача
- Запишите свои симптомы, в том числе те, которые кажутся вам не связанными с циститом
- Составьте список всех лекарств, витаминов или пищевых добавок, которые вы принимаете
- Запишите вопросы, которые хотели бы задать своему врачу
Например, вы можете спросить врача:
- Что, скорее всего, стало причиной моего заболевания?
- Какие дополнительные обследования мне нужно пройти?
- Какие факторы, по вашему мнению, способствовали развитию цистита?
- Какой лечебный подход вы порекомендуете?
- Если этот курс не принесет облегчения, какое лечение вы посоветуете мне дальше?
- Каких побочных эффектов можно ожидать от назначенного курса лечения?
- Каков риск того, что эта проблема будет повторяться?
- Что я могу сделать, чтобы уменьшить риск рецидива?
- Нужна ли мне консультация узкого специалиста, уролога или нефролога?
Не стесняйтесь также задавать вопросы, возникающие у вас во время беседы с врачом.
- Когда вы впервые заметили эти симптомы?
- Вы лечились от инфекций мочевых путей ранее?
- Насколько сильный дискомфорт вы испытываете?
- Как часто вы мочитесь?
- После мочеиспускания, сколько длятся рези?
- Есть ли у вас боли в пояснице?
- Была ли у вас повышенная температура?
- Замечали ли вы выделения из влагалища или кровь в моче?
- Вы сексуально активны?
- Вы используете кремы для контрацепции? Какие?
- Вы не беременны?
- Вы принимаете лекарственные препараты, биологические добавки или витамины? У вас есть хронические заболевания?
- Вы когда-нибудь использовали мочевой катетер?
Диагностика цистита
Помимо расспросов о ваших симптомах и физикального осмотра, ваш врач может рекомендовать определенные анализы и тесты, такие как:
- Общий анализ мочи Тест используется как скрининговый, и как диагностический. Об ИМВП в этом анализе могут говорить повышенные лейкоциты, эритроциты и нитриты.
- Анализ мочи на стерильность. При подозрении на инфекцию мочевого пузыря врач может назначить анализ мочи на стерильность, который покажет вид бактерий в моче и их количество.
- Общий анализ крови Этот анализ показывает неспецифические воспалительные изменения в белых клетках крови, и может косвенно указывать на наличие и тяжесть инфекции мочевых путей (ИМВП).
- Цистоскопия. Во время этого исследования врач вводит цистоскоп – тонкую трубку с подсветкой и видеокамерой, через мочеиспускательный канал в мочевой пузырь, и осматривает его изнутри для изучения структурных аномалий и признаков воспаления.
При использовании цистоскопа врач может также взять небольшой образец ткани (биопсию) из подозрительного места для лабораторного анализа. Однако цистоскопия показана далеко не всем больным с циститом, а только пациентам с рецидивирующим или небактериальным циститом.
Лечение цистита
Цистит, вызванный бактериальной инфекцией, обычно лечат с помощью антибиотиков. Лечение неинфекционного цистита зависит от его причины.
Лечение бактериального цистита
- Первичная инфекция. Симптомы обычно заметно улучшаются уже в первые дни лечения, однако врач, возможно, будет настаивать на продолжении терапии от трех до семи дней, в зависимости от тяжести вашей инфекции.
- Повторная инфекция. Если у вас случился рецидив ИМВП, врач может рекомендовать более длительное лечение антибиотиками, или направит вас к врачу, который специализируется на лечении инфекций мочевых путей (урологу или нефрологу) для выявления причины рецидивов. Для некоторых женщин с рецидивирующими бактериальными циститами, может быть полезной однократная доза антибиотика после каждого полового акта.
- Внутрибольничные инфекции. Внутрибольничные инфекции мочевого пузыря могут быть крайне трудны для лечения, потому что бактерии, вызывающие их, часто устойчивы к основным антибиотикам, используемым для терапии внебольничных инфекций мочевого пузыря. Поэтому врач может назначить сразу несколько антибиотиков.
Лечение интерстициального цистита
- Препараты, применяемые внутрь перорально, или вводимые непосредственно в мочевой пузырь.
- Местные процедуры, облегчающие симптомы, такие как растяжение мочевого пузыря, путем заполнения его водой или газом
- Возбуждение нерва легкими электрическими импульсами (физиолечение), чтобы облегчить боль в области таза, и, в некоторых случаях, снизить частоту мочеиспускания
Лечение других форм неинфекционного цистита
Образ жизни и домашние средства
- Используйте грелку. Разместите грелку на нижней части живота, это значительно облегчит боль и тяжесть в области малого таза.
- Не допускайте обезвоживания. Пейте много жидкости. Избегайте кофе, алкоголь, кофеин-содержащие безалкогольные напитки, цитрусовые соки; а также острую пищу – до тех пор, пока не утихнут симптомы цистита. Эти вещества могут раздражать мочевой пузырь и усугублять частоту и интенсивность позывов к мочеиспусканию.
- Принимайте сидячую ванну. Погружайте промежность в горячую воду на 15-20 минут, это заметно облегчит боль и дискомфорт.
- При рецидивирующих ИМВП обсудите с врачом вашу личную оптимальную тактику терапии и симптоматического лечения.
Профилактика цистита
Клюквенный сок или таблетки, содержащие проантоцианидин, часто рекомендуются для снижения риска рецидивирующих инфекций мочевого пузыря некоторых женщин. Тем не менее, последние исследования показывают, что эти методы не так эффективны, как считалось ранее.
- Пейте много жидкости, особенно воды. Это особенно важно, если вы получаете химиотерапию или лучевую терапию.
- Мочитесь чаще. Если вы чувствуете позыв к мочеиспусканию, не откладывайте посещение туалета.
- После дефекации протирайте промежность спереди назад. Это предотвращает попадание бактерий с анальной области во влагалище и мочеиспускательный канал.
- Принимать душ, а не ванну. Если вы склонны к рецидивам ИМВП будет лучше, если вы откажетесь от ванн, а будете принимать душ, поскольку стоячая вода в ванне может способствовать проникновению инфекции в уретру.
- Осторожно омывайте кожу вокруг влагалища и ануса. Делайте это ежедневно, но не используйте раздражающие мыла, и не прилагайте энергичных усилий. На нежной коже вокруг этих областей легко возникает раздражение.
- Опорожняйте мочевой пузырь как можно скорее после полового акта. Выпейте полный стакан воды, чтобы вскоре сходить в туалет еще раз.
- Избегайте использования дезодорантов и аэрозолей, а также иной женской косметики на область половых органов. Эти вещества могут раздражать уретру и мочевой пузырь.
Источники:
http://mycistit.ru/diagnostika/cistoskopiya
http://cistitstop.ru/vse-o-cistite/diagnostika-cistita.html
http://yandex.ru/health/turbo/articles?id=2124