Дифференциальную диагностику острого цистита следует проводить с
Диагностика и лечение циститов у детей

Млынчик Елена Вячеславовна
К.м.н., детский уролог-андролог, Центр урологии-андрологии и патологии тазовых органов Детской городской клинической больницы №9 им. Г.Н. Сперанского г. Москва
На семинаре «Мочевой синдром и пиелоэктазия у детей», прошедшего в стенах Морозовской детской больницы, к.м.н., детский уролог-андролог Елена Вячеславовна Млынчик (Центр урологии-андрологии и патологии тазовых органов Детской городской клинической больницы №9 им. Г. Н. Сперанского г. Москвы) рассказала о подходах к диагностике и лечению рецидивирующего цистита у детей.
Особенности цистита у детей
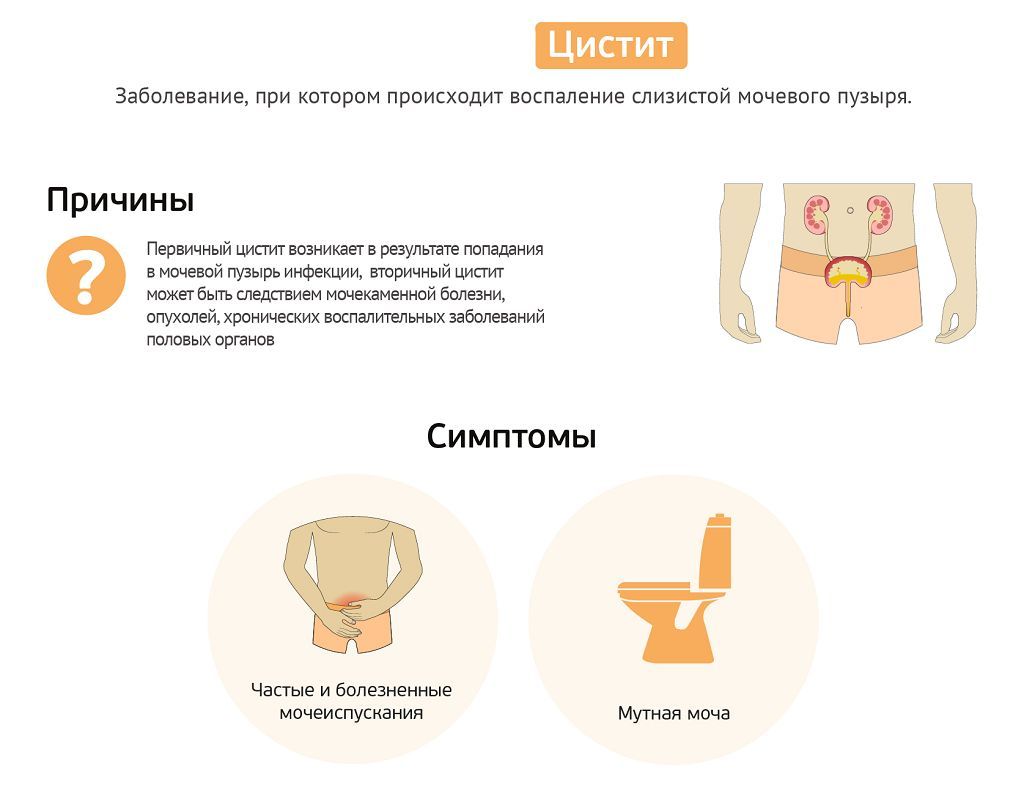
Известно, что острый цистит легко поддается лечению, в отличие от него рецидивирующий цистит требует многоэтапной терапии под динамическим контролем. Под циститом подразумевается воспаление слизистой оболочки и подслизистого слоя мочевого пузыря, сопровождающиеся нарушением его функции. Статистика демонстрирует, что у девочек заболевание встречается до 6 раз чаще, чем у мальчиков.
Предрасполагающими факторами являются нарушения уродинамики нижних мочевых путей, заболевания наружных половых органов и органов малого таза, а также снижение местной иммунологической защиты, нарушений целостности эпителиального слоя мочевого пузыря в результате воздействия различных факторов (охлаждение, травмы, хирургические вмешательства, конкременты, радиация, токсические вещества).
Наиболее частыми возбудителями циститов являются кишечная палочка E. coli (50–80% случаев), клебсиелла, протей, сапрофитный стафилококк, энтерококки, синегнойная палочка, а также микробные ассоциации (кишечная палочка + стрептококк фокальный или стафилококк эпидермальный и т. д.). Циститы подразделяются по этиологии на инфекционные и неинфекционные, которые, в свою очередь, делятся на специфические и неспецифические. По форме — на первичные и вторичные.
По течению — на острые и хронические. По характеру изменений слизистой — на катаральные, кистозные (буллезные), гранулярные, фибринозные, язвенные, полипозные, также выделяется интерстициальный и некротический цистит. По распространенности выделяют очаговый (пришеечный, тригонит) и диффузный цистит. Заболевание может протекать с осложнениями или без таковых.
Алгоритм антибактериальной терапии острого и рецидивирующего цистита 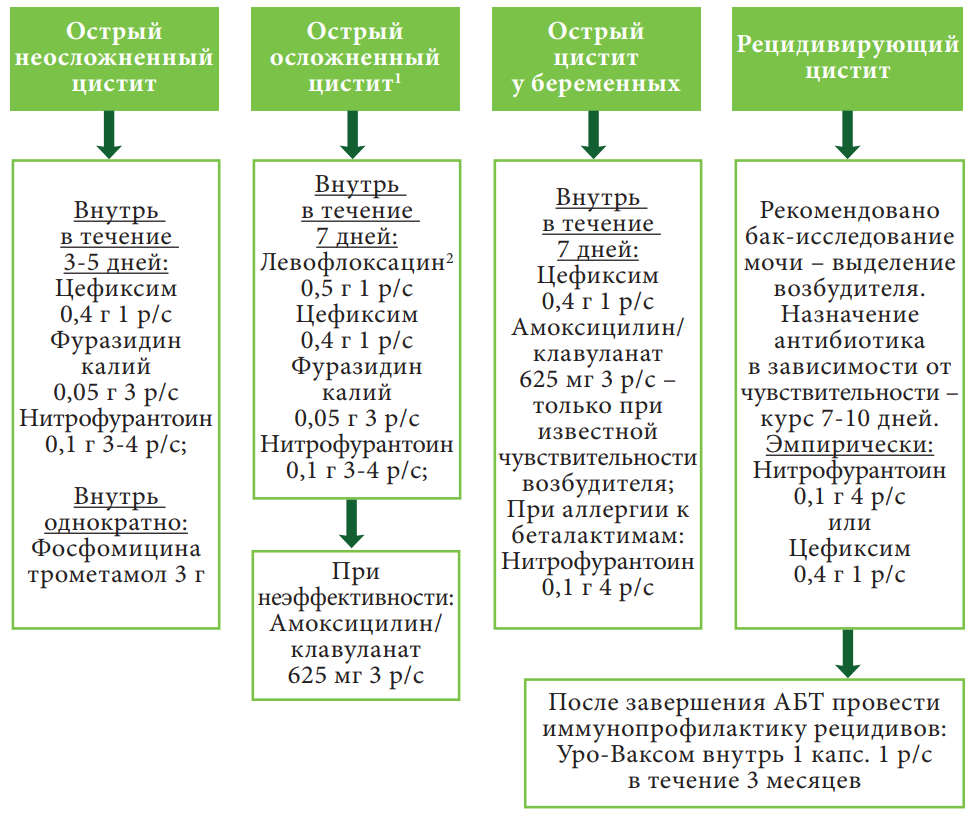
1 Цистит в сочетании с аномалиями и/или обструкцией мочевыводящих путей, мочекаменной болезнью, сахарным диабетом
2 Не применять в регионах с высоким уровнем устойчивости Е. Coli (>20%) к фторхинолонам
Клиническая картина и дифференциальная диагностика
Во всех случаях, особенно у детей раннего возраста, необходимо проводить дифференциальную диагностику острого цистита с острым пиелонефритом. Так, при цистите температура редко поднимается выше 38 гр С, могут отсутствовать симптомы интоксикации и боли в пояснице, которые всегда наблюдаются при остром пиелонефрите. Вместе с тем всегда присутствует дизурия, зачастую — гематурия. Лейкоцитурия чаще умеренная, тогда как при пиелонефрите — от умеренной до выраженной. Истинная бактериурия наблюдается в обоих случаях.
В некоторых случаях требуется дифференциальная диагностика с нейрогенной дисфункцией мочевого пузыря (нормальные анализы и посевы мочи, снижен объем мочевого пузыря, особенно при бодрствовании), вульвовагинитом, простатитом и дисметаболической нефропатией (оксалурия, уратурия). При этом стоит, однако, помнить, что эти заболевания могут и сопровождать цистит, что случается примерно в 40% случаев. В целом при хроническом цистите у детей обострения не всегда сопровождаются повышением температуры тела и явлениями интоксикации.
Часто наблюдаются бессимптомные лейкоцитурия и бактериурия, дизурические явления могут отсутствовать. Может иметь место недержание мочи. Для диагностики в острый период раз в 5–7 дней проводится анализ мочи (общий или по Нечипоренко), также берется клинический анализ крови. При рецидивах проводится посев мочи на флору и чувствительность к антибиотикам и уросептикам, а также биохимическое исследование мочи. Назначается УЗИ органов мочевой системы с определением остаточной мочи.
Определяется ритм мочеиспускания за два дня (дневник мочеиспусканий). По возможности и при необходимости выполняются урофлоуметрия и цистоуретроскопия. При затяжном течении цистита, отсутствии эффекта от традиционной терапии, отягощенном анамнезе или подозрении на микстинфекцию проводят исследование мочи на хламидии, микоплазму, уреаплазму, грибы, вирусы и микробактерии туберкулеза (посев мочи трехкратно). К дополнительным методам обследования при хроническом рецидивирующем цистите относятся цистоуретрография, исследования уродинамики, нефросцинтиграфия, а также исследования иммунного статуса.
При необходимости показана консультация специалистов: уролога, нейроуролога, невролога, фтизиатра, гастроэнтеролога, проктолога, гинеколога и андролога. Показаниями к цистоскопии являются более двух эпизодов острого цистита, бессимптомная лейкоцитурия или бактериурия, эпизоды гематурии, а также резистентность к обычной терапии.
Особенности лечебной тактики
Лечение острого цистита должно быть направлено на устранение болевого синдрома, нормализацию расстройств мочеиспускания, ликвидацию возбудителя и воспаления. Пациентам назначается лечебная диета №5, щадящий режим питания с исключением острых и пряных блюд, специй и экстрактивных веществ, обильный питьевой режим. При выраженном болевом синдроме показаны спазмолитики, а также сидячие ванночки с растворами антисептических трав. Местно могут назначаться тепловые процедуры, магнитотерапия. Антимикробная терапия назначается на 7–10–14 дней, в зависимости от состояния пациента.
Среди уросептиков к терапии первой линии относится фуразидин. При его неэффективности применяются препараты пипемидиевой или налидиксовой кислоты, либо фосфомицин однократно или двукратно. Вторая линия терапии — защищенные пенициллины, амоксициллин/клавулановая кислота, а также цефалоспорины 2, 3 и 4 поколений. По стихании симптоматики назначается фитотерапия. Для профилактики рецидивов рекомендуется иммунотерапия – препарат Уро-Ваксом, назначаемый на 3 месяца.
К осложнениям цистита относятся острый пиелонефрит, нейрогенная дисфункция мочевого пузыря, часто сопровождаемая недержанием мочи, формирование пузырно-мочеточникового рефлюкса, редко — стеноз уретры и склероз шейки мочевого пузыря.
Выделяется ряд основных принципов лечения рецидивирующего цистита:
- антибактериальная терапия и уроантисептики;
- по показаниям — внутрипузырные инстилляции при различных формах рецидивирующего цистита;
- различные виды физиотерапии терапии;
- улучшение пузырного кровообращения, восстановление функций мочевого пузыря;
- лечение и профилактика вульвита;
- нормализация функции толстой кишки, исключение эпизодов энкопреза;
- по показаниям — иммуномодулирующая терапия.
При катаральном цистите назначаются чередующиеся 10-дневные курсы уросептиков в течение 1 месяца, при буллезном — от 1 до 3 месяцев, при фибринозном — не менее 3 месяцев. Поддерживающая доза препарата может назначаться для приема до 6–12 месяцев. Может назначаться медикаментозная терапия, улучшающая пузырное кровообращение.
К этой категории относятся антигипоксанты (производные янтарной кислоты, цитохром С), метаболитная терапия (кофементы, препараты группы В, карнитин), при нейрогенной дисфункции — ноотропы (гопантен, производные никотиновой кислоты), при выраженной гиперрефлексии детрузора — М-холиноблокаторы (оксибутинин, троспиум, толтеродин, беллатаминал). Эти препараты имеют ограничения по возрасту и должны применяться под контролем остаточной мочи.
Для внутрипузырного введения при буллезном, буллезно-фибринозном и фибринозном цистите применяются раствор диоксидина 0,5–1%, мирамистина 0,01% или диоксидин 1% + экстракт алоэ + новокаин 0,5% + гидрокортизона ацетат, а также препараты гиалуроновой кислоты. При буллезном, а также гранулярном цистите в стадии обострения — деринат 0,25% или раствор колларгола 1:1000 – 1:100 либо азотнокислого серебра 1:5000 – 1:500 по схеме №10.
Внутрипузырные инстилляции противопоказаны при остром цистите, катаральном и геморрагическом цистите, а также неинфицированных формах буллезного. С осторожностью их стоит назначать при пузырно-мочеточниковом рефлюксе. Физиотерапия проводится курсами по 3–4 раза в год. Назначаются парафиновые и озокеритовые аппликации, сухое тепло, грязи. При катаральном и буллезном цистите может применяться магнитотерапия.
При катаральном и буллезном бактериальном цистите — квантовая (лазерная) терапия. Во всех случаях, кроме острого и геморрагического цистита, может назначаться ТНЧ-терапия. При любых формах заболевания — электрофорез (цинк-йод, гидрокортизон, уротропин). Возможно применение виброакустического воздействия (прибор Витафон) и гипербарической оксигенации. Главными факторами лечении, как подчеркнула Елена Вячеславовна, являются его этапность и регулярность
Клиническая картина и дифференциальная диагностика цистита.
Часто развитию острого цистита предшествует эпизод переохлаждения, после которого начинается резко учащенное болезненное мочеиспускание (поллакиурия, странгурия). При этом частота мочеиспусканий может достигать до 100 раз в сутки, а объем мочеиспускания крайне невелик (10-20 мл). Температура тела при этом заболевании остается нормальной или редко бывает субфебрильной. При пальпации живота может отмечаться незначительная болезненность над лоном.
Моча часто мутная, последняя порция бывает окрашена кровью (терминальная макрогематурия), поскольку при поражении шейки мочевого пузыря его сокращение вызывает выделение крови из гиперемированных сосудов подслизистого слоя. При лабораторном исследовании отмечаются пиурия, микрогематурия, а также некоторое количество эпителия.
Эти симптомы обычно отмечаются 7-10 дней, после чего пациентка отмечает улучшение самочувствия. При более длительном течении можно говорить о хронизации процесса, что требует углубленного обследования для выяснения причины, поддерживающей воспаление.
При хроническом цистите клинические проявления локализуются в широком диапазоне от незначительного дискомфорта в нижних отделах живота до учащенного мочеиспускания (поллакиурия), также возможно появление императивных позывов или эпизодов недержания мочи. Разумеется, течение хронического цистита регулярно перемежается эпизодами обострений, особенно осенью и весной.
Дифференциальная диагностика:
Острый цистит следует дифференцировать с целым рядом заболеваний других органов: почек, предстательной железы (аденома), уретры (стриктура), с камнями мочевого пузыря, цисталгией, с заболеваниями женской половой сферы, поскольку дизурические расстройства, выражающиеся учащением мочеиспускания, его болезненностью, затруднением, встречаются и при перечисленных выше болезнях. В основе патогенетических механизмов дизурии лежат общие и местные факторы. К общим факторам относятся различные отрицательные эмоции, психогенные реакции. Такая дизурия, как правило, обратима после устранения вызвавших ее причин. К местным факторам относят опухоль, наличие стриктуры уретры, мочевых камней, затрудняющих прохождение мочи, а также динамические нарушения нервно-мышечного аппарата мочевого пузыря. Об остром цистите можно думать при остро возникшем болезненном мочеиспускании, одинаково учащенном в различное время суток. Больной при этом испытывает императивные позывы на мочеиспускание, при которых не в состоянии удержать мочу в воспаленном мочевом пузыре.
При цистите обычно не наблюдается повышение температуры, так как мочевой пузырь часто опорожняется и всасывание из него ничтожно. Исключение составляют некротически-гангренозные формы заболевания. Подозрение на опухоль мочевого пузыря может возникать при сочетании стойкой дизурии с гематурией. Для острого простатита типична резчайшая дизурия с императивными позывами на мочеиспускание. Она обычно сопровождается общими явлениями в форме повышения температуры, озноба, потливости, тахикардии, которые нарастают с развитием воспалительного процесса.
Дизурия у пожилого мужчины заставляет заподозрить скорее всего аденому предстательной железы или камень мочевого пузыря. Дизурия, обусловленная аденомой, наиболее выражена в ночное время и в покое. Днем, при активном образе жизни она уменьшается. При наличии камней в мочевом пузыре симптомы весьма похожи на жалобы больных при цистите. Вместе с тем при камнях мочевого пузыря боль часто появляется при ходьбе или тряской езде. Она имеет характерную иррадиацию – в область промежности, яичка или головку полового члена. Боль усиливается при наличии шиповидных камней – оксалатов или при часто встречающемся сопутствующем цистите. Боль обусловлена передвижением камня и раздражением слизистой оболочки, особенно шейки мочевого пузыря как наиболее богатой рецепторной зоны. Расстройство мочеиспускания проявляется учащением позывов, усилением их при передвижении тела. Во время сна боли прекращаются.
Типичным при камнях мочевого пузыря является внезапное прекращение струи мочи во время мочеиспускания – симптом и возобновление мочеиспускания при изменении положения тела больного. Мелкие камни могут ущемляться в задней уретре и вызывать острую задержку мочи. Нередко у больных возникает недержание мочи, когда камень одной своей частью помещается в мочевом пузыре, а другой находится в задней уретре. В этих случаях полное замыкание сфинктера мочевого пузыря невозможно. Длительное нахождение камня в шейке мочевого пузыря и задней уретре приводит к склерозу. В результате этого недержание мочи может сохраняться после удаления камня. Изменение характера мочи при камнях мочевого пузыря характеризуется макро- и микрогематурией, что объясняется травмой слизистой оболочки пузыря. Появление лейкоцитов и микрофлоры в моче указывает на воспаление мочевого пузыря. В зависимости от состава камня в моче обнаруживают соответствующие соли.
Камни мочевого пузыря можно обнаружить при введении металлического катетера в пузырь. Более точным методом диагностики является обзорная рентгенография, на основании которой можно судить о количестве и размере камней. В случае рентгеннегативных камней (цистиновые, белковые, уратные) их можно обнаружить путем пневмоцистографии, или цистрографии с раствором контрастного вещества. В этих случаях дефекты наполнения указывают на наличие камня. Окончательный диагноз устанавливают на основе цистоскопии. Вместе с тем камень, расположенный в дивертикуле мочевого пузыря, не всегда удается обнаружить.
Зачастую боли в области мочевого пузыря могут носить отраженный характер и быть связанными с заболеванием почек, предстательной железы и уретры. Поэтому, если причина боли не может быть объяснена непосредственным поражением мочевого пузыря, ее следует искать в возможном заболевании перечисленных органов. При острой задержке мочи, которая возникает при аденоме предстательной железы, стриктуре уретры, в связи с застреванием камня в просвете уретры, боли в области мочевого пузыря носят нестерпимый характер и заставляют больного метаться в постели. Над лоном определяется растянутый мочевой пузырь.
Постоянные боли в области мочевого пузыря могут быть вызваны инфильтрирующим ростом злокачественной опухоли. Эти боли могут усиливаться при явлениях распада опухоли с возникновением вторичного цистита. Первое проявление рака предстательной железы также характеризуется учащением позывов на мочеиспускание, особенно ночью. У многих больных отмечается затрудненное мочеиспускание с натуживанием или вялая тонкая струя мочи с перерывами, иногда моча выделяется каплями, этому сопутствует чувство неполного опорожнения мочевого пузыря. Часто больной жалуется на болезненность при мочеиспускании в начале или на всем протяжении акта мочеиспускания.
Довольно часто симптомом рака предстательной железы является неудовлетворенность актом мочеиспускания. Боль, связанная с актом мочеиспускания, встречается и при цисталгии. Цисталгия может развиться у женщин в период половой зрелости и в менопаузе. При этом больная жалуется на учащенное мочеиспускание, возникновение боли при мочеиспускании, а также боли в промежности, крестце, внизу живота. Иногда боли ничтожны. Степень выраженности болезненных симптомов может быть различна. При длительно существующих процессах развивается невротизация личности.
Наряду с жалобами при клиническом исследовании больного цисталгией органических изменений со стороны мочевого пузыря не обнаруживают. Отсутствует и пиурия. Вместе с тем боли при цисталгии могут быть весьма выраженными. Диагноз ставят на основании жалоб, типичных для циститов, при отсутствии пиурии и микрофлоры в моче, а также характерных для цистита изменений слизистой оболочки мочевого пузыря, выявляемых при цистоскопии. При цисталгии весьма часто обнаруживают морфологические признаки хронического уретрита.
Боли при раке шейки матки могут быть неправильно истолкованы прорастанием опухоли в мочевой пузырь. Правильный диагноз может быть поставлен только при цистоскопическом исследовании. Часто острые боли в области мочевого пузыря, сопровождающиеся нарушением мочеиспускания, возникают при патологических процессах женских половых органов. Это имеет место при аднекситах, пара- и периметритах. Причем нередко обнаруживаются воспалительные изменения слизистой оболочки мочевого пузыря, вызванные распространением инфекции со стороны женской половой сферы.
При гангренозном цистите до проведения инструментальных методов исследования могут возникать подозрения на наличие камня в мочевом пузыре, опухоль мочевого пузыря. Следует исключать уросепсис, хронический цистит. Внешне цистит, в зависимости от возбудителя, его вирулентности, от осложнений, может проявляться атипически. Для выявления источника лейкоцитурии необходимо провести двух- или трехстаканную пробу. Характерно для цистита, если в обоих или во всех трех стаканах моча будет содержать лейкоциты, особенно если осадок во второй порции будет содержать лейкоцитов больше, чем в первой.
При цистите гной обычно быстро оседает на дно, и слой мочи выше осадка значительно просветляется и делается иногда прозрачным. При пиелонефрите моча диффузно мутная, сероватая, при стоянии в сосуде на дне его образуется различной толщины осадок, состоящий из гноя и слизи. Слой мочи над осадком совершенно не просветляется и остается мутным. При цистите количество белка соответствует находящемуся в моче гною. При пиелонефрите протеинурия выражена больше. Если количество белка в гнойной моче превышает 1% или количество лейкоцитов, при этом содержание белка менее 50 000, то можно предполагать поражение почек. А.В. Айвазяном была предложена методика исследования суточного диуреза, при которой в четырех порциях мочи исследуют абсолютное количество лейкоцитов, белок, относительную плотность мочи и прозрачность. Это позволяет более достоверно проводить дифференциальную диагностику цистита и пиелонефрита.
При остром цистите цистоскопию, как правило, не удается выполнить из-за малой емкости мочевого пузыря, резкой болезненности при его наполнении. Кроме того, в этот период болезни цистоскопия может вызвать осложнения. Если же возникает необходимость для проведения цистоскопии, то ее проводят под наркозом. В то же время цистоскопия при хроническом цистите абсолютно показана, ей придается важное, решающее значение, поскольку она позволяет не только выявить форму цистита, но и проводить дифференциальную диагностику. Дифференциальный диагоноз хронического цистита проводят главным образом с уретритом. Наличие патологических изменений только в первой порции мочи при проведении двухстаканной пробы свидетельствует об уретрите. При дифференциальном диагнозе хронического цистита, протекающего с образованием язв, следует исключать опухоль мочевого пузыря. Решающее значение при этом принадлежит эндовезикальной биопсии.
Дата добавления: 2019-07-15 ; просмотров: 153 ; ЗАКАЗАТЬ РАБОТУ
Способы диагностики цистита при разных формах болезни
Цистит распространенная болезнь среди женщин. Благодаря большому количеству клинических случаев, медицинские работники изучили эту патологию. На сегодня существует перечень обследований, которые помогают в постановке диагноза.
Описание болезни
Разберемся какие обследования необходимы при цистите, механизм возникновения и причины появления.
Цистит — воспалительный процесс, который локализуется в мочевом пузыре. В зависимости от запущенности состояния, наблюдаются поражение слизистой оболочки или толщи стенки мочевого пузыря. 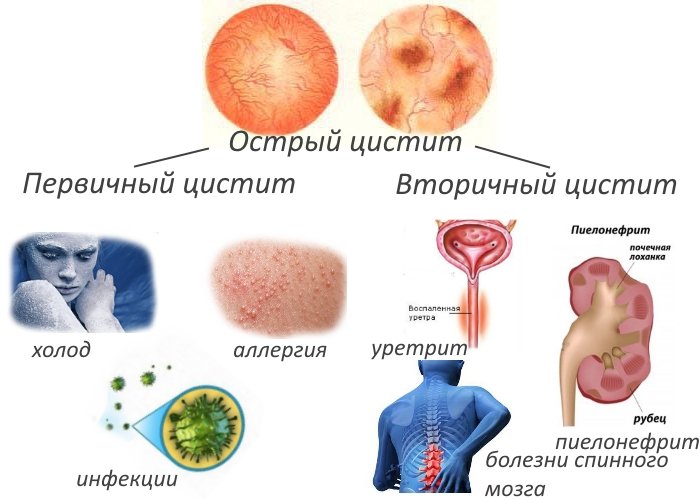 В течении цистита выделяют такие формы:
В течении цистита выделяют такие формы:
Эти формы отличаются типом воспаления и этиологическим фактором, что требует проведения диагностических мероприятий.
Диагностика цистита
Диагностические мероприятия при цистите у женщин включают такие методы обследования, которые определяют причину появления патологии, и дают оценку общему состоянию женщины.
Для этого используют: 
- Общий лабораторный анализ мочи. Это обследование проводится при всех заболеваниях мочевыделительной системы. В результатах анализа отмечается повышение количества лейкоцитов, эпителиальных клеток, эритроцитов и наличие гноя. Степень изменения этих показателей прямо пропорционально тяжести поражения мочевого пузыря.
- Общий анализ крови. Исследование крови на количество форменных элементов дает определить природу болезни, а также воздействие на организм.
- Бактериологическое исследование мочи. Определяют тип бактерий, которые стали причиной болезни. Бактерии присутствуют почти при всех формах цистита. При бактериальном цистите наблюдается первичное инфицирование, а при других формах — присоединение бактерий является осложнением. Мочу собирают с учетом правил асептики и антисептики, чтобы предотвратить попадание инфекции с наружных половых органов. После этого, взятый материал наносят на питательную среду и помещают в термостат. Каждая бактериальная культура отличается формой и характером роста.
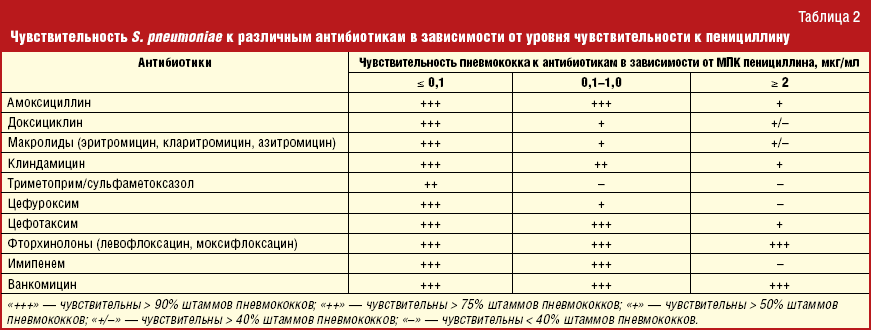
- Пробы на чувствительность к антибиотикам. Бактериологический посев сочетают с пробами на чувствительность к антибиотикам. Для этого, в чашку Петри, в которой находится исследуемый материал, кладут бумажные диски. Эти диски пропитаны антибактериальными средствами различных групп. Подавление роста бактерий свидетельствует о том, что антибиотик эффективен и подходит для лечения.
- УЗИ. Ультразвуковое исследование проводится целью оценки мочевого пузыря, почек и органов малого таза. Органы женщины, которые расположены в малом тазу, находятся в непосредственной близости. При цистите воспаление переходит с мочевого пузыря на матку, придатки или же нижние отделы половой системы женщины. УЗИ мочевого пузыря проводится с помощью специального трансуретрального датчика. Такое обследование схоже с цистоскопией.
- Цистоскопия. Это обследование разрешено только при отсутствии острой фазы болезни. Целесообразно проводить при хроническом цистите в стадии ремиссии. При хроническом цистите происходит разрастание соединительной ткани или опухолевые процессы, которые детально изучают с помощью эндоскопического оборудования. Недостатком цистоскопии является премедикация, которая не рекомендована большому количеству людей.
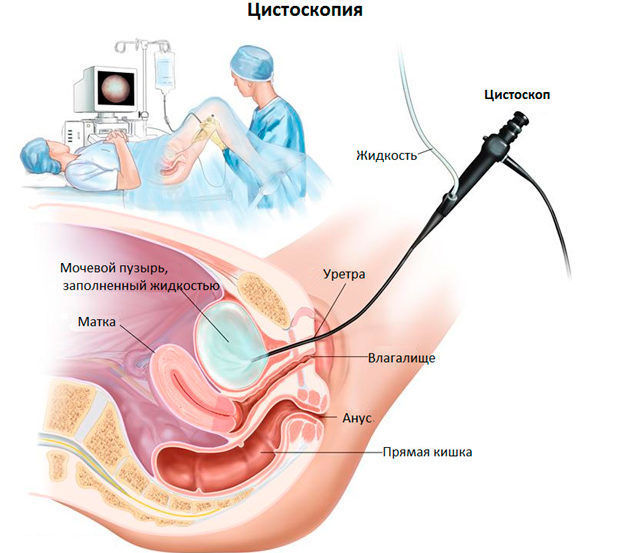
Кроме специфических обследований, диагностика цистита у женщин включает гинекологический осмотр с взятием мазков. Это проводится для своевременной диагностики осложнений.
Такие меры необходимы потому, что внешнее отверстие уретры расположено близко к входу во влагалище, и бактерии распространяются даже при должном гигиеническом уходе.
При вирусных формах цистита показано проведение ПЦР. Этот лабораторный анализ основан на том, что определяется титр антител к тому или иному вирусному возбудителю. Высокий титр антител является признаком того, что вирус присутствует в организме.
 Пробы на чувствительность к антибиотикам
Пробы на чувствительность к антибиотикам
Аутоиммунный и аллергический цистит требует включения в план обследования иммунологических и аллергологических проб, с помощью которых определяют реактивность иммунной системы и вероятный аллерген.
Правильная схема диагностических мероприятий помогает назначить эффективное лечение, которая избавит от патологии за короткий период.
Причины
Распространенной формой патологии является бактериальный цистит. Вызывается бактериями, которые имеют различную видовую и групповую принадлежность.
Бактерии проникают в мочевой пузырь через уретру, кровеносные или лимфатические сосуды. Большинство клинических случаев возникает в ходе восходящего типа инфицирования — через уретру.
Причиной цистита становятся:
- Вирусы.
- Грибки.
- Простейшие.
- Травмы.
- Аутоиммунные и аллергические процессы.
- Оперативные вмешательства.
- Опухоли мочевого пузыря или соседних органов.
Независимо от причины, цистит будет иметь схожие проявления.
Симптомы
В клинике цистита выделяют два типа по течению: острый и хронический.  Острый цистит возникает на фоне полного здоровья, чему предшествуют негативные факторы. Для хронического цистита характерны периодические обострения, которые чередуются с периодами ремиссии.
Острый цистит возникает на фоне полного здоровья, чему предшествуют негативные факторы. Для хронического цистита характерны периодические обострения, которые чередуются с периодами ремиссии.
Для острого и хронического цистита в стадии обострения свойственны одинаковые симптомы. К ним относятся:
- Появление частого мочеиспускания. Этот симптом появляется первым. Учащенное мочеиспускание развивается в результате повышения чувствительности слизистой оболочки.
- Боль над лобком. Воспаленная слизистая оболочка становится чувствительной к кислотам и солям, которые содержатся в моче. В результате этого возникает боль, которая локализуется над лонным сочленением и усиливается в вертикальном положении.
- Жжение по ходу уретры. Воспаление мочевого пузыря протекает с поражением уретры. При этом, мочеиспускание сопровождается жжением и резями, которые носят интенсивный характер.
- Повышение температуры тела. Гипертермия развивается как иммунный ответ организма на воспалительный процесс. Температура поднимается до 38-38,5˚С градусов, и выше. Некоторые клинические случаи протекают без повышения температуры, что становится признаком нарушения работы иммунной системы и требует консультации с иммунологом.
К перечисленным симптомам, добавляется изменение в составе мочи — гематурия и пиурия. Кровь и гной в моче появляются в результате нарушения целостности кровеносных сосудов слизистой оболочки, а также гибели бактерий и лейкоцитов. 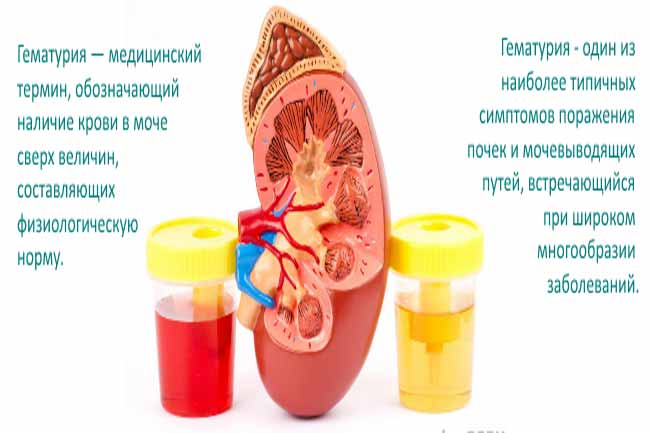 В некоторых случаях, для того, чтобы поставить диагноз цистит, достаточно объективных данных и собранного анамнеза.
В некоторых случаях, для того, чтобы поставить диагноз цистит, достаточно объективных данных и собранного анамнеза.
Лечение
 Независимо от того, что стало причиной цистита, лечение направлено на устранение этиологического фактора.
Независимо от того, что стало причиной цистита, лечение направлено на устранение этиологического фактора.
Проведение симптоматического лечения не допускается, так как симптомы пропадут, но не исчезнет проблема.
Группы лекарственных средств, которые используются в терапии этой патологии:
- Антибиотики. Для лечения бактериальных форм цистита, а также профилактики вторичной инфекции при стерильных формах, применяют антибактериальные препараты. Это лекарственные средства широкого спектра или селективные препараты. Селективные препараты применяются при специфических бактериальных циститах. Чаще вызваны инфекциями, которые передаются при половых контактах.
- Противовоспалительные. Нестероидные препараты, обладающие противовоспалительным эффектом, назначаются во всех случаях. Исключение аутоиммунный цистит, когда действия недостаточно и назначаются гормоны группы преднизолона.
- Мочегонные. Мочегонные препараты используются для профилактики развития такого осложнения, как пиелонефрит. Усиленный ток мочи по мочеточникам препятствует распространению бактерий и воспалительного процесса.
Остальные препараты назначаются ситуативно, учитывая тяжесть состояния пациента и природу болезни. Диагностика при цистите крайне важна.
Выбор правильных методов обследования позволяет проводить адекватное лечение, что обеспечивает благоприятный исход.
Видео
Источники:
http://www.uroweb.ru/news/diagnostika-i-lechenie-tsistitov-u-detey
http://studopedia.net/14_55338_klinicheskaya-kartina-i-differentsialnaya-diagnostika-tsistita.html
http://cistitstop.ru/vse-o-cistite/diagnostika-cistita.html