Гломерулонефрит цистит пиелонефрит нефротический синдром
Гломерулонефрит и пиелонефрит: симптомы, диагностика, лечение
Главные отличия пиелонефрита от гломерулонефрита: разная частота мочеиспускания, наличие отеков или их отсутствие, распространение воспаления на близкие ткани (при пиелонефрите).
Имеются и прочие характерные черты, разрешающие отличить одну болезнь от другой. Гломерулонефрит проходит с явными переменами в крови. По этой причине общее состояние больного весьма стремительно усугубляется. Обменные процессы в организме нарушаются, начинается гипертензия и модификации в миокарде. По этой причине гломерулонефрит может сопровождаться хрипами в легких и возникновением одышки.
Еще одной характерной чертой, отличительной для острого пиелонефрита и гломерулонефрита у детей и взрослых, считается патология кровообращения головного мозга, что может послужить причиной к его отеку. Накапливание отравляющих элементов в тканях зачастую проводит к психологическим патологиям. Расстройство электролитного баланса, повышение внутричерепного давления – все это результаты, которых не исключить при почечной патологии.

Причины гломерулонефрита
Оба заболевания являются воспалительными процессами и поражают почки. Однако, для того чтобы понять их различия, необходимо разобраться подробнее в причинах возникновения обоих недугов. Гломерулонефрит еще называют клубочковым нефритом, потому что при нем воспаляются гломерулы (клубочки) почек. Это ведет к отекам, повышению артериального давления и снижению выделения мочи.
Причина всех этих неприятностей – аутоиммунная или инфекционно-аллергическая реакция. Дело в том, что заболевание часто возникает после перенесенной стрептококковой инфекции. Антигены стрептококка и почечной ткани схожи по строению. Вырабатываемые иммунной системой антитела в результате борются не только с микробами, но и с клетками почек. Антитела оседают на мембране почечных клубочков, что ведет к нарушению микроциркуляции и нормального функционирования органа.
Что влияет на появление болезни?
Спровоцировать нападение иммунной системы на гломерулы могут также:
- вирусы;
- паразиты;
- грибок;
- пищевые и бытовые аллергены;
- лекарства (антибиотики, сульфаниламиды);
- сыворотки и вакцины.
Клиническая картина заболевания разворачивается спустя 2-4 недели после стрептококкового тонзиллита или другого пускового фактора. Именно такое количество времени необходимо иммунитету на образование и накопление иммунных комплексов. Заболевание может начаться остро либо протекать совершенно незаметно.

Причины пиелонефрита
Пиелонефрит – это воспалительное поражение почечных структур бактериального происхождения, сопровождающееся поражением почечных чашечек и лоханки (пиелит), а также паренхимы почки. Может возникать в правой, левой или обеих почках.
- частые переохлаждения;
- анатомические особенности почек;
- очаги хронического воспаления в организме;
- мочекаменная болезнь;
- сахарный диабет;
- иммунодефицитные состояния;
- аденома предстательной железы у мужчин.
Патогенные микроорганизмы попадают внутрь почек восходящим путем при наличии воспаления в мочеполовой системе, а также из других инфекционных очагов с током крови и лимфы.

Симптомы
Гломерулонефрит и пиелонефрит – заболевания, проявляющиеся как у детей, так и у взрослых людей. Данные патологии чаще наблюдаются у женщин, особенно вовремя вынашивания плода. Патологии почек могут иметь различную выраженность симптомов в зависимости от распространения и локализации процесса воспаления, могут наблюдаться следующие клинические проявления:
- появление кровянистых выделений в моче;
- нарушение оттока мочи;
- проявление чувства жажды;
- повышение субфебрильной температуры тела;
- спонтанное понижение аппетита;
- стремительное увеличение массы тела;
- резкое повышение артериального давления;
- боль в поясничном отделе позвоночника;
- повышение потоотделения;
- хроническое недомогание;
- бледность кожи;
- нарушение водного баланса;
- появление симптомов тахикардии;
- эндотоксический шок.
При хроническом течении заболеваний все перечисленные симптомы могут проявляться постепенно. Однако необходимо также отметить, что при появлении каких-либо вышеперечисленных проявлений болезни следует немедленно обратиться к врачу для дифференциальной диагностики состояния больного и его дальнейшего лечения.

Диагностика
Для проведения диф. диагностики пиелонефрита и гломерулонефрита уточняются жалобы больного, составляется анамнез, производится обследование, лабораторно-инструментальные и морфологические методы изучения. На гломерулонефрит указывает не так давно перенесенный тонзиллит, прививка, аллергические болезни, факт болезни у близких родственников.
Диагностика гломерулонефрита
При гломерулонефрите поражаются две почки, по этой причине болевой синдром одинаково проявлен с двух сторон. Так как происходит разрушение сосудистых клубочков, больной отмечает перемену окраски мочи от розового до ржавого цвета. В общем анализе мочи прослеживаются последующие перемены:
- выделение (эритроциты в моче, в норме отсутствуют);
- протеинурия (белок в моче);
- уменьшение густоты мочи (уменьшается концентрационная способность почек).
На ультразвуковом исследовании, компьютерной и магнитно-резонансной томографии при дифференциальной диагностике пиелонефрита и гломерулонефрита обнаруживаются перемены паренхимы почек. Точно установить диагноз можно только лишь после проведения морфологического обследования. При этом берется биопсия почки и исследуется ее кортикальное и мозговое вещество. На основе этого изучения можно выяснить прогноз болезни.
Диагностика пиелонефрита
Поскольку при пиелонефрите больше поражается одна почка, то боль локализована отчетливо справа или слева. Болезни сопутствует сильная интоксикация организма (лихорадка). Моча становится мутной, имеет зловонный аромат в связи с наличием в ней микроорганизмов. В общем анализе мочи находятся лейкоциты, отмечается бактериурия (огромное количество бактерий). УЗИ демонстрирует увеличение чашечно-лоханной системы. При хроническом пиелонефрите с учащенными обострениями со временем формируется почечная недостаточность.

Медикаментозное лечение
Медикаментозное лечение при остром и хроническом пиелонефрите, гломерулонефрите и цистите помогает максимально быстро улучшить состояние больного. Самыми эффективными препаратами считаются антибиотики. Они борются с широким спектром патогенных бактерий. Самыми эффективными считаются следующие лекарства:
Если заболевание находится на начальной стадии, таблетки дают хороший результат. Если они перестают помогать больному, необходимо переходить к антибактериальным средствам, которые вводятся внутривенно. Процедуру проводит врач, контролируя анализы мочи.
На что обратить внимание при выборе препаратов?
При выборе препаратов нужно покупать лекарства, в составе которых находится ибупрофен, диклофенак и аспирин. Первый компонент быстро понижает температуру, оказывает обезболивающее действие.
С помощью антигистаминных препаратов можно быстро снять отечность почек, медикаменты данного типа хорошо справляются с воспалением и помогают блокировать развитие аллергической реакции.
Чтобы добиться максимального лечебного эффекта, необходимо подойти к терапии комплексно, сочетая два вида препаратов. Дополнительно рекомендуется принимать диуретики, главная задача которых усилить мочеиспускание и количество выделяемой мочи. Людям, которые страдают от мочекаменной болезни, такие медикаменты нужно принимать с большой осторожностью и только под контролем врача.
При гломерулонефрите часто появляются сильные боли в пояснице, повышается артериальное давление, поэтому больному нужно принимать именно те препараты, которые быстро и эффективно устраняют боль, уменьшают отечность, понижают давление. Часто врачи назначают комбинированные препараты, которые сочетают антибактериальные и диуретические вещества. Таким образом, можно ускорить лечение и снизить риск возникновения побочных эффектов.

Народное лечение
При лечении пиелонефрита, который может повреждать как одну, так и две почки, и гломерулонефрита хороший эффект оказывает терапия народными средствами. Чтобы улучшить состояние почек при воспалительном процессе, нужно почистить одну крупную луковицу, запечь ее в духовой печи и съесть утром перед завтраком.
Хорошего результата можно добиться с помощью полевого хвоща. Столовую ложку размельченного растения заливают 250 мл горячей воды. Хвощ нужно настаивать 2-3 часа. Настой за это время охлаждается, его процеживают и употребляют по столовой ложке шесть раз в день. Полевой хвощ помогает уменьшить воспаление и отечность, болевые ощущения. Трава улучшает обменные процессы, укрепляет иммунитет. В острой стадии гломерулонефрита не рекомендуется принимать данное средство.
Положительной динамики в лечении можно добиться с помощью следующих растений:
- двудомная крапива;
- тысячелистник;
- береза;
- подмаренник.
Если у пациента была обнаружена кровь в моче, необходимо использовать отвар из крапивы двудомной и тысячелистника. Измельченные листья растения смешивают в равных пропорциях. Понадобится 1 ст. л. смеси, которую заливают кипятком и настаивают в 20 минут. Принимают лекарство по одной десертной ложке 4-5 раз в день на голодный желудок.
Обычный чай можно заменить напитком из листьев березы. В зимнее время листья растения можно найти в аптеке.
При заболевании почек и воспалительном процессе рекомендуется воспользоваться подмаренником обычным. Для этого 3 ст. л. измельченного растения заливают 0,5 л кипятка и настаивают около 30 минут. Для этого можно использовать обычную емкость или термос. Напиток пьют перед едой 3-4 раза в день. Кроме этого, для лечения заболеваний почек помогут и другие травы, такие как зверобой и череда, цикорий и лопух, ромашка, полынь, мать-и-мачеха.

Профилактика
Гломерулонефритом и пиелонефритом называются заболевания почек различной этиологии. Для того чтобы эти болезни не развивались повторно, необходимо исключить все неблагоприятные факторы. Профилактика гломерулонефрита и пиелонефрита заключается в соблюдении следующих рекомендаций:
- Необходимо придерживаться диетического питания, исключить из рациона острую пищу, соленное, жирное, газированные напитки и воду, чипсы и сухарики.
- Следует своевременно лечить все урологические заболевания.
- Избегать переохлаждения поясничного отдела позвоночника.
- Добавлять в пищу разнообразную зелень.
- Употреблять витаминные и минеральные добавки для укрепления иммунитета.
- Ежедневно необходимо соблюдать правила личной гигиены.
- Следует ежегодно проходить плановый осмотр для контроля над заболеванием.
- Стоит употреблять достаточное количество жидкости для улучшения оттока мочи.
- Систематизация физических нагрузок.
- Обеспечить комфортный эмоциональный и психологический климат.
- Не следует употреблять алкогольные и слабоалкогольные напитки.
При соблюдении всех перечисленных рекомендаций вы сможете предотвратить развитие рецидивов болезни.
Мочевой синдром при различных заболеваниях (уретрит, простатит, цистит, почечно-каменная болезнь, пиелонефрит, гломерулонефрит, нефротический синдром, ОПН, ХПН).
ЛЕКЦИЯ 3
КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
ПЛАН
Клинический анализ мочи, физико-химические свойства мочи, микроскопическое исследование.
Мочевой синдром при различных заболеваниях (уретрит, простатит, цистит, почечно-каменная болезнь, пиелонефрит, гломерулонефрит, нефротический синдром, ОПН, ХПН).
Для диагностики заболеваний почек и контроля проводимой терапии информативным и доступным методом является исследование мочи. Различают общий анализ мочи, определение отдельных показателей, микроскопию осадка мочи, анализ мочи по Нечипоренко, бохимическое исследование мочи и другие специальные методы.
Для общего анализа мочи, анализа мочи по Нечипоренко, принято собирать среднюю порцию мочи после туалета наружных половых органов утром в одну чистую посуду. Считается, что первая порция мочи выявляет воспалительные процессы в мочеиспускательном канале, средняя порция мочи выявляет патологию почек. А последняя – патологию мочевого пузыря.
Клинический анализ мочи складывается из оценки ее физических свойств, химического исследования и микроскопии осадка. Физические свойства мочи включают определение количества, цвета, мутности и плотности:
– кол-во мочи зависит от разных факторов, патология предполагается только при очень малых и больших объемах;
– цвет мочи здорового человека включает все оттенки желтого;
– оценка прозрачности по шкале полна – неполная предполагает чтение газетного шрифта через пробирку с мочой;
– плотность зависит от времени суток, приема и потери жидкости и др.
Химическое исследование мочи включают определение рН, белка и глюкозы. Определение проводят двумя способами:
– определение параметров традиционными химическими методами;
– определение параметров с помощью диагностических полосок:
· реакция мочи (Рн) как правило слабокислая (5,5-6,5);
· за сутки у каждого человека в любое время суток выделяется от 50 до 150 мг белка.
Белок мочи состоит из белков, которые не реабсорбировались (40% -альбумин), белки мочевого тракта и другие.
Протеинурия бывает функциональная (не связанную с органическим поражением) и органическая (связанную со структурным или метаболическим поражением тех или иных органов), которая делится на преренальную, ренальную и постренальную.
Моча представляет собой водный раствор солей и органических соединений, небольшое количество клеточных элементов.
Микроскопия осадка мочи – это анализ, который предполагает изучение осадка под микроскопом на малом увеличении, а затем на большом объектив х 40, окуляр х7,5.
Кристаллы солей, которые обнаруживают при микроскопии осадка мочи, обозначают – неорганизованный осадок.
Основными соединениями, образующими кристаллы в моче, являются:
– щавелевая кислота и ее соли – оксалаты, преимущественно кальциевые (кислая и щелочная);
– мочевая кислота и ее соли – ураты (кислая моча);
– соли фосфорной кислоты (фосфаты) – аммонийные, магниевые и кальциевые (щелочная моча).
В организованном осадке мочи различают клетки 3-х видов эпителия – плоского, переходного и почечного, эритроциты, лейкоциты, цилиндры, грибы и бактерии. Все воспалительные заболевания мочевыводящих путей характеризуются определенными изменениями в общем анализе мочи (Рн, наличие белка, эпителия, лейкоцитов, эритроцитов, цилиндров). Для проведения дифференциальной диагностики исследуют физико-химические свойства и проводят микроскопию организованного и неорганизованного осадка, анализ мочи по Нечипоренко.
Воспалительные заболевания нижних мочевыводящих путей (цистит, уретрит, простатит) характеризуются наличием белка (не превышает 1г/л), лейкоцитов, эритроцитов, эпителия, бактериурия.
Гломерулонефрит – протеинурия до 1 г/л, гематурия различной степени, цилиндры (чаще гиалиновые), лейкоциты, клетки почечного эпителия.
Пиелонефрит – лейкоцитурия (25 000 и более в 1 мл мочи), бактериурия, протеинурия (1-3 г/л), эритроцитурия.
Дифференциальная диагностика этих заболеваний проводится при исследовании мочи по Нечипоренко: при пиелонефрите преобладает кол-во лейкоцитов, при гломерулонефрите кол-во эритроцитов. Однако, это не всегда дает четкий ответ (при сочетании мочекаменной болезни и пиелонефрита).
Нефротический синдром – синдром, который характеризуется выраженной протеинурией (от3,5-6 до 20-50 г/л), гипопротеинемией, гиперлипидемией и отеками. При выделении с мочой низкомолекулярного белка – селективная (избирательная) протеинурия с хорошим прогнозом, при фильтрации высокомолекулярного белка – неселективная (избирательность почечного фильтра нарушена), прогноз плохой.
НС может развиться при:
– введении токсических агентов;
– нарушении кровообращения (крайне редко).
Почечно-каменная болезнь – дисметаболические нефропатии – обменные заболевания, при которых органом – мишенью является почка. На процессы камнеобразования влияют внешние и внутренние факторы – климат, питьевая вода, характер питания, гиповитаминоз, нарушение метаболизма, наличие инфекционно-воспалительных процессов, изменение вязкости среды, наличие иммунных комплексов или продуктов деградации тканей, нарушение оттока мочи. По химическому составу различают следующие виды камней: оксалатные, фосфатные, уратные, карбонатные, реже – цистиновые, холестериновые и белковые камни. Отдельно выделяют коралловидные камни почки. От 70 до 90% – оксалатные и фосфатные, около 10% – уратные (97% состоят из мочевой кислоты и 3% ураты).
Острая почечная недостаточность (ОПН) – клинический синдром, который характеризуется резким падением функции почек за период времени от нескольких часов до нескольких дней. Синдром характеризуется азотемией и олигоурией 9диурез менее 600-400 мл/сут.).
Выделяют 3 основных вида ОПН:
· Преренальная (функциональная) – падение почечного кровотока любой этиологии (шок, кровопотеря, обезвоживание, отеки);
· Ренальная (структурная) – острый некроз канальцев (сепсис, операции на сердце, нефротоксические препараты, нефротоксическое действие эндотоксинов);
· Постренальная (обтурационная)– закупорка мочевыводящих путей, внутрипочечная (острая уратная нефропатия на фоне химиотерапии) и внепочечная (опухоль, беременность, гипертрофия простаты и др.).
Фазы развития ОПН:
1. Фаза начальных проявлений (олигурическая), азотемия, ацидоз, нарушение обмена воды и электролитов (гиперкалиемия) – связано со снижением СКФ. 5-12 дней.
2. Фаза – полиурическая (диуреза), диурез до 5л/сутки, повышение СКФ, уровень калия снижается, уровень мочевины и креатинина – только к концу. 5-10 дней.
3. Фаза восстановления. Нарушения почечной функции исчезают.
Хроническая почечная недостаточность (ХПН) – клинический синдром, обусловленный необратимыми, часто прогрессирующими повреждениями почек. Постоянное повреждение ткани почки приводит к замещению рубцовой тканью с последующим изменением архитектоники органа.
– сахарный диабет I и II типа. Гистологически определяется как узловой и диффузный склероз клубочков.
– гломерулонефрит в различных проявлениях.
– хронический интерстициальный нефрит (отравление фармакологическими препаратами, дисметаболические нефропатии и др.)
Скорость прогрессирования ХПН составляет в среднем 1-10 лет. Устранение причины заболевания не останавливает пргрессирования болезни, но снижает скорость этого процесса.
Механизм образования выпотных жидкостей. Физико-химические свойства выпотных жидкостей, микроскопическое исследование. Дифференциальная диагностика экссудатов и транссудатов, микроскопическое исследование.
Жидкости воспалительного происхождения называются экссудатами; жидкости, скапливающиеся при общих и местных нарушениях кровообращения, – транссудатами.
Нередко скопление жидкости в серозных полостях происходит по смешанному механизму.
В лаборатории определяются физические и химические свойства выпотных жидкостей (цвет, прозрачность, свертывание, относительная плотность, содержание белка и глюкозы), производится микроскопия мазка с подсчетом клеточных элементов.
Дифференциальная диагностика транссудатов и экссудатов.
Способы получения ликвора, физико-химические свойства, микроскопическое исследование. Понятие цитоза, плеоцитоза. Краткая характеристика наиболее распространенных заболеваний ЦНС и ее оболочек.
Ликвор (СМЖ) – своеобразная биологическая жидкость, которая образуется в сосудистых сплетениях желудочков головного мозга, поступает в субарахноидальные пространства головного и спинного мозга в результате ультрафильтрации плазмы крови через стенки сосудов. Оттекает СМЖ из субарахноидального пространства в субдуральное, всасывается мелкими венами твердой мозговой оболочки в ток крови. Ликвор – среда для обмена между мозгом и кровью.
Для получения ликвора чаще всего используют люмбальную, реже субокципитальную пункцию и во время операции – получают вентрикулярный ликвор. Собирают ликвор в две стерильные пробирки.
Ликвор следует исследовать немедленно после пункции.
Макроскопическое исследование включает цвет (в норме – бесцветна, при патологических процессах СМЖ может быть окрашена в различные цвета, красный цвет – примесь неизмененной крови (эритроцитархия), ксантохромия – розовая, желтая, желто-коричневая или бурая, коричневая окраска ликвора). Прозрачность определяют путем сравнения его с дистиллированной водой. Мутность может быть обусловлена присутствием в ней эритроцитов, лейкоцитов, клеточных тканевых элементов, большого кол-ва микроорганизмов и повышенным содержанием белка. Фибринозная пленка образуется при очень большом содержании фибриногена в СМЖ. Реакция ликвора 7,4-7,5, относительная плотность в норме 1,005-1,009. Для подсчета форменных элементов пользуются счетной камерой Фукса-Розенталя и микроскопом. Подсчет лейкоцитов (цитоз) в норме – 7-10 кл/3 мкл. Подсчет эритроцитов – диагностика геморрагического инсульта, присутствие в СМЖ от 400 до 2 500 000 эритроцитов в 1 мкл. Дифференциация клеточных элементов производится в окрашенных препаратах. Определение белка в ликворе допустимо с помощью тест-систем (диагностические полоски АльбуФан, Урискан и т.д.). Нормальное содержание белка в ликворе из желудочков мозга 0,12 -0,2 г/л, из большой цистерны – от 0,1 до 0,22 г/л, при люмбальной пункции – от 0,22 до 0,33 г/л. Гипопротеинархия – снижение уровня белка в люмбальном ликворе – гидроцефальный ликвор, гиперпротеинархия – увеличение белка в ликворе – показатель патологического процесса, нарушение гемодинамики в сосудах мозга и местной воспалительной реакции; органических поражениях ЦНС и оболочек мозга. Определение глюкозы применяют те же методы, что для выявления глюкозы в крови, чаще всего ферментативный, но можно использовать тест-системы. Гипогликоархия – снижение глюкозы в ликворе наблюдается при менингитах различной этиологии, опухолях оболочек мозга, при субарахноидальных кровоизлияниях в первые 24 часа небольшое снижение глюкозы. Гипергликоархия – во время сна, ишемическими нарушениями мозгового кровообращения. Определение электролитов в СМЖ производят так же, как при исследовании крови. Понижение содержания хлоридов в ликворе – постоянный признак менингита (особенно туберкулезного), нейросифилисе, бруцеллезе, мозговых опухолях; повышение – заболеваниях почек, сердечной декомпенсации, опухолях мозга. Результаты исследования ликвора необходимо оценивать с данными других исследований, прежде всего с клинической картиной, так как во многих случаях изменения в ликворе неспецифичны. При различных менингитах большая часть изменений заключается в менингеальном синдроме: повышение давления ликвора, плеоцитоз. Положительные белковые реакции, гиперпротеинархия, гипогликоархия, увеличение иммуноглобулинов.
Абсцесс мозга – наиболее частой причиной является средний отит, реже – инфекция распространяется метастатическим путем (плеоцитоз, повышение белка, повышенное содержание нейтрофильных гранулоцитов).
Острые нарушения мозгового кровообращения – инсульты делят на две группы: геморрагические (кровоизлияния в мозги под оболочки) и ишемические (тромботические и нетромботические инфаркты мозга).
Основные методы получения желудочного содержимого. Беззондовые методы исследования секреторной деятельности желудка. Микроскопическое исследование желудочного содержимого в норме и патологии.
Исследование желудочного содержимого производят тонким зондом. При одномоментном исследовании извлекают содержимое желудка натощак или в течение 15 минут после пробного завтрака. После пробного завтрака через 10 минут отсасывают 10 мл желудочного содержимого – 2 порция, через 25 минут отсасывают все содержимое – 3 порция. Все последующие порции, начиная с 4-й – чистый желудочный сок. Сумма объемов 4-7-й порций, полученных с интервалом в 15 минут, характеризует часовое напряжение желудочной секреции (метод Лепорского). Пробные завтраки – 200мл теплого мясного бульона, 200 мл 7-10% капустного сока, 300 мл 7% капустного отвара, 300 мл 5% алкоголя, раствор 0,2 кофеина в 300 мл воды. При извлечении желудочного сока оценивают цвет, объем, производят микроскопическое исследование, определяют кислотность (общую – сумму всех содержащихся в желудочном соке кислых продуктов: свободной и связанной соляной кислоты, органических кислот, фосфатов; связанную соляную кислоту – недиссоциированную соляную кислоту белково-солянокислых комплексов; свободную соляную кислоту). Методы основаны на титровании желудочного сока раствором щелочи (1 титрационная единица равна кол-ву 0,1 N раствора щелочи, пошедшему на титрование 100 мл желудочного сока). Принято рассматривать показатели общей кислотности ниже 20 ммоль/л (гипоцидные) и выше 100 ммоль/л – гиперацидные.
Гломерулонефрит цистит пиелонефрит нефротический синдром
Гломерулонефрит – воспалительное заболевание почек, бывает острым, подострым и хроническим.
Острый гломерулонефрит как правило возникает после перенесенных инфекционных заболеваний вызванных стрептококками (ангина, скарлатина, рожистое воспаление и др.). Также заболевание может возникнуть как после заболеваний вызванных другой инфекцией, так и после профилактических прививок.
Развитие острого гломерулонефрита происходит в результате иммунологического процесса, в основе которого лежит образование комплекса антиген-антитело. Этот иммунологический процесс можно сравнить с тем, который мы кратко рассматривали в статье “Ревматизм у детей”. Антиген (например, стрептококк) стимулирует образование в организме ребенка антител, которые не только поражают сами стрептококки, но и ткани почек. Конечно же, процесс поражения ткани почек очень сложный, поэтому мы не будем в этой статье расписывать этот сложный каскадный процесс, так как эта статья рассчитана, прежде всего, на читателя не обремененного познаниями в медицине. Однако симптомы (клинические проявления) этого заболевания очень важно знать.
В большинстве случаев через несколько дней после перенесенного инфекционного заболевания у ребенка появляется головная боль, слабость, жажда, тошнота, рвота, отеки на лице (под глазами), потом начинают отекать ноги,а позже и все тело. Моча становится красного цвета (цвет “мясных помоев”). Повышается артериальное давление (больше повышается нижнее – диастолическое давление).
Лечение острого гломерулонефрита следует начинать как можно раньше, так как если этот процесс запустить, у ребенка может начаться острая почечная недостаточность (почки перестают выполнять свою главную функцию – фильтровать мочу; яды и токсины накапливаются в организме и убивают его). Крайней степенью острой почечной недостаточности является уремическая кома (из этого состояния очень сложно вывести ребенка, так как даже гемодиализ (подключение к аппарату искусственной почки) может не оказать желаемого результата.
Еще одним осложнением, которое не менее опасное, чем острая почечная недостаточность – почечная эклампсия. Почечная эклампсия характеризуется приступами тонических и клонических судорог в результате спазма сосудов головного мозга и его отека (картина напоминает приступы эпилепсии).
Есть еще одно осложнение острого гломерулонефрита, которое у детей встречается очень редко (в отличие от взрослых) – сердечно-сосудистая недостаточность. Она проявляется нарастающими отеками, резким увеличением печени, отеком легких.
При лечении острого гломерулонефрита назначается строгий постельный режим (особенно это касается очень подвижных детей), так как без обеспечения ребенку абсолютного покоя для пораженных почек добиться выздоровления практически нереально. Также назначается строгая диета (стол 7): резко ограничивается количество потребляемой жидкости, питание готовится без соли; рекомендуются фруктово-овощные и фруктово-сахарные дни). Диету расширяют за счет овощей и мучных блюд. В начале лечения в питании максимально ограничивают количество белка. Помимо этого назначаются витамины всех групп.
Из медикаментозных методов лечения прежде всего назначают антибиотики (пенициллин, ампициллин, ампиокс и др.). Параллельно назначаются антигистаминные препараты (тавегил, фенкарол, супрастин). В случае тяжелого течения заболевания назначаются гепарин и преднизолон. С целью купирования (ликвидации) приступов эклампсии используют седуксен, лазикс, магния сульфат.
Подострый гломерулонефрит может развиваться из острого гломерулонефрита. В этом случае характерно быстрое проявление симптомов: снижается количество выделяемой мочи (моча интенсивно окрашена кровью), появляются отеки, сильно повышается артериальное давление. Подострый гломерулонефрит может очень быстро вызвать хроническую почечную недостаточность. Прогноз этого заболевания очень неблагоприятный. Очень редко, при условии своевременного и правильного лечения, ребенку удается продлить жизнь и даже вылечить.
Лечение как и при остром гломерулонефрите. Также назначается гемодиализ.
Хронический гломерулонефрит не всегда является следствием инфекционных заболеваний. Специалисты заявляют, что это заболевание может быть вызвано из-за генетических особенностях иммунитета. Возможны и другие причины, которые вызывают первично-хронический гломерулонефрит, а также переход из острой формы гломерулонефрита в хроническую.
Хронический гломерулонефрит имеет следующие формы: нефротический, смешанный, гематурический.
Нефротическая форма хронического гломерулонефрита чаще всего встречается у детей в возрасте от 1 года до 5 лет. Для него характерны пастозность тканей (не резко выраженная отечность (предотечность) кожи, сопровождающееся побледнением, уменьшением эластичности, ощущением тестоватости при пальпации) или отеки, протеинурия (большая потеря белка с мочой), снижение количества белка в крови. При этом гематурия (кровь в моче) и гипертония (повышенное артериальное давление) отсутствую. У ребенка кожа становится бледно-алебастрового оттенка, сухая и холодная. Появляется жажда, сухость во рту, снижение количество мочи, слабость, одышка (из-за отека легочной ткани), кашель, тахикардия (учащение пульса), увеличение печени.
Заболевание рецидивирующее. Обострения случаются после короткой ремиссии (снижения проявления симптомов заболевания). Функция почек сильно не нарушается. В случае заболевания этой формой гломерулонефрита прогноз благоприятный (большинство детей выздоравливают).
Смешанная форма хронического гломерулонефрита – наиболее тяжелая форма заболевания по характеру течения (у ребенка сильная слабость, отсутствует аппетит, бледность кожи, нарушение пищеварения, отеки всех тканей, головная боль, головокружение, нарушение сна, гипертония (при этом препараты, понижающие давление, не помогают)). Эта форма гломерулонефрита встречается у детей старшего возраста. Заболевание вызывает увеличение левого желудочка сердца, что может привести к острой левожелудочковой недостаточностью. Постепенно происходит нарушение функции почек и начинает развиваться хроническая почечная недостаточность.
Гематурическая форма хронического гломерулонефрита в большинстве случаев проявляется постоянной и выраженной гематурией (наличием крови в моче) и протеинурией (белок в моче). Иногда повышается артериальное давление. Отеков почти отсутствуют. В большинстве случаев данная форма заболевания проявляется у школьников.
Лечение назначают практически такое же, как в случае острого гломерулонефрита.
В случае возникновения фазы хронической почечной недостаточности назначается гемодиализ, а после трансплантация (пересадка) почек.
Пиелонефрит
Пиелонефрит – воспаление почечных лоханок и чашечек. Бывает острым и хроническим.
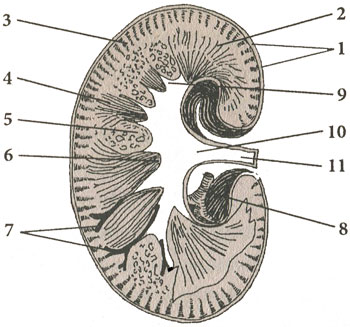
Продольный разрез почки
1 – фиброзная капсула; 2 – мозговой слой; 3 – корковое вещество; 4 – мозговые лучи; 5 – жировая ткань; 6 – почечные сорочки; 7 – дугообразные артерии; 8 – ветвь почечной артерии; 9 – почечная чашка; 10 – почечная лоханка; 11 – мочеточник
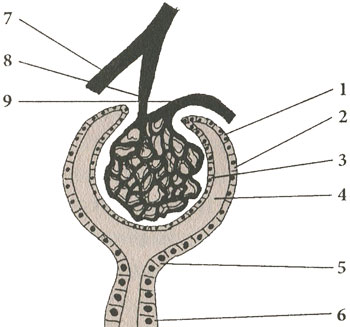
Схематическое изображение боуменовой капсулы и начинающегося от нее мочевого канальца
1, 2, 3 – стенка боуменовой капсулы, состоящая из двух листков с полостью между ними (4); 5, 6 – начало мочевого канальца; 7 – междольковая артерия почки; 8 – веточка артерии, образующей клубочек; 9 – сосуд, выносящий кровь от клубочка
Острый пиелонефрит появляется в следствии попадания микроорганизмов в почки. Как правило это кишечная палочка, однако пиелонефрит могут вызвать и другие микробы (стафилококк, протей и др.). Возбудители могут попасть в почку тремя путями: через мочевыводящие пути, с током крови, через лимфатические сосуды. Дети первых месяцев жизни чаще всего заражаются пиелонефритом через кровь. Дети более старшего возраста заболеваю из-за попадания инфекции через мочевыводящие пути, при этом частота заболеваний среди девочек гораздо выше, чем у мальчиков (мочеиспускательный канал у девочек намного шире и короче, что делает попадание микробов в почки намного легче).
Очень много факторов затрудняющих отток мочи способствуют развитию пиелонефрита: пороки развития почек, камни в почках и др.
Особенно тяжело заболевание протекает у новорожденных: резко повышается температура тела до 38-40°С, сильная интоксикация организма (срыгивание, рвота), появляются менингеальные симптомы (ноги согнуты в коленях, голова запрокинута назад), обезвоживание. Может желтеть кожа. Во время мочеиспускания ребенок беспокойный и начинает кричать (т.е. болезненное мочеиспускание).
В более старшем возрасте у детей заболевание носит не такой острый характер. Также пиелонефриту, как правило, предшествуют заболевания мочевого пузыря, которые проявляются частыми позывами к мочеиспусканию и малым количеством мочи при этом, жжением при мочеиспускании, недержанием мочи. Позднее у ребенка появляются жалобы на боли в поясничной области и животе. При перкуссии (легким простукиванием) поясничной области боль сильно усиливается.
В случае некачественного и несвоевременного лечения пиелонефрита, или полного его отсутствия, могут возникать осложнения: переход болезни в хроническую форму, паранефрит (воспаление околопочечной клетчатки), сепсис, карбункул почек, абсцесс почек.
При лечении пиелонефрита назначается строгий постельный режим, покой, питание с ограничением соли, большое количество жидкости (в отличие от гломерулонефрита), антибактериальная терапия (с обязательной пробой чувствительности микробов к антибиотикам). В основном назначают цефазолин, гентамицин, ампициллин и сочетают их с фуразолидоном, 5-НОКом, фурадонином. Также назначают диуретики (мочегонные препараты).
Хронический пиелонефрит является следствием перенесенного острого пиелонефрита. Такие факторы, как застой мочи, воспалительные заболевания половой сферы у девочек, воспаление мочевого пузыря, снижение иммунитета и реактивности организма, способствуют развитию хронической формы заболевания. В большинстве случаев поражаются обе почки.
В периоды обострения развиваются озноб, лихорадка, учащенное и болезненное мочеиспускание, боли в пояснице и животе, бледность кожи, головная боль. Течение заболевания длительное (может длится несколько десятков лет), с периодами обострения (особенно с началом половой жизни, а также при беременности у девушек). Долгое присутствие очагов инфекции в организме со временем может вызвать гипертонию и хроническую почечную недостаточность.
Лечение назначается такое же, как и в случае острого пиелонефрита: строгий постельный режим, покой, бессолевая диета, щелочное питье (клюквенный сок), антибиотики, витаминотерапия, физиотерапия, фитотерапия (отвары трав с антисептическим, мочегонным, противовоспалительным действием: кукурузные рыльца, медвежье ушко).
Нефротический синдром
Нефротический синдром – токсико-аллергическое поражение почек, которое возникает на фоне внутриутробной инфекции, хронической инфекции, врожденной патологии почек, асфиксии во время родов, аллергических реакций. В отличие от гломерулонефрита воспалительная реакция при нефротическом синдроме на так сильно выражена.
Заболевание у ребенка начинается постепенно, родители сразу не могут его заметить. У ребенка снижается аппетит, появляется быстрая утомляемость, раздражительность. Через какое-то время у ребенка бледнеет кожа и слизистые оболочки, появляются отеки (сначала появляется пастозность ног и лица, потом отеки распространяются по всему телу и усиливаются). Затем в брюшной и плевральной полостях появляются скопления жидкости, появляется неприятный вкус во рту, сухость языка, тошнота, рвота, вздутие живота, понос. При этом снижается количество суточной мочи, которая становится темной, появляется протеинурия (белок в моче). Артериальное давление у ребенка как правило остается в пределах нормы или незначительно повышается.
В анализе крови снижается количество белка и гемоглобин, повышается СОЭ (скорость оседания эритроцитов).
Тактика лечения такая же, как и при других заболеваниях почек: строгий постельный режим и покой, ограниченное количество жидкости, диета с ограниченным количеством соли и белка, на протяжении 2-3 месяцев назначают глюкокортикостероидные препараты (преднизолон), диуретические препараты (верошпирон, лазикс, фуросемид и др), гепарин, мультивитаминные комплексы. В случае обнаружения очагов хронической инфекции в организме, назначается лечение антибактериальными препаратами.
Цистит
Цистит – воспаление мочевого пузыря. Возбудителями цистита в большинстве случаев являются протей, стафилококк, кишечная палочка, стрептококк. У маленьких детей возбудитель попадает в мочевой пузырь в основном через кровь, в более старшем возрасте – через мочевыводящие пути (восходящий путь инфекции).
При цистите у ребенка начинаются частые мочеиспускания (каждые 20-40 минут), которые сопровождаются болезненными и мучительными позывами. Затем начинают появляться боли в области промежности, внизу живота, в головке полового члена (у мальчиков). Может развиться недержание мочи.
Во время мочеиспускания боли появляются как в начале, так и во время процесса, однако наиболее сильная боль наблюдается в конце мочеиспускания. При этом сильная и резкая боль способна вызвать рефлекторный спазм сфинктера мочеиспускательного канала, что может привести к полной задержке мочи (особенно у маленьких детей).
В большинстве случаев общее состояние ребенка не нарушается. Симптомы интоксикации организма выражены слабо или полностью отсутствуют. Температура тела нормальная.
В случае повышения температуры тела нарастают и симптомы интоксикации, что свидетельствует о возможном начале пиелонефрита. При этом моча приобретает розовый оттенок, становится мутной, а в конце мочеиспускания может появиться несколько капель крови или мочи, которая сильно окрашена кровью.
Лечение цистита подразумевает строгий постельный режим, диету с исключением соленых и острых продуктов (соленья, редис, лук, чеснок, горчица, щавель, шпинат, соусы и т.д.), которые могут вызвать раздражение мочевыводящих путей. Также назначаются антибиотики и обильное питье.
При своевременном и правильном лечении выздоровление происходит в течение 2-3 недель.
Источники:
http://fb.ru/article/385209/glomerulonefrit-i-pielonefrit-simptomyi-diagnostika-lechenie
http://lektsii.org/16-66563.html
http://medqueen.com/medicina/patologiya/patologiya-statya/913-zabolevanie-pochek-i-mochevogo-puzyrya-u-detey.html












