Инстилляции мочевого пузыря при лучевом цистите
Как проводится инстилляция мочевого пузыря
 Лечение мочевого пузыря может проходить не только курсовым приемом лекарственных средств, но и физиотерапевтическими мероприятиями, когда воздействие происходит напрямую на проблемный участок.
Лечение мочевого пузыря может проходить не только курсовым приемом лекарственных средств, но и физиотерапевтическими мероприятиями, когда воздействие происходит напрямую на проблемный участок.
К таким способам лечения относится инстилляция мочевого пузыря , которая назначается при многих дисфункций мочеполовой системы как у мужчин, так и у женщин.
Методика применяется для устранения воспаленных, инфицированных очагов на поверхности органа путем введения в проблемный участок активного раствора.
Такие манипуляции помогают ускорить процесс заживления тканей, простимулировать восстановление эпителия и предотвратить дальнейшее развитие заболевания.
Процесс проводится в несколько сеансов, исключительно под наблюдением специалиста, с предварительной подготовкой пациента.
Показания к манипуляции
Инстилляция мочевого пузыря назначается урологом на основании диагностических исследований, исключения противопоказаний. Такое лечение может быть рекомендовано при следующих заболеваниях:
 Цистит. Одно из распространенных воспалительных заболеваний, характеризующихся воспалением слизистой мочевого пузыря. Патологию провоцируют различные типы бактерий, внешнее или внутренне инфицирование, с чем на прямую и борется лекарственное средство, введенное путем инстилляции. Цистит может быть острым или переходящим в хроническую стадию. Манипуляции проходят при хроническом протекании заболевания в рецидивирующий период.
Цистит. Одно из распространенных воспалительных заболеваний, характеризующихся воспалением слизистой мочевого пузыря. Патологию провоцируют различные типы бактерий, внешнее или внутренне инфицирование, с чем на прямую и борется лекарственное средство, введенное путем инстилляции. Цистит может быть острым или переходящим в хроническую стадию. Манипуляции проходят при хроническом протекании заболевания в рецидивирующий период.- Уретрит хронического типа. Воспаления мочевого канала успешно лечатся своеобразным орошением раствором медикаментов, снимая симптоматику уретрита, снижая очаги поражения. Процедура рекомендовано не во время выраженного обострения.
- Поражения тканей и слизистой гинекологической и мочевыводящей системы вирусами, бактериями различного типа, включая хламидиоз, уреаплазма и так далее.
- Простатит, воспаления аденомы.
- При прохождении химиотерапевтического влияния на половые органы, уретру. В ряде случаев назначается инстилляция онкологических образований.
Целесообразность прямого воздействия на мочевой пузырь путем введения через урину специального препарата оценивается лечащим врачом. Также осуществляется подбор активного раствора и периодичность проведения сеансов.
Преимущества и недостатки метода
Рассматривая отличия инстилляции по сравнению с пероральным приемом препаратов, а также с другими физиотерапевтическими мероприятиями, заметны очевидные преимущества метода. К ним можно отнести следующие характеристики:
 Лекарство поступает к проблемному участку с высокой концентрацией, что усиливает терапевтическое действие. Прием препаратов не дает такого эффекта, так как активные вещества поступают через кровь с наименьшей концентрацией.
Лекарство поступает к проблемному участку с высокой концентрацией, что усиливает терапевтическое действие. Прием препаратов не дает такого эффекта, так как активные вещества поступают через кровь с наименьшей концентрацией.- Длительный контакт, в среднем 2,5-3 часа, лекарства с очагом воспаления. Это помогает результативно уничтожать инфекцию, препарату проникнуть глубже в пораженные ткани.
- Положительная динамика наблюдается уже после нескольких сеансов.
- Отсутствие негативного воздействия на другие органы, что характерно при приеме антибиотиков перорально. Действие медикаментов происходит только на патологический участок, минуя жкт, кишечник, печень.
- Возможность лечить инфекции отличительных видов, главное – правильно подобрать антибактериальное средство.
- Используется для пациентов различных групп, в связи с ограниченным количеством противопоказаний, назначается беременным, детям.
Если рассматривать недостатки процедуры, то к ним можно отнести определенный риск травмирования мочевыводящих путей и органа в период введения катетера, лекарства. Хотя при опытности медработника и учета противопоказаний такие ситуации исключаются. Иногда отмечаются аллергические реакции на активное антибактериальное вещество.
Как подготовиться к процедуре?
Подготовка к инстилляции мочевого пузыря не требует особых действий. Достаточно полностью опорожнить мочевой пузырь, провести гигиенические процедуры. Некоторым понадобиться настроиться эмоционально, так как для безболезненного и эффективного лечения требуется расслабление мышц, противопоказаны резкие движения.
Со стороны лечащих специалистов требуется предварительная подготовка в виде обследования на наличия точного диагноза и целесообразности применения инстилляции мочевого пузыря. Кроме этого, перед началом процедуры обязательны следующие мероприятия:
 Снятие острой симптоматики, сопровождающейся обширным инфицированием тканей, воспалениями с кровоточивостью. Эти факторы повышают риск распространения бактерий по всей мочеполовой системы. При переходе заболевания в стадию положительной динамики проверяется возможность применения инстилляции.
Снятие острой симптоматики, сопровождающейся обширным инфицированием тканей, воспалениями с кровоточивостью. Эти факторы повышают риск распространения бактерий по всей мочеполовой системы. При переходе заболевания в стадию положительной динамики проверяется возможность применения инстилляции.- Цистоскопия или визуальная оценка структуры и общего состояния органа, мочевыводящих путей;
- Биопсия. Исследования необходимы для подтверждения диагноза, изучения точной специфики проходящих в тканях реакций.
- Назначение антибактериальных средств, соответствующих диагностируемой патологии, исключение аллергических реакций.
После вышеперечисленных мероприятий врач назначает время для осуществления процедуры.
Как проводится инстилляция?
В медицинских учреждения процедура проводится в специально оборудованных кабинетах, где соблюдаются особые стерильные условия. Инструменты, катетеры абсолютно стерильные. У мужчин и женщин есть некоторые особенности осуществления процедуры, включая виды катетеров, но основной принцип не меняется и выглядит следующим образом:
 Обработка гениталий, зон паха раствором антисептического действия, что необходимо для предупреждения занесения инфекции из вне.
Обработка гениталий, зон паха раствором антисептического действия, что необходимо для предупреждения занесения инфекции из вне.- Катетер может обрабатываться специальным гелем для лучшего введения в уретру, а также обезболивания.
- С помощью специального шприца или катетера направляется к мочевому пузырю антибактериальный раствор, уретра и сам орган промывается. Только потом вводиться основное лекарство, уретра зажимается на несколько минут для исключения моментального вытекания.
- Временное воздержание от мочеиспускания, желательно не менее 2-х часов.
Особенности проведения манипуляции у женщин
Мочеиспускательный канал у женщин относительно короткий, поэтому вливание лекарственных средств проводиться проще, чем у мужчин. Для этих целей пациентку размещают на гинекологическом кресле, последовательно выполняются стандартные действия, включающие:
- Обработка половых органов, входа в уретру.
- Помещение катетера в мочевыводящий канал, введение раствора для предварительной антибактериальной обработки, промывание.
- Вливание основного лекарственного средства, удержание его внутри некоторое время.
- Воздержание от туалета после окончания всего мероприятия в течении 2-3 часов .
Инстилляция у мужчин
 Строение уретры у мужчин имеет более длинную и извилистую форму, что делает процесс инстилляции чуть сложнее, чем у женщин. Так как в некоторых местах мочеиспускательный канал имеет сужения, то при введении катетера пациенты могут испытывать дискомфорт, жжение.
Строение уретры у мужчин имеет более длинную и извилистую форму, что делает процесс инстилляции чуть сложнее, чем у женщин. Так как в некоторых местах мочеиспускательный канал имеет сужения, то при введении катетера пациенты могут испытывать дискомфорт, жжение.
Для снижения неприятных ощущений подбирается соответствующий маленькому диаметру катетер, который при температуре тела становится мягким, принимает форму мочеточника. Дополнительно могут применяться средства, включая гели, имеющие обезболивающее действие.
Принцип инстилляции мочевого пузыря у мужчин заключается в таких же этапах, как: антисептическая обработка половых органов, в уретру вводиться катетер или шприц (практикуется при лечении уретрита) через который впрыскивается активный раствор.
Чтобы лекарство дольше задержалось, пациенту зажимают уретру, рекомендуется некоторое время полежать. Частота сеансов варьируется от степени и специфики заболевания, в среднем это 5-6 раз.
Введение у беременных
 Несмотря на то, что способ лечения помогает воздействовать напрямую на пораженный участок, а не навесь организм, что важно для беременных, применение инстилляции мочевого пузыря для будущих мам назначается с осторожностью.
Несмотря на то, что способ лечения помогает воздействовать напрямую на пораженный участок, а не навесь организм, что важно для беременных, применение инстилляции мочевого пузыря для будущих мам назначается с осторожностью.
Особенно внимательно изучается состояние пациентки на ранних сроках, так как в этот период высокий риск выкидыша.
Решение об применении инсталляции принимает уролог и гинеколог совместно и на основе риска для будущей мамы и малыша. Если беременность протекает нормально, но есть вероятность осложнений из-за патологий мочевого пузыря и уретры, то использование таких прямых вливаний считается целесообразным.
Процедура у детей
Ограничений в проведении инстилляций мочевого пузыря у детей нет. В обязательные условия включается предварительные исследования на предмет противопоказаний у ребенка, выбор оптимальной дозы и концентрации лекарственного средства. К подбору самого антибактериального препарата предъявляются так же особые требования, соответствующие критериям детского организма.
Какие лекарства применяют?
 Для каждого случая подбирается соответствующее лекарственное средство. Основополагающим фактором является вид инфекции, относительно которого выбирается антибактериальный препарат.
Для каждого случая подбирается соответствующее лекарственное средство. Основополагающим фактором является вид инфекции, относительно которого выбирается антибактериальный препарат.
Также учитывается общее состояние слизистой, так как кроме устранения причин воспаления, необходимо простимулировать восстановление клеток в проблемной области, ускорить заживляемость.
Существуют специальные приемы для улучшения проникновения активных веществ в пораженные ткани. Для этого вводится не только само лекарственное средство, но и вспомогательный раствор, улучшающий проникновение антибиотика.
Для инстилляции применяют различные растворы, вот некоторые примеры наиболее распространенных лекарственных средств:
- Протаргол. Представляет собой препарат с соединениями серебра и других компонентов, способствующих антибактериальным и защитным свойствам медикамента. Кроме устранения инфекции и предотвращения ее распространения на другие ткани, Протаргол формируют своеобразную пленку на пораженном участке, что способствует быстрому заживлению.
- Колларгол. Средство, на основе элементов серебра, а также вспомогательного альбумина. Обладает хорошим антибактериальным эффектом, что необходимо при воспалениях мочевого пузыря, способствует лучшему заживлению пораженных участков.
- Диоксидин. Препарат пременяется для устранения инфекций различного происхождения, гнойных образований, абсцессов и других последствий патологических нарушений в тканях. Диоксидин обладает сильным антибактериальным эффектом, его не применяют для лечения детей, не рекомендована для беременных женщин.
Самостоятельное проведение манипуляции
Процедуру проводить самостоятельно категорически запрещается, так как действия требуют особого опыта, соблюдения исключительной стерильности. Есть риск нанесения травм катетером, что только усугубит ситуацию, повышается вероятность дополнительного заражения бактериями.
Если по каким-либо причинам нет возможности самостоятельно посещать медицинское учреждение, а инстилляция прописана в курсе лечения, то нужно обговорить ситуация с врачом. Будет выбрано альтернативное лечение, скорректирован график процедур.
Противопоказания к проведению процедуры
Ограничения к проведению операции касаются протекающих урологических, гинекологический заболеваний в острой форме, когда воспаленные участки кровоточат, есть риск инфицирования всего органа. Обычно такие острые процессы купируются и уже после этого возможно назначение физиотерапии в виде инстилляции.
Каждый пациент перед процедурой анализируется врачом на возможные противопоказания в виде непереносимости лекарственных средств, инвазивных вмешательств, а также патологий, развитие которых может обостриться после подобных манипуляций.
Что говорят пациенты о перенесенной манипуляции?
Отзывы об инстилляции мочевого пузыря у женщин :
Долгое время у меня периодически возникал цистит, я его лечила антибиотиками, пила витамины, еще какие-то лекарства, но он у меня не переходил, а потом уже диагностировали хроническую форму. Врач назначил инстилляцию, боялась, как будут проходить весь этот процесс, но оказывается зря. Не больно, есть конечно, легкий дискомфорт, но не критично. Больше года обострений цистита нет.
Екатерина Сергеевна, 46 лет
Мне инстилляцию порекомендовал гинеколог и уролог, так как в 5 месяцев при беременности меня периодически начал беспокоить мочевой. Принимать антибиотики не хотелось, боялась навредить малышу, но запускать болезнь тоже было опасно. Я настроилась психологически, расслабилась и было вполне терпимо. Уже на 3-м сеансе наблюдалось улучшение, прошли неприятные рези при мочеиспускании, все пришло в норму.
Особенности лучевого цистита
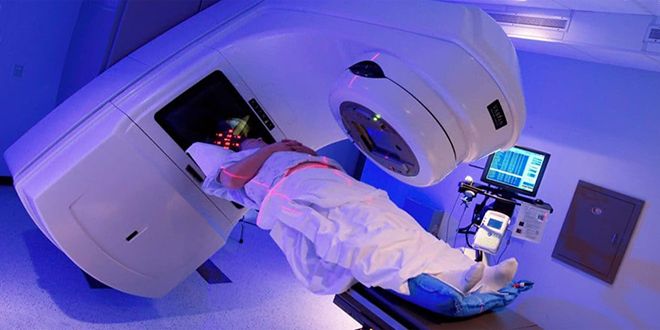
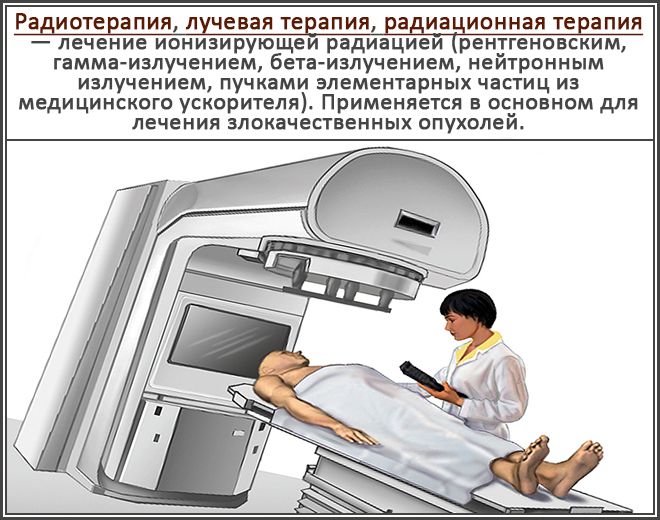
Лучевой цистит — воспаление мочевого пузыря, вызванное прохождением лучевой терапии. В большинстве случаев при данном заболевании возникают глубокие поражения тканей мочевого пузыря. Это осложняет лечение. В терапии лучевого цистита широко используются антибактериальные препараты, внутриполостные инстилляции, спазмолитические средства. В тяжелых случаях проводится оперативное вмешательство.
Строение мочевого пузыря
Мочевой пузырь — орган, который отвечает за функцию накопления и вывода мочи. Его вместимость в среднем составляет 250–500 мл.
Находится орган в малом тазу. Он отделен от лобкового симфиза слоем рыхлой сетчатки. Задняя стенка его у мужчин примыкает к прямому кишечнику, семенным пузырькам и ампулам семявыводящих протоков. Дно прилегает к простате. У женщин задняя стенка органа находится рядом со стенкой шейки матки. Дно соприкасается с мочеполовой диафрагмой. Боковые стенки органа у всех людей находятся на границе с мышцей, которая поднимает задний проход.
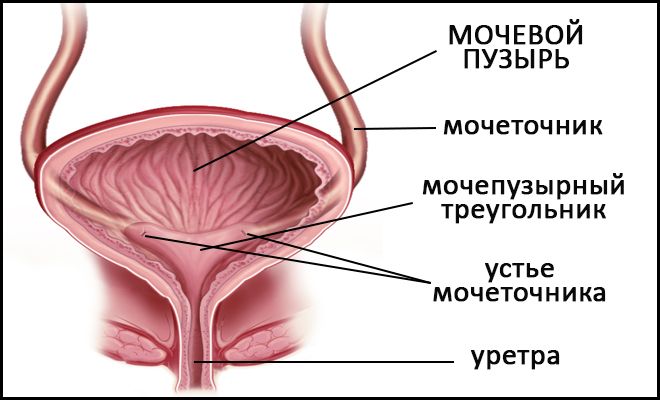
Стенки мочевого пузыря имеют слизистую оболочку, подслизистый слой, мышцы и адвентицию. Из-за особенностей строения мочевой пузырь подвержен проникновению внутрь него различных инфекций, которые могут вызывать воспаление.
Появление воспалительного процесса провоцирует не только инфекция, но и другие факторы: механические повреждения, ионизирующее облучение. Под воздействием последнего возникает лучевой цистит. Он наблюдается почти у всех пациентов, которые проходят радиационную терапию рака.
Симптомы
У лучевого цистита симптомы почти такие же, как и у других видов этого заболевания. Главным признаком является наличие болей. Они сопровождают каждое мочеиспускание. Больной может заметить присутствие крови в моче. Часто ощущается боль внизу живота.
Различают 5 основных видов лучевых повреждений органа. Для каждого из них характерны свои симптомы.
- Телеангиоэктазия мочевого пузыря. Она характеризуется частым мочеиспусканием и наличием крови в моче, как и при геморрагическом цистите. При выполнении цистоскопии видны участки кровоизлияний, расширенные и извитые сосуды.
- Катаральный цистит. Его симптомом является учащенное мочеиспускание, сопровождающееся болью. При проведении цистоскопии наблюдается уменьшение емкости мочевого пузыря до 150 мл.
- Лучевые язвы мочевого пузыря. Это состояние характеризуется учащенным мочеиспусканием с болью, наличием в моче кровяных выделений, «хлопьев», «песка». Анализы мочи могут показывать присутствие солей кальция. При проведении цистоскопии в органе наблюдаются язвы.
- Инкрустирующий цистит. Эта форма лучевого цистита имеет такие же симптомы, как и предыдущая. При этом емкость органа может быть снижена до 100 мл.
- «Псевдорак». В данном случае происходят изменения мочевого пузыря, которые напоминают рак.
Клинические проявления повреждения органа с момента окончания радиотерапии обычно наблюдаются в срок от 3 до 48 месяцев.
В большинстве случаев заболевание начинает себя проявлять в течение первого года после окончания курса радиационной терапии.
У больных с осложненными формами постлучевого цистита наблюдается глубокое и обширное поражение мочевого пузыря. Воспалительные процессы при этом протекают агрессивно.
Причины
Причиной появления заболевания является недостаточная защита здоровых тканей во время проведения радиационной терапии, неправильная техника лечения, повышенная чувствительность органов к излучению. Поэтому врачи, проводящие радиотерапию, должны знать, как предупредить появление осложнений у пациента, и использовать для этого защитные средства.
Необходимо уведомить пациента, проходящего лечение, о возможных последствиях.
Под влиянием радиации нарушаются кровоснабжение, восстановление тканей. В стенках органа появляются язвы. Радиотерапия снижает иммунитет и естественную защиту слизистой оболочки. В результате этого бактерии, грибки и вирусы легко проникают в орган и приводят к возникновению воспаления.
Диагностика
Существует несколько способов диагностики заболевания:
- Анализ мочи. Он показывает количество лейкоцитов.
- Анализ крови.
- Цистоскопия.
- Биопсия.
- Рентгенодиагностика.
- Урофлоуметрия.
- Посев мочи.
При постановке диагноза специалист ориентируется и на наличие характерных жалоб у пациента.
Лечение
Лечение лучевого цистита осложнено тем, что патология характеризуется глубокими изменениями тканей органа. Лекарственные препараты могут не давать должного эффекта. Так что основная цель терапии сводится к укреплению иммунитета. Как лечить заболевание, должен решать только врач.
Лечение дома
Можно лечиться дома, но под контролем врача. Если у вас развился цистит после лучевой терапии, лечить его самостоятельно не рекомендуется. Это может привести к опасным осложнениям.
В лечении данного заболевания широко применяются противомикробные лекарства. Дозу для каждого пациента определяет врач.
Лечение заболевания у девушек и женщин имеет некоторые особенности. Они связаны с анатомическим строением женского организма. Лучевой цистит лечится у женщин с помощью таких препаратов, как вагинальные свечи, например Метилурацил. Представители сильного пола меньше подвержены лучевому циститу, лечение его у мужчин проводится преимущественно антибиотиками.
Для устранения неприятных симптомов применяют спазмолитики. В комплексном лечении могут быть использованы и народные средства, например настои лекарственных трав, пшена. Они способствуют более быстрому выведению инфекции. Допускается применение и растительных препаратов, которые оказывают противовоспалительное действие. Хорошо помогают таблетки Уролесан, Цистон. Они дают быстрое облегчение.

При лечении в домашних условиях следует периодически делать контрольные обследования.
Лечение в больнице
Помимо приема лекарств лечебные мероприятия могут включать внутриполостные инстилляции. Внутрь мочевого пузыря вводятся препараты серебра, они прижигают ранки и стимулируют регенерацию пораженных тканей.
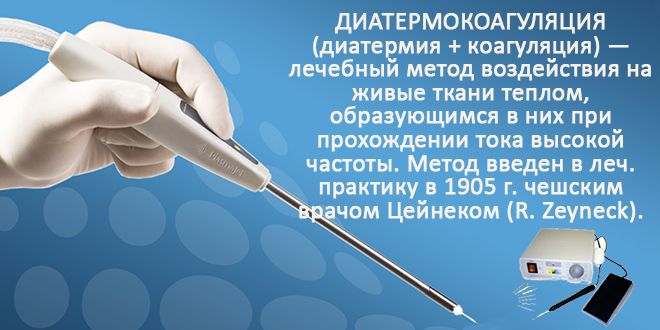
Если консервативным способом вылечить заболевание не удалось, используется хирургическое вмешательство. Оно может быть выполнено 2 способами:
- Диатермокоагуляция — прижигание язв.
- Удаление мочевого пузыря.
Хирургическое лечение мочевого пузыря, по данным научных исследований, обычно сопровождается осложнениями. Поэтому оно используется только в крайних случаях на поздних стадиях заболевания. Резекция мочевого пузыря приводит к инвалидности.
Методы лечения
При постлучевом цистите лечение проводится с помощью следующих методов:
- Лекарственных препаратов.
- Внутриполостных инстилляций.
- Симптоматической терапии.
- Фитотерапии.
- Хирургических вмешательств.
Какие лекарства для лечения использовать, сколько должно продолжаться лечение — может решать только врач.
Возможные осложнения
К осложнениям заболевания относят обильные кровотечения, задержку мочи, перфорацию стенок мочевого пузыря, влагалищные свищи, рубцовые поражения тканей органа и изменение его эластичности.
Хроническая форма
Заболевание чаще всего имеет хроническую форму. Ведь сеансы радиационной терапии проводятся часто, а ткани органа не успевают быстро восстанавливаться. Хроническое воспаление характеризуется чередованием периодов обострения и ремиссий.

Профилактические рекомендации
Поскольку воспаление мочевого пузыря вызывает радиационная терапия, то главным методом профилактики является предупреждение развития рака. Каждому человеку необходимо периодически проходить диагностику для выявления злокачественных патологий.
Для профилактики рака рекомендуется отказаться от алкоголя и курения, нормализовать питание. Большое значение имеет соблюдение режима дня.
Для того чтобы предотвратить воспаление мочевого пузыря во время проведения радиотерапии, орган защищают специальной ширмой. Пациентам, которые получают радиационное лечение, выполняют периодические эндоскопические исследования мочевого пузыря.
Всегда проще предупредить появление патологии при проведении радиотерапии, чем потом лечить воспаление.
Статистика заболевания
Согласно статистическим данным, лучевой цистит возникает в 18% случаев после проведений радиотерапии.
Особенности развития и лечения цистита после лучевой терапии
Возникновение лучевого цистита обусловлено применением радиотерапии. Заболевание способствует систематическому повреждению клеток слизистой мочевого пузыря. Облучение такого типа чаще всего проводится для устранения опухолевых процессов, ракового поражения органов мочеполовой системы, желудочно-кишечного тракта.
Данные статистики свидетельствуют о том, что подобные повреждения, требующие лечения, встречаются примерно в двадцати процентах случаев. Симптомы лучевого цистита, факторы, способствующие развитию патологии и особенности терапии — далее в этой статье.
Причины
 Эта форма недуга чаще встречается у женщин. У мужчин редко диагностируют цистит, что также составляет опасность для пациента, поскольку вовремя не обнаруженные признаки заболевания способствуют его дальнейшему развитию. Формирование болезни может произойти не только после окончания сеансов, но и непосредственно во время их проведения.
Эта форма недуга чаще встречается у женщин. У мужчин редко диагностируют цистит, что также составляет опасность для пациента, поскольку вовремя не обнаруженные признаки заболевания способствуют его дальнейшему развитию. Формирование болезни может произойти не только после окончания сеансов, но и непосредственно во время их проведения.
Ионизирующие облучение сильно воздействует на орган, в результате чего нарушается обмен веществ и циркуляция крови. Это приводит к образованию дефектов и язвенному поражению.
Такой способ радиотерапии становится причиной снижения общего иммунитета и защитных механизмов слизистой оболочки.
Для вирусов, бактерий и грибков создается благоприятная среда. Они и являются основными возбудителями хронического воспалительного процесса. К главным факторам, способствующим развитию болезни, относят:
- слишком маленькие перерывы между проведением процедур;
- высокую степень чувствительности к ионизирующему облучению;
- ошибки, допущенные во время радиотерапии;
- дозы, превышающие допустимую норму.
Поражение области мочевого пузыря может иметь разную степень повреждений. Часто они являются незначительными, но также могут крайне негативно сказаться на состоянии органа и даже поспособствовать уменьшению его объемов. Терапия предусматривает небольшие интервалы между процедурами. Поэтому нагрузка на эти участки намного сильнее, чем на органы других систем.
Симптомы
Клинические проявления недуга зависят от основной формы заболевания. Симптомы обнаруживаются после завершения терапии. Крайне редко первые признаки дают о себе знать слишком быстро. Они могут появиться спустя несколько недель и даже месяцев.
Слизистая оболочка органа постепенно отекает, количество крови, которая поставляется в область мочепузырного треугольника, увеличивается. Это может послужить причиной кровоизлияний и формирования язв.
Цистит в острой форме проявляется от трех до шести недель после завершения лучевой терапии. Для него характерно:
- учащенное мочеиспускание;
- боли средней интенсивности;
- моча может выделяться с примесями крови (гематурия инициального и терминального типа).
После облучения на протяжении десяти лет могут проявляться поздние симптомы поражения. Обычно пациенты указывают на болезненные ощущения в области промежности и трудности при мочеиспускании.
На фоне прогрессирования болезни может разрушиться пузырно-влагалищная перегородка, что часто приводит к недержанию мочи.
Методы лечения
Лечение цистита после лучевой терапии может быть затруднено высокой степенью поражения. Для того чтобы вылечить болезнь, понадобится комплексная методика, которая занимает много времени.
Она базируется на традиционной медицине, но также лучевой цистит лечат при помощи народных средств. Прописать курс должен врач, учитывая характер повреждений органа и скорость развития недуга.
Лечебные мероприятия предусматривают прием:
 Антибактериальных препаратов. В большинстве случаев врачи назначают лекарства в виде инъекций, а затем в виде таблеток перорально. Комбинация и дозировка подбираются в каждом случае отдельно.
Антибактериальных препаратов. В большинстве случаев врачи назначают лекарства в виде инъекций, а затем в виде таблеток перорально. Комбинация и дозировка подбираются в каждом случае отдельно.- Препаратов серебра. Средства вводят непосредственно в мочевой пузырь. В результате их воздействия устраняются болезненные ощущения, быстрее заживляются язвы и другие дефекты, а также уменьшается отечность и воспалительный процесс.
- Симптоматическое лечение. При помощи обезболивающих и спазмолитиков облегчаются клинические проявления. Это способствует улучшению общего состояния пациента.
Можно ли вылечить болезнь самостоятельно? Лучевой цистит нередко предусматривает лечение народными препаратами.
Обычно основан на приеме отваров и настоев из трав, которые оказывают мочегонный эффект. Готовить подобные средства можно в домашних условиях.
Хорошо зарекомендовал себя клюквенный сок. Принимая его регулярно, пациент обеспечивает повышенный уровень кислотности, которая атакует бактерии, существенно замедляя их рост.
Для приготовления спиртовой настойки из крапивы понадобится двести грамм травы. Ее заливают водкой (примерно пол-литра). После средство должно сутки настаиваться, а затем его хранят еще восемь дней в темном помещении. Принимают по одной ложке настоя за тридцать минут до еды.
 Хорошо помогает чай из зимолюбки. Траву часто используют чтобы лечить инфекционные поражения органов мочеполовой системы. Две чайные ложки заливают двумя стаканами горячей воды, а затем настаивают на протяжении тридцати минут. Напиток принимают до четырех раз в день (по половине стакана за раз).
Хорошо помогает чай из зимолюбки. Траву часто используют чтобы лечить инфекционные поражения органов мочеполовой системы. Две чайные ложки заливают двумя стаканами горячей воды, а затем настаивают на протяжении тридцати минут. Напиток принимают до четырех раз в день (по половине стакана за раз).
Согласно многочисленным отзывам пациентов, народные методы хорошо зарекомендовали себя в лечении лучевого цистита.
Но они являются лишь частью терапии и использовать их следует только с разрешения врача.
Но если симптомы продолжают прогрессировать, необходимо проведение операции. Хирургические манипуляции могут осуществляться в два способа. Первый метод предусматривает прижигание образовавшихся дефектов на слизистой оболочке. Второй — полное удаление мочевого пузыря.
Возможные осложнения и меры профилактики
Заболевание требует незамедлительного лечения. В противном случае запущенные стадии грозят пациенту серьезными осложнениями.
На внутренних стенках органа появляются очень крупные язвенные поражения и рубцы. У представительниц женского пола могут возникнуть мочеполовые свищи.
Профилактика основана на регулярных эндоскопических исследованиях. Пациент должен тщательно выполнять все рекомендации врача и лечиться, следуя прописанному курсу. Еще одним условием является соблюдение правильного образа жизни. Это здоровая пища, исключение вредных привычек, оптимальный режим дня.
Источники:
http://urohelp.guru/mochevoj-puzyr/instillyaciya.html
http://mycistit.ru/vid/luchevoj
http://uromir.ru/vospalenie-mochevogo-puzyrya/raznovidnosti/luchevoj-cistit.html