К какому врачу обращаться с циститом и пиелонефритом
Какие врачи могут лечить пиелонефрит
Пиелонефрит — болезнь, инфекционно-воспалительной природы с поражением почечных лоханок, паренхимы почек, чаще встречающееся у лиц женского пола.
Это объясняется некоторыми анатомическими особенностями в строении половой системы у женщин: уретра и анальное отверстие близко расположены друг к другу, мочеиспускательный канал намного короче, чем у мужчин — это легкий способ попадания возбудителя в почки. Развитию пиелонефрита у женщин предшествуют частые эпизоды уретрита или цистита.
Клиническая картина
Пиелонефрит чаще протекает в острой форме, отличается яркой клиникой, симптомы болезни дают о себе знать, пациент не медлит с обращением за помощью к лечащему врачу.
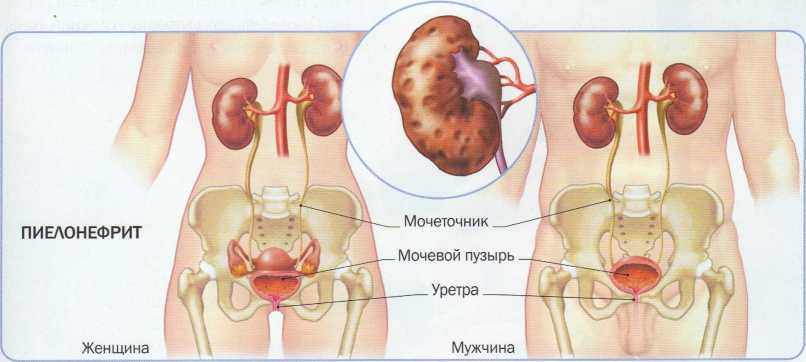 Пиелонефрит
Пиелонефрит
Среди проявлений доктор обращает на следующие признаки:
- сильная интоксикация. Показатели температуры — 38-40˚С, озноб, отказ от еды, слабость, вялость;
- лицо и конечности сильно отекают, особенно по утрам;
- боли в области поясницы;
- положительные симптомы Пастернацкого — доктор постукивает кулаком по спине в проекции почек, пациент жалуется на болезненные ощущения, после чего в моче появляется кровь;
- дизурические расстройства — частые болезненные мочеиспускания, моча мутного цвета, неприятный запах;
- диспепсические расстройства также беспокоят — приступы тошноты, рвоты, диарея.
При опросе пациента и сборе анамнеза при пиелонефрите присутствуют эпизоды переохлаждения или недолеченной болезни воспалительного характера.
К какому врачу обратиться к терапевту или гинекологу, после назначения ряда анализов направляют больного к нефрологу либо к урологу.
У терапевта остаются пациенты с легкой степенью течения болезни, а также в периоде ремиссии.
Лечение
Какой врач лечит пиелонефрит? Нефролог ведет амбулаторный прием, занимается лечением хронического пиелонефрита, однако диагностирует и острое состояние.
Вместе с диетологом следит за питанием пациента, назначает лечение, проводит реабилитационные, профилактические мероприятия.
Уролог занимается лечением экстренных, плановых болезней мочеполовой системы, при необходимости проводит хирургическое лечение.
К урологу направляются пациенты, которые нуждаются в комплексном лечении мочеполовой системы, а не только почек.
При острой форме госпитализация в стационар требуется обязательно, назначается курс антибиотиков и обезболивающих препаратов с назначением соответствующей диеты.
Проводится дезинтоксикационная терапия, предотвращается обезвоживание с помощью внутривенного вливания жидкостей, восстанавливающих водно-солевой баланс в организме. Также назначается симптоматическое лечение для купирования симптомов пиелонефрита.
По окончании лечения требуется диспансерный учет в поликлинике по месту жительства в течение года для предотвращения прогрессирующего или рецидивирующего течения болезни. Диспансеризация проводится под наблюдением нефролога.
Диагностика
После общения с врачом и осмотра, больному назначается ряд анализов, они помогут идентифицировать локализацию воспалительного процесса:
- Анализ крови демонстрирует состояние организма — количество лейкоцитов, эритроцитов, критерии воспаления (скорость оседания эритроцитов).
- Общий анализ мочи показывает плотность, консистенцию жидкости, наличие в белка, эритроцитов, бактерий, солей.
- Биохимический анализ крови дает картину состояния почек — определяется количество мочевины, креатинина, белок, мочевая кислота.
- Бактериологический посев на выявление инфекционного агента, чувствительность к антибиотикам.
- Анализ мочи по Нечипоренко — исследование средней порции мочи.
- Анализ мочи по Зимницкому — определение плотности мочи, наличие бактерий, цилиндров.
- Ультразвуковое исследование почек детально рассматривает структуру почек, определяет наличие камней в случае мочекаменной болезни, рассмотреть деструктивные изменения.
- Урография — рентген-контрастное исследование мочевыделительной системы, при этом исследовании оценивают проходимость уретры, мочеиспускательного канала, наличие стриктур.
- Томографические методы исследования, такие как КТ и МРТ, которые детально изучат структуру внутренних органов.
На основании полученных данных выставляется диагноз пиелонефрит, определяется какой врач будет заниматься пациентом и какой объем лечения.
В зависимости от степени проявления интенсивности болезни, объема лечения, пациент наблюдается либо у терапевта (при легкой степени), либо у уролога (при наличии экстренной ситуации и необходимости операции), либо у нефролога (который занимается запущенными случаями).
Видео
Женский цистит: какой врач поможет
В сфере урологии лидирующее место принадлежит инфекциям мочеполовых путей (ИМП). Самое частое проявление ИМП — острый цистит. Среди факторов риска особое значение имеют пол и возраст пациента.
Это типичная патология женщин. Риск развития воспаления мочевого пузыря у них в 30 раз выше, чем у мужчин. Самые уязвимые группы: возраст девочек от 2-х до 15 лет, женщины в состоянии беременности, менопаузы. Считается, что с циститом или бактериурией встречается каждая 10-я беременная и 4-я роженица. До 30% от всех урологических больных припадает на женщин в климаксе. Среди детей девочки болеют в 6 раз чаще мальчиков.
Факторы риска и причины развития у женщин
 Такая картина связана с особенностями анатомического строения женской мочеполовой системы и спецификой гормонального фона. Близость расположения уретры и влагалища формирует благоприятные условия перекрестной инфекции. Короткий, широкий мочеиспускательный канал способствует проникновению патогенной флоры.
Такая картина связана с особенностями анатомического строения женской мочеполовой системы и спецификой гормонального фона. Близость расположения уретры и влагалища формирует благоприятные условия перекрестной инфекции. Короткий, широкий мочеиспускательный канал способствует проникновению патогенной флоры.
Гормон беременности, прогестерон, снижает тонус гладкомышечных волокон мочеточников и мочевого пузыря. На этом фоне ухудшается их защитная функция, происходит застой мочи или ее обратный заброс. Плюс отрицательное влияние сниженной физической активности и склонность к эмоциональной нестабильности при вынашивании.
Менопаузальный цистит связан с дефицитом женских гормонов – эстрогенов. При снижении их количества слизистая мочевых путей теряет защитный слой. Микроорганизмы легко проникают внутрь стенки и размножаются там. Формируются очаги хронического воспаления.
Другие усугубляющие причины — использование внутривагинальных контрацептивов и частая смена половых партнеров у девушек. Нарушение правил личной гигиены промежности также создает условия для развития инфекционного процесса.
Симптоматика женского цистита
Признаки острого цистита характерны. Они проявляются внезапно, ярко выражены и быстро нарастают. Самочувствие женщины при этом резко ухудшается. Основные симптомы:
 болезненное учащенное мочеиспускание;
болезненное учащенное мочеиспускание;- дискомфорт, чувство распирания внизу живота;
- изменение мочевого осадка (примесь крови, мутный неоднородный цвет);
- интоксикационный синдром (слабость, тошнота, повышенная температура тела).
В детском возрасте клиника может быть смазана. В связи с незрелой системой иннервации мочевыводящих органов, болезненность в этой области слабо выражена. Скорее всего, ребенок до 3-х лет не будет жаловаться.
Если у мамы возникли подозрения на ИМП, следует обратиться за консультацией к педиатру. На первый план у малышей выступает интоксикационный синдром. Такому больному лучше вызвать детского врача на дом.
Какой врач может помочь
При выборе медицинской помощи будут иметь значение тяжесть состояния, сопутствующие патологии, форма заболевания. Разберемся, к какому врачу обращаться женщине с циститом.
В случае появления жалоб первичное обследование проведут специалисты:
- взрослым понадобится терапевт;
- детям — педиатр.
Для исключения заболеваний половых путей женщину дополнительно осматривает гинеколог, а мужчину — уролог. Если в прошлом были перенесены и не долечены венерические патологии, к диагностике подключится дерматовенеролог. Больного с подозрением на пиелонефрит будет лечить нефролог. При частых рецидивах понадобится помощь иммунолога. Доктор выявляет связь инфекций с поломкой иммунного статуса. Как правило, неосложненный цистит у женщин лечит терапевт или семейный врач самостоятельно.
Если течение цистита приняло хроническую форму, пациента ставят на диспансерный учет к урологу. Госпитализация в больницу понадобится при выраженной интоксикации и появлении осложнений. Стационарный режим также показан при необходимости сложных инструментальных обследований.
Как доктор ставит диагноз
Существует специальная международная классификация болезней (МКБ), согласно которой врач формулирует точный диагноз. Каждой отдельной патологии мочевыводящих путей присвоен свой код и имя. В диагнозе указывают форму цистита, характер течения, наличие осложнений.
Для выявления заболевания важно провести комплекс обследования. Он проходит в несколько этапов:
 Сбор жалоб и истории развития болезни.
Сбор жалоб и истории развития болезни.- Осмотр.
- Лабораторное обследование.
- Дополнительные консультации.
- Инструментальные методы.
Первые три пункта обязательны для выполнения. Остальные проводятся при нетипичном или осложненном течении.
Типичность жалоб характерна для взрослых пациентов. За детей больше «говорят» анализы.
При внешнем осмотре врач оценит тяжесть состояния, определит наличие отеков, болезненности при ощупывании надлобковой и поясничной области. Таким образом можно судить о восходящем пути воспаления.
Лабораторные данные во многом прояснят картину. Сдавать придется кровь, мочу и мазок из влагалища. Воспалительные признаки проявятся в крови (повышение уровня лейкоцитов и СОЭ) и в моче (изменение цвета, запаха, кислотности, появление белка, лейкоцитов, бактерий, эритроцитов). Анализ влагалищной флоры параллельно определит наличие воспаления в половых путях. Это начальный комплекс анализов. Могут понадобиться дополнительные: моча на стерильность, моча по методу Нечипоренко, шлаки крови.
Если у лечащего врача останутся вопросы, последуют консультации смежных специалистов. Они будут выявлять сопутствующие патологии. Инструментальное обследование позволит визуализировать больной орган. Используемые методики: УЗИ, рентген с контрастом, цистоскопия. Последняя процедура запрещена в остром периоде.
Врачебные рекомендации по лечению и профилактике
Лечение цистита должно быть комплексное. Оно предполагает воздействие на причину, устранение симптомов и закрепление эффекта терапии. Режим при ИМП постельный или полупостельный, эмоциональный покой, щадящая диета с обильным питьем. Для соблюдения этих правил предусматривается выдача больничного листа нетрудоспособности.
Выделение патологического возбудителя предполагает назначение антибиотиков. Для симптоматического лечения выписывают спазмолитики, жаропонижающие, противовоспалительные средства, применяют дезинтоксикационную терапию. После нормализации анализов целесообразно принимать растительные препараты для санации очага заболевания 2-4 недели. Эффективны местные ванночки и внутрипузырные инстилляции (проводит врач) с растворами антисептиков. Важны дозированные нагрузки в виде лечебной физкультуры, йоги в периоде реабилитации.
 остерегаться переохлаждений;
остерегаться переохлаждений;- вовремя пролечивать вагинит и кольпит;
- соблюдать гигиену промежности;
- периодически применять уросептики в профилактических дозировках, пробиотики;
- использовать правильный питьевой режим;
- поддерживать активный, здоровый образ жизни.
Цистит требует длительного и тщательного лечения. Поэтому, желательно не допускать рецидивов.
Помощь в домашних условиях
В большинстве случаев для острого цистита достаточно домашнего лечения. Из общих мероприятий нужно организовать больному постельный режим в первые несколько дней. Важно правильно питаться, исключая жирную, острую, соленую пищу, кофе. Обеспечить большое количество жидкости в виде напитков из клюквы, ромашки, зверобоя, березовых почек.
Из процедур дома эффективны теплые сидячие ванночки. Проводится манипуляция с отварами травяных сборов: цветки ромашки, хвойные иглы, шалфей, полевой хвощ. Температура воды 37-39 0 С, продолжительность 10 минут. Хорошо снимают спазм и дискомфорт тепловые воздействия на область мочевого пузыря. Противопоказаны такие методики при геморрагическом компоненте.
Какой врач лечит пиелонефрит?
Пиелонефрит – это инфекционно — воспалительный процесс в почечных лоханках, вызванный бактериями. Чаще всего причиной воспаления становится кишечная палочка. Заболевание протекает в острой или хронической форме. Поэтому никак нельзя затягивать поход к врачу, если вы не знаете, какой врач лечит пиелонефрит, то мы вам расскажем.
Разновидности пиелонефрита
- Острый пиелонефрит. Заболевание длится до 2 – 3 недель и заканчивается полным выздоровлением или переходом в хроническую форму.
- Хронический пиелонефрит диагностируют, если за 2 – 3 месяца не наступает улучшений в состоянии больного. Заболевание может затухать или проявляться, такое состояние опасно бессимптомным течением и может привести к хронической почечной недостаточности.
Кто в группе риска
По частоте заболеваний воспаление почечных лоханок занимает второе место после инфекции дыхательных путей. Особенно часто наблюдается пиелонефрит у женщин средней возрастной группы (25 — 40 лет) и девочек, примерно на порядок чаще, чем у мужчин и мальчиков. Это вызвано анатомическими особенностями строения женского организма.

У женщин пиелонефрит часто возникает как следствие воспаления мочевого пузыря. Для мужчин причиной заболевания могут послужить аденома, мочекаменная болезнь, простатит, уретрит. Именно они дают осложнения на почки.
В пожилом возрасте мужчины переходят в группу риска, а у женщин опасность заболеть становится меньше.
Кроме этого, возможными причинами заболевания могут быть:
- сниженный иммунитет, нарушение обмена веществ;
- атеросклероз (поражение почечных артерий);
- гипертония;
- сахарный диабет;
- туберкулез;
- гиповитаминоз;
- заболевания нервной системы (опухоли мозга, нарушение кровообращения в мозгу, остеохондроз, травмы);
- хронические воспалительный процессы (ангина, пневмония, холецистит и т. д.).
Важно! Беременные женщины находятся в группе риска. Необходимо наблюдать за состоянием здоровья и четко выполнять назначения врача – гинеколога.
Какой врач лечит хронический пиелонефрит
Обычному человеку не всегда понято, какой доктор лечит именно его заболевание. Поэтому логично будет обратиться к участковому врачу-терапевту и далее следовать его рекомендациям по выбору специалиста. Если вы не знаете, какой врач лечит пиелонефрит у детей, то можете тоже обратиться к детскому терапевту, при необходимости он направит вас к узкому специалисту.

Достаточным поводом для обращения к врачу станут следующие симптомы:
- высокая температура (до 39⁰С — 40⁰С);
- сильные боли в области поясницы (одно- или двухсторонние);
- частое мочеиспускание (может сопровождаться болью);
- непривычные запах и цвет мочи;
- отеки конечностей и лица.
Нередко этим признакам предшествует переохлаждение или инфекционное заболевание.
Проблемами почек занимаются всего два специалиста – нефролог и уролог . Прежде, чем определится к какому врачу идти, разберемся, чем занимаются эти специалисты.
Нефролог занимается амбулаторным лечением болезней почек. Он ставит диагноз, прописывает диету, назначает лечение и проводит профилактику заболевания.
Заболевания мочеполовой системы (не только почек) находятся в ведении врача-уролога. Он ставит диагноз и назначает лечение, проводит, при необходимости, оперативное вмешательство. Кроме перечисленных симптомов, поводом обратится к урологу будут:
- проблемы мочеполовой системы;
- опухоли мочевой системы или половых органов;
- рекомендация гинеколога при выявлении инфекции.
Важно! Не занимайтесь самодиагностикой и самолечением. Пиелонефрит коварен, он может почти не проявляться внешне. Время, потерянное при обращении к врачу, может быть решающим для вашего здоровья.
Правильный диагноз – первый шаг в лечении
Пиелонефрит встречается достаточно часто, однако правильный диагноз поставить непросто. Это объясняется тем, что признаки заболевания не всегда ярко выражены, и общая клиническая картина может быть смазана. Неверный или несвоевременно поставленный диагноз утяжеляет течение болезни.

Подтвердить или опровергнуть диагноз можно с помощью:
- общего анализа крови;
- общего анализа мочи.
Чтобы определить бактерию, вызвавшую воспаление, проводят бактериологический посев мочи. Этот анализ к тому же позволяет проверить чувствительность микроорганизмов к антибиотикам. Особенно важно такое исследование для больных с хроническим пиелонефритом, так как болезнь может быть вызвана устойчивыми к основным антибиотикам микробами.
Для подтверждения диагноза и выбора правильной схемы лечения используют УЗИ. Ультразвуковое исследование дает точную картину состояния почек и позволяет определить сопутствующие заболевания (например, мочекаменную болезнь).
Иногда для уточнения диагноза может быть назначено рентгеновское исследование с контрастным материалом. Компьютерную томографию используют при подозрении на возникновение опухоли.
Важно! Все анализы и исследования назначает только врач, исходя из общего состояния больного.
Лечение пиелонефрита
Ни в коем случае нельзя самостоятельно принимать лекарства, только квалифицированный специалист назначает нужные лекарственные препараты. Для лечения используют антибиотики и иммуностимулирующие препараты. Оперативное вмешательство применяют в случае нагноения при остром пиелонефрите.
Важно! Запущенный гнойный пиелонефрит может привести к заражению крови и смертельному исходу. При малейшем подозрении необходимо немедленно обратится к урологу.
Диета при пиелонефрите
Обязательно назначается диета с ограничением соли и белка. Под запретом:
- острая, жирная, соленая пища (жирная свинина, мясные бульоны, острые приправы, соленья);
- кофе, алкоголь в любом виде;
- консерванты.
Рекомендовано употреблять в пищу арбузы, кабачки, тыкву, фрукты, овощи, соки, компоты. Разрешенные белковые продукты:
- молоко;
- кефир, ряженка, нежирный йогурт;
- яичный белок;
- после снятия обострения можно добавить нежирное мясо (курица, телятина, нежирная рыба).
Для вымывания возбудителей инфекции из почек необходимо пить много жидкости, до 2 л в день (при отсутствии отеков). Пить нужно небольшими порциями, большой объем жидкости может перегрузить почки.

По мере улучшения состояния в рацион вводят понемногу свежий лук, чеснок, специи. На этой стадии важно выдерживать питьевой режим, но кофе и алкоголь недопустимы.
Домашние средства
Облегчить состояние больного и поддержать медикаментозное лечение можно народными средствами.
Важно! Перед началом применения травяных сборов обязательно проконсультируйтесь с лечащим врачом – некоторые народные средства могут конфликтовать с медицинскими препаратами.
В домашних условия можно приготовить мочегонный и противовоспалительный настой из брусники и/или клюквы. Ягоды разминают, чтобы хорошо выделился сок, заливают кипяченной (не кипящей) водой, добавляют мед или сахар по вкусу и пьют между приемами пищи.
Клюквенный морс тоже подойдет для снятия воспаления. Его пьют по стакану до четырех раз в день.

Можно подобрать подходящий по составу мочегонный и укрепляющий травяной чай. Раз в две недели состав растений нужно менять. Рекомендовано использовать корень солодки, кору вербы, листья черники, спорыш, крапиву, березовые почки и листья, зверобой и т. д.
Особенно важно при хроническом пиелонефрите придерживаться диеты и применять народные средства в осенне-зимний период. Не только пиелонефрит, но и многие другие болезни начинаются с ослабления организма. Берегите себя и будьте здоровы!
Источники:
http://cistitstop.ru/pielonefrit/vrach-pri-pielonefrite.html
http://uromir.ru/vospalenie-mochevogo-puzyrya/bolezn/kto-lechit-cistit-u-zhenshhin.html
http://lechim-prosto.ru/kakoj-vrach-lechit-pielonefrit.html









