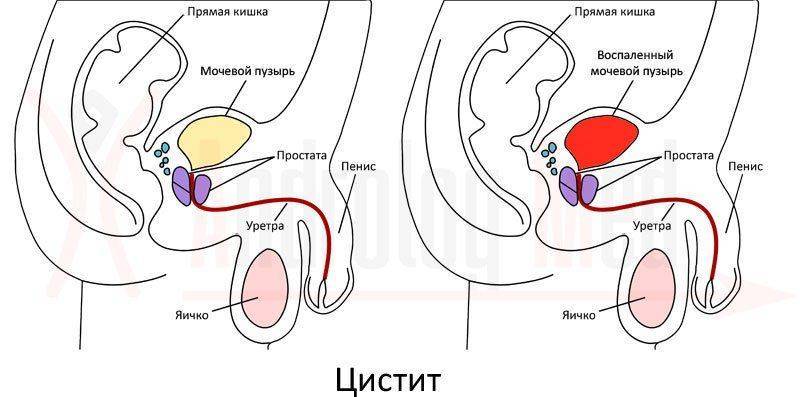
Как узнать цистит у маленького ребенка
Цистит у ребенка: как определить, что делать и как лечить
 Довольно часто родители сталкиваются с таким заболеванием, как цистит. Это очень неприятная болезнь, которую важно своевременно выявить. В данной статье мы расскажем о признаках этого недуга и что делать, если у ребенка цистит.
Довольно часто родители сталкиваются с таким заболеванием, как цистит. Это очень неприятная болезнь, которую важно своевременно выявить. В данной статье мы расскажем о признаках этого недуга и что делать, если у ребенка цистит.
Что такое цистит и чем он опасен для детей
Для цистита характерно наличие воспалительного процесса на слизистой оболочке мочевого пузыря. Чаще им страдают дети до 9 лет, особенно девочки 4-7 лет и грудные малыши.
Согласно статистике, 25% детей хотя бы раз, но болели циститом. Малыши до 1 года — и мальчики, и девочки — страдают недугом в одинаковом соотношении, а в более старшем возрасте девочки болеют в 6-7 раз чаще мальчиков. Это происходит из-за особого анатомического строения мочеполовой системы: девочки имеют коротковатую и широкую уретру, близкое размещение анального отверстия и влагалища с мочеиспускательным каналом. 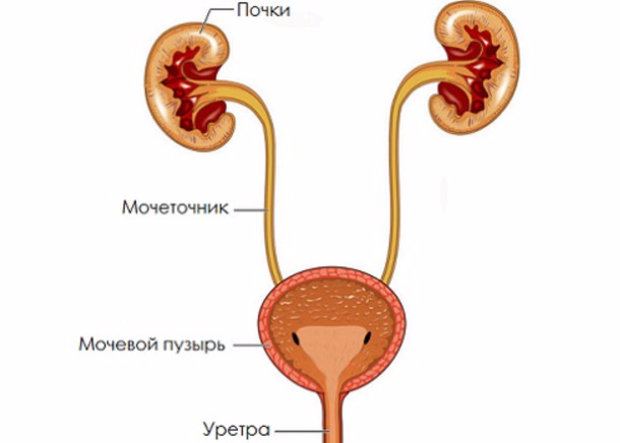
- пиелонефрита;
- перитонита;
- хронической формы цистита;
- разрыва стенок мочевого пузыря;
- появление рефлюксов;
- склерозирование шейки.
В некоторых ситуациях, особенно у грудничков, заболевание остается незамеченным, что приводит к его переходу в хроническую стадию.
Причины возникновения
Чтобы не пришлось искать ответ на вопрос, чем лечить цистит у детей, нужно знать причины появления болезни и делать все для того, чтобы не допустить ее возникновения.  Перечислим наиболее распространенные причины возникновения недуга у детей:
Перечислим наиболее распространенные причины возникновения недуга у детей:
- Частое использование ребенком ароматизированных гелей для душа и пены для ванн.
- Переохлаждения. Если промочить ноги или посидеть на холодной поверхности, заболевание развивается быстро.
- Наличие травм слизистой мочевого пузыря.
- Нарушение правил гигиены малыша, длительное ношение подгузника без его смены.
- Прием лекарств, которые угнетают иммунитет малыша.
Все эти причины выступают как провокатор цистита. Главная причина — это проникновение в мочевой пузырь инфекций, которые раздражают слизистую и провоцируют необходимость часто посещать туалет.
Классификация болезни и симптомы
Классификация болезни проводится согласно нескольким критериям:
- По степени течения: острый и хронический цистит. При остром проявлении заболевания воспаляется слизистый слой, присутствует катаральное изменение стенок. Хроническая форма характеризуется морфологическими изменениями слоя мышц. Такому заболеванию присущи проявления буллезного, гранулярного, флегмонозного, гангренозного, некротического, интерстициального, инкрустирующего и полипозного характера.
- По форме: первичный и вторичный. При первом отсутствуют изменения в мочевом пузыре, а второй возникает при неполном опорожнении по причине анатомической неполноценности.
- По распространенности воспалений: очаговые и диффузные.
Предлагаем ознакомиться с основными симптомами заболевания, чтобы знать, как определить цистит у ребенка.
- Наличие частых позывов в туалет, сопровождающихся болезненным мочеиспусканием. В некоторых случаях возникает недержание мочи.
- Наличие болей внизу живота, в прямой кишке.
- Мутный цвет мочи, наличие неприятного, резкого запаха.
При наличии воспалительного процесса в почках возможно повышение температуры тела.
К какому врачу следует обратиться
Если вы заметили хотя бы один из симптомов заболевания у своего ребенка, стоит записаться на прием к педиатру. Доктор проведет осмотр, назначит анализы и, если необходимо, направит к урологу и физиотерапевту. Если недуг протекает в хронической форме, необходимо обратиться к иммунологу, инфекционисту и эндоскописту. 
Обследования и анализы
Предлагаем ознакомиться с тем, какие анализы сдают при цистите у детей на этапе выявления заболевания.
- Утренняя моча.
- Венозная кровь.
- Проба мочи в двух сосудах.
- Проверка мочи на стерильность.
- УЗИ мочевого пузыря. Мероприятие осуществляется 2 раза: до и после мочеиспускания.
- Цистоскопия.
Принципы лечения
Практикуют разные методы лечения заболевания. Рассмотрим их.
Медикаментозные препараты
Очень важно знать, что можно дать ребенку при цистите. Чаще всего острый цистит лечат уросептиками, такими как «Фурагин», «Монурал», «Фурамаг».
В определенных случаях могут назначить «Бисептол». Антибиотики принимают очень редко, но иногда, если имеется подозрение на пиелонефрит, врач может выписать такие препараты, как «Амоксиклав», «Аугментин» или цефалоспорины («Цедекс», «Цефаклор»). Уросептики и антибиотики принимают внутрь, курс длится от 3 от 7 дней и зависит от того, насколько тяжело протекает болезнь. 
Физиотерапия
Для лечения также применяются различные физиотерапевтические методики, способствующие улучшению показателей терапии. После исследования состояния больного может быть назначен электрофорез, магнитотерапия на надлобковую зону, СВЧ и прочие физиопроцедуры.
Роль питания и питьевого режима
Особое внимание при лечении стоит уделить питанию. Меню ребенка не должно содержать жирных, соленых, жареных блюд. Разрешено употребление кисломолочных продуктов, а именно: кефира, ряженки, обезжиренного йогурта, творога. Рекомендуется поить ребенка большим количеством теплой воды, благодаря которой инфекция будет быстрее вымываться из мочевого пузыря.
Народные средства
Лечение цистита у детей народными средствами может иметь эффект, но от традиционных методов борьбы отказываться не стоит.
Рекомендуется давать малышу настои трав, делать сидячие ванночки из шалфея, березовых листьев, ромашки, душицы, дубовой коры. Избавиться от болей при мочеиспускании можно благодаря: 
- сельдерею;
- корневищу любистка;
- аптечной ромашке;
- липовым соцветиям.
В борьбе с недержанием мочи помогут:
- зверобой;
- мята;
- золототысячник;
- багульник болотный.
Чтобы сократить частоту позывов, стоит принимать мелиссовый настой, валерьянку, череду, пустырник.
Что категорически нельзя делать
При подозрениях на цистит строго запрещено:
- давать ребенку чай и газировку — они раздражают стенки мочевого пузыря;
- надевать малышу синтетическое белье;
- употреблять жирное, соленое и копченое;
- носить тесную одежду.

Профилактика и полезные советы родителям
Чтобы предотвратить появление цистита, стоит придерживаться таких советов:
- контролируйте, чтобы ребенок проводил гигиенические процедуры (ежедневное принятие душа и смена нижнего белья);
- раз в 6 месяцев показывайте малыша стоматологу;
- следите за тем, чтобы у малыша не было глистов;
- укрепляйте иммунитет;
- включите в рацион свежие овощи и фрукты;
- одевайте ребенка по сезону, исключайте переохлаждение;
- не допускайте возникновения заболеваний дыхательной системы.
Ознакомившись с нашей статьей, вы узнали, как протекает цистит у детей, как осуществлять лечение в домашних условиях. Соблюдая некоторые рекомендации и советы, вы сможете уберечь своего ребенка от этого заболевания.
Лечение цистита у детей: от 0-10 лет
Цистит болезнь, которая характерна для взрослого человека, но возникает и у детей. Цистит у детей не отличается от клинических случаев у взрослых. Как лечить патологию зависит от возраста малыша.
Патогенез
Причиной цистита у ребёнка 2-7 лет является патогенная флора, которая попадает в мочевой пузырь и вызывает воспаление.
Привести к развитию острого цистита могут микроорганизмы, это простейшие, грибки, кокки, палочки.
Механизм развития болезни заключается в том, что во время жизнедеятельности, бактерии выделяют продукты обмена веществ. Они токсичны для организма, вызывают локальное воспаление.
Острый цистит у девочек встречается гораздо чаще, они предрасположены к этой болезни. Такая тенденция отмечается у ребёнка старше 3 лет. 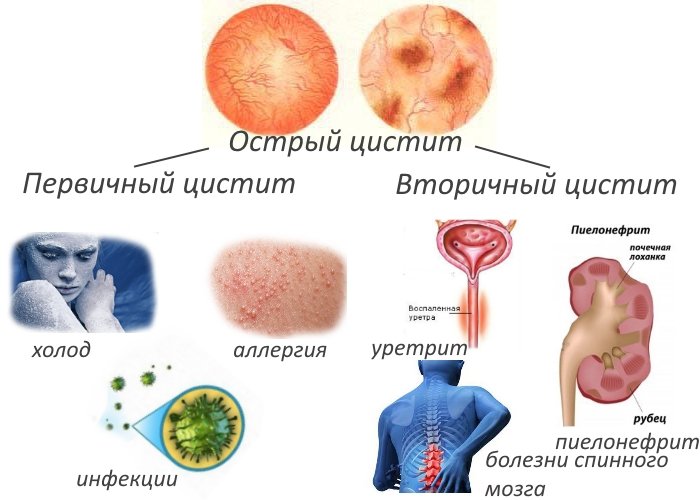
У ребёнка до 4-5 лет патология возникает при провоцирующих факторах. Присутствия возбудителя в мочевом пузыре недостаточно для того, чтобы появилась болезнь. С этим справляется иммунная система детского организма.
- Уход за малышом. Неправильное подмывание у маленьких девочек до 5 лет приводит к попаданию флоры из анального отверстия через уретру в мочевой пузырь, и как результат появится цистит. Это происходит в случаях, когда подмывают спинкой вверх. В таком положении вода сначала попадает на анальный сфинктер, а затем на половые губы и наружное отверстие уретры.
- Врождённые инфекции. Инфекционные болезни которые передаются от матери к ребёнку во время беременности или при родах. К таким возбудителям относится токсоплазма. При внутриутробном инфицировании симптомы проявляются в первые дни жизни новорождённого малыша. Но бывают случаи, когда болезнь обнаруживается к 8-10 годам.
- Родовые травмы, аномалии родовой деятельности. При патологическом течении родов или тазовом положении плода, происходят травмы матери, и ребёнка. Это становится причиной цистита, воспаления органов, которые возникают даже в старшем возрасте, к 5 годам.
- Нарушения работы иммунной системы. Снижение иммунитета приводит к тому, что воспаление мочевого пузыря будет развиваться при единичных возбудителях. По окончании грудного вскармливания отмечается спад иммунитета, который вызван перестройкой организма на новое питание, собственную выработку антител. В 4 года происходит физиологическое снижение иммунитета.
- Переохлаждения. Эта причина редко встречается, так как большинство родителей даже чрезмерно тепло одевают детей. Это становится проблемой только в подростковом возрасте.
Симптомы
Симптомы цистита проявляются в виде частых мочеиспусканий, повышения температуры тела, изменения цвета мочи.
Дети возрастом до 1 года не высказывают жалобы. Как определить в таком случае, что ребёнок заболел?
Родители замечают только беспокойство, усиление плача. Если ребёнок ходит на горшок, то можно увидеть изменения окраса мочи.
Признаки цистита старшего возраста 3 года и больше, это боль, неприятные ощущения при мочеиспускания, плохое самочувствие.
Активность снижается, ребенок вялый, малоподвижный, не играются (характерно для 5-7 лет), это проявляется синдром интоксикации. 
Если появилась болезнь до 5 лет, симптомы имеют слабовыраженный характер, так как иммунная система ещё не адаптирована к окружающей среде.
Цистит у грудничка
Клиническая картина вызывает затруднения в диагностике, особенно у грудничков, так как не может сформулировать жалобы.
Из-за этого невозможно выявить специфические симптомы, такие как жжение, рези при мочеиспускании, частые позывы.
Патологические симптомы выявляются родителями, или педиатром во время профилактического осмотра, вызова.
Родители должны следить за общим состоянием, а также за характером выделяемой мочи. К изменениям в организме малыша относят:
- Повышение температуры тела. Воспаление мочевого пузыря сопровождается повышенной температурой. Организм у детей небольшой, продукты жизнедеятельности бактерий быстро вызывают интоксикацию. Подниматься температура может до 38–38,5˚С. Этот показатель является критерием оценки вероятности осложнений.
- Изменение психомоторного состояния. Из-за того, что воспалительный процесс сопровождается болезненностью и неприятными ощущениями. Ребёнок становится неспокойным, возбуждённым, кричит без обоснованной причины. Такие изменения возникают ещё до повышения температуры. Постоянный крик и беспокойство являются поводом вызвать врача.
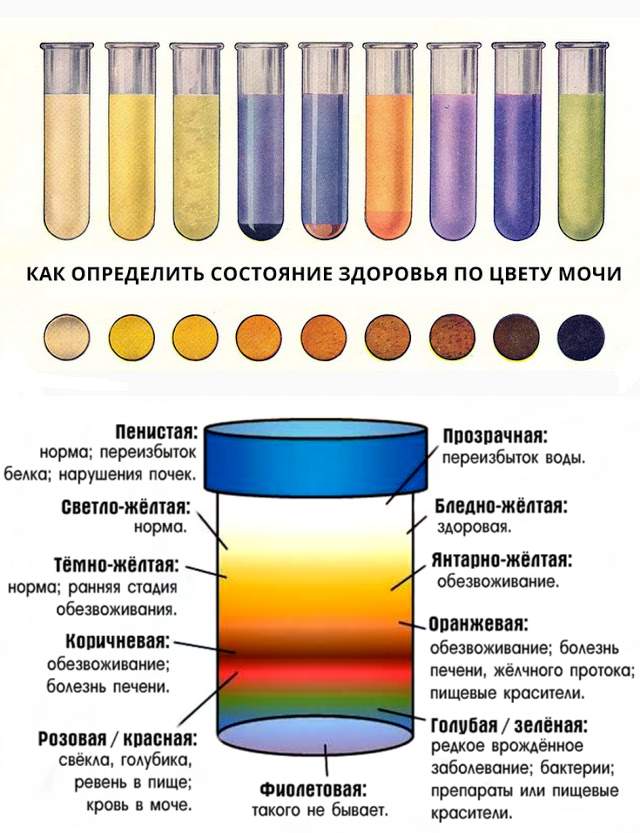
- Видоизменение цвета мочи. Имеется характерное изменение окраса мочи, приобретая красноватый оттенок — при повреждении капиллярной системы, слизистой оболочки, или становится мутной из-за того, что мёртвые бактерии и лейкоциты выводятся с током мочи. Если родители заметили такое изменение, то это сообщают врачу.
Цистит у мальчиков
Цистит у мальчиков не отличается по клиническим симптомам от течения болезни у представителей другого пола и возрастных категорий.
Выделяют такие признаки:
- Дизурические расстройства. Нарушения мочеиспускания — основной клинический признак. Пациенты выражают жалобы на частые, болезненные мочеиспускания, которые возникают среди полного здоровья. Жжение наблюдается как во время мочеиспусканий, так и в состоянии покоя. Интенсивность напрямую зависит от характера воспаления. Дети младше трёх лет не могут сформулировать жалобы, поэтому клиническая картина будет состоять из наблюдений родителей.
- Боль. Часть пациентов выражает жалобы на болевой синдром надлобковым сочленением, которые усиливаются в положении стоя, происходящий из-за воспаления. Боль умеренная, не требует применения анальгезирующих препаратов. Дети младше чем 4 года будут постоянно держать руки возле половых органов, что связано с неприятными ощущениями.
- Развитие синдрома интоксикации. Повышенная температура тела, ухудшение самочувствия собственно и считаются проявлениями этого синдрома. Выраженность зависит от реактивности иммунной системы. Чем младше мальчик, тем менее выраженными будут эти проявления.
В зависимости от характера воспалительного процесса, появляются изменения в моче. Бактериальный катаральный цистит приводит к тому, что моча приобретает мутный, зеленоватый цвет, это обусловлено наличием гноя. При этом отмечается увеличение элементов в моче в 2 и более раза.
Если же воспаление носит геморрагический характер, то моча станет красноватой. Для такого воспаления свойственно поражение капиллярной системы слизистой оболочки.
Нарушение целостности стенок сосудов приводит к тому, что кровь попадает в просвет мочевого пузыря.
Симптомы цистита у мальчиков отличаются, так как каждый организм имеет особенности строения, функционирования.
Диагностика
Чтобы определить у ребёнка 0-6 лет, проводят некоторые диагностические анализы:
- общий анализ мочи;
- бактериоскопия мочи;
- бактериологическое исследование мочи;
- общий и биохимический анализы крови;
- УЗИ мочевого пузыря, почек.
Диагностировать цистит тяжелее, так как правильный забор материалов затруднён. Ребёнку до 5 лет трудно объяснить, как правильно помочиться, чтобы получить среднюю порцию мочи. 
С бактериологическим исследованием обстоит ещё хуже, так как моча не должна контактировать ни с чем, кроме стерильной ёмкости. Иначе, результат будет ложный. У ребёнка старше 8 лет таких проблем не возникает.
При проведении ультразвукового исследования объясняют, что нужно оставаться неподвижным. Если возраст малыша 2 года или меньше, то это обследование проходит у мамы на руках.
Важность УЗИ и биохимического анализа крови очень велика. Помогают оценить состояние почек. Даже во время лечения контролируют состояние, так как мочеточники короткие, инфекция поднимается из мочевого пузыря в почечные лоханки.
Следят за количеством выделяющейся мочи за сутки. Уменьшение количества будет свидетельствовать о развитии почечной недостаточности. Норму мочи рассчитывают по следующей формуле – 600+100*(n-1), где n — х лет.
Лечение
Лечение проводится исключительно в стационаре, так как присутствует риск появления пиелонефрита. Развитие такого осложнения сопровождается почечной недостаточностью.
Выбор препаратов и дозировку для медикаментозной терапии делает врач, учитывая возраст, массу тела.
Схема лечения включает такие виды медикаментов:
- Антибиотики. Устраняют причину при бактериальных циститах. Выбирают только те группы антибиотиков, которые не обладают нефротоксичностью, а также не влияют на нервную систему.
- Противовирусные. Эти препараты — этиотропная терапия для вирусных циститов. Используют «Ацикловир», его аналоги и производные, интерфероны. Эти препараты не только уничтожают вирусы, но и стимулируют иммунную систему для самостоятельной борьбы с ними.
- Противовоспалительные. Эти лекарственные средства используются для купирования неприятных симптомов, а также нормализации температуры тела. НПВС применяется в детском возрасте для снятия температуры, так как ацетилсалициловая кислота и её производные становятся причиной развития синдрома Рейно.
- Мочегонные. Для профилактики пиелонефрита, а также скорейшего выведения возбудителей из организма, назначают минимальные дозы диуретиков. Сочетают с обильным питьем, чтобы избежать обезвоживания. Если малыш отказывается употреблять воду из бутылочки, то подобное лечение прекращается, так как жидкости в грудном молоке будет недостаточно.

Для оценки эффективности терапии нужно повторно сделать бактериологический анализ мочи. За курс лечения проводится более 5.
Важно использование живых йогуртов для защиты микрофлоры кишечника. Это обусловлено тем, что детский организм несовершенен до 10 лет.
В кишечнике малое количество бифидо, лактобактерий, так что даже небольшие дозы антибиотиков приводят к дисбактериозу.
Используют такие лекарства, как «Лактовит», «Лактобактерин», «Хилак-Форте». Имеют в составе два, три, четыре типа живых бактерий.
Если заболела девушка-подросток, то необходимы препараты для защиты флоры влагалища.
Противовоспалительные, мочегонные средства назначаются с теми же особенностями, что и антибиотики.
Противовоспалительные медикаменты прописываются исключительно в форме ректальных свечей.
Применение таблеток недопустимо, так как обладают ульцерогенным действием. К группе этих лекарственных средств относится «Диклофенак», «Кеторол».
Ребёнку любого возраста запрещено назначать «Аспирин» в качестве противовоспалительного лекарства, так как приводит к развитию синдрома Рейно.
Терапия не должна содержать аспирин у детей старше 10 лет, когда начинается половое созревание. 
Для скорейшего выздоровления соблюда постельный режим в течение нескольких дней. Чрезмерная активность продлит срок болезни.
Лечебный эффект от медикаментов при соблюдении постельного режима достигается быстрее. Это тяжело осуществить у ребёнка до 2-3 лет.
Показано давать малышу тёплое питье в большом количестве. Это создаст имитацию форсированного диуреза, что ускорит выведение токсинов из крови и возбудителя из мочевого пузыря.
Лечение у девочек до 9 лет требует регулярного ухода за наружными половыми органами. Надо подмывать часто, иногда до 7 раз в день. Это поможет предотвратить вульвовагинит.
Главная профилактика — это соблюдение гигиенических мер (это предупредит цистит у девочек), избегание переохлаждения, предупреждение появления хронических источников инфекции.
Осложнения
Воспаление мочевого пузыря у малыша до 2 лет может осложниться пиелонефритом. Причиной этому являются короткие мочеточники.
Длина в 2-4 раза меньше, чем у взрослых. Инфекция быстро проходит через них, поражая почечные лоханки. Это осложнение сопровождается развитием почечной недостаточности, накопление ацетона в моче. 
Появление такого состояния приводит к уремической коме, так как ацетон угнетает работу головного мозга. Лечение этой патологии требует неотложной госпитализации, интенсивной терапии.
Цистит серьёзная болезнь (особенно 5-8 лет), нежели у взрослых. Это обусловлено риском развития осложнений.
Если сменился окрас мочи, ухудшилось состояние, малыш беспокойный, то нужно немедленно обращаться к врачу. Не стоит предпринимать самостоятельные меры лечения.
Видео
Как распознать и вылечить у ребёнка цистит
Детский организм – не до конца сформировавшаяся система. Иммунитет ребёнка ещё довольно слаб и не всегда способен полноценно противостоять различным вредоносным микроорганизмам. Именно поэтому дети так часто переносят вирусные и бактериальные инфекции.

Проникая в организм ребёнка, бактерии могут вызывать воспаления различных органов, что приводит к болезненному состоянию, а в некоторых случаях – развитию различных осложнений, которые могут сохраняться и в зрелом возрасте. Одним из самых неприятных и распространённых заболеваний такого плана у детей является цистит.
Причины воспаления
Цистит – заболевание, связанное с воспалительными процессами в тканях мочевого пузыря. Инфекция в этом случае может быть как нисходящей (являться результатом воспалительных процессов в почках, при которых бактерии переносятся по мочеточникам в мочевой пузырь), так и восходящей (возникать при инфекциях половых органов).
Возбудителей цистита много: это могут быть уреаплазмы, бактерии протеи, стафилококки или хламидии. Но чаще всего у заболевших детей высевается кишечная палочка, которую в анализах указывают как Escherichia coli. В норме она всегда присутствует в кишечнике, но по различным причинам (как правило, при нарушении правил гигиены) она проникает в мочеиспускательный канал. Количество кишечной палочки в размере до 104 допустимо, но показатель свыше 107 прямо указывает на наличие инфекции.
Если соотношение грудных детей обоих полов, склонных к появлению цистита, приблизительно одинаково, то с возрастом предрасположенность к заболеванию встречается чаще у девочек. Это обусловлено строением половых органов: мочеиспускательный канал у мальчиков длиннее и защищён более надёжно. У девочек же он короче и расположен близко к анальному отверстию и влагалищу, что при неправильном уходе способствует свободному перемещению бактерий в мочевыводящие пути.
Ещё одной частой причиной развития цистита является переохлаждение. Простуда вызывает сильное ослабление иммунитета, в результате которого бактерии, присутствующие в организме даже в норме, начинают бесконтрольно размножаться, вызывая воспаления наружных и внутренних органов. Нередко заболевание развивается зимой, когда дети слишком долго гуляют в промокшей от снега одежде и обуви: проявление симптомов цистита у ребёнка 4 лет чаще всего связано именно с этим.
И, наконец, цистит может возникать из-за постоянного наличия в организме какой-либо инфекции (тонзиллита, кариеса), которые снижают иммунитет или даже наследственной предрасположенности к заболеванию.
Симптомы
Проявления заболевания довольно специфичны. Так, симптомы цистита у детей грудного возраста проявляются следующим образом:
- ребёнок плачет, плохо спит, беспокоится;
- температура может повыситься до 39 градусов;
- плач резкий, перемежающийся паузами, при которых ребёнок тужится и поджимает ножки;
- моча становится тёмной, концентрированной, мутной.
Понять, что у ребёнка цистит, в таком возрасте достаточно сложно, и родители догадываются об этом не сразу. Необходимо прекратить ношение ребёнком подгузника и контролировать мочеиспускание: если грудничок мочится небольшими порциями и каждый раз перед этим плачет, инфекция мочевого пузыря, скорее всего, присутствует.

Симптомы цистита у ребёнка в 2–3 года более очевидны, к тому же он уже может пожаловаться на своё состояние и указать, где болит. Проявления инфекции мочевого пузыря в раннем детском возрасте следующие:
- повышение температуры тела (иногда значительное);
- частое посещение туалета (до 2–3 раз в час, причём ребёнок проводит там всё больше времени: после мочеиспускания желание помочиться при цистите не исчезает);
- жалобы на боли внизу живота;
- мутная моча розового оттенка;
- проявления недержания мочи (при цистите оболочки мочевого пузыря раздражены и вызывают непроизвольный спазм, в результате чего моча может выходить внезапно).
Особенную опасность представляет скрытая форма инфекции, когда ребёнка нерегулярно беспокоят лишь некоторые симптомы. При дальнейшем развитии восходящий цистит может перейти в воспаление почек, а нисходящий цистит – способствовать его усугублению, что может привести к тяжёлым нарушениям работы почек. Поэтому любые симптомы цистита у ребёнка требуют особого внимания и немедленного принятия мер.
Диагностика и лечение
Цистит у детей обычно диагностируют в острой форме, когда все симптомы ярко выражены и вызывают наибольшую тревогу. При правильной диагностике и корректном своевременном лечении острый цистит бесследно проходит в течение 7–10 дней . Однако если при появлении симптомов лечение начато не вовремя или схема лечения подобрана неверно, цистит переходит в хроническую вялотекущую форму с эпизодическим проявлением и неявно выраженными симптомами. Эта форма хуже поддаётся лечению и особенно опасна тем, что вызвавшие её бактерии начинают развивать в организме сложные воспалительные процессы. Поэтому лечение необходимо начать уже при первых признаках заболевания.
Чтобы понять, чем лечить цистит у ребёнка, необходимо точно установить, чем он вызван. Для этого используют следующие методы диагностики:
- Анализ мочи общий и по Нечипоренко.
- Исследование мочи бактериологическое и методом ПЦР.
- У девочек – анализ мазка на микрофлору влагалища.
- УЗИ органов малого таза и мочевого пузыря.
- Внутреннее исследование стенок влагалища (цистоскопия).
На основании результатов всех исследований можно определить возбудителя заболевания и оценить состояние стенок мочевого пузыря, почек, мочеиспускательного канала. Это позволяет назначить правильное лечение
Лечение цистита у ребёнка 5 лет и лечение цистита у грудничка, разумеется, будет несколько отличаться. Но основные методы будут общие: постельный режим, тепло и покой, приём щадящих антибиотиков, восстанавливающих препаратов растительного происхождения (Канефрон), обильное питье. Детям постарше могут быть назначены спазмолитические средства для снятия болевых симптомов (Папаверин).

Эффективной может оказаться и помощь народных средств. Так, для снятия спазма мочевого пузыря и болей в животе рекомендуется положить между ног бутылку с горячей водой (только под контролем взрослого) или грелку. Для снижения кислотности мочи и уменьшения жжения можно попробовать каждые 2 часа выпивать по стакану тёплой воды с половиной чайной ложки соды. Однако самыми проверенными и эффективными средствами для лечения цистита до сих пор считаются черничный сок и клюквенный морс: если у ребёнка нет аллергии, рекомендуется пить их как можно чаще.
Рекомендации родителям
При лечении цистита одного приёма лекарств недостаточно. Для быстрого выздоровления необходимо соблюдать следующие рекомендации:
- Сократить ношение одноразовых подгузников до минимума – создающаяся в них тёплая влажная среда способствует активному размножению бактерий.
- Как можно больше внимания уделить гигиене – подмывать ребёнка дважды в день чистой водой без мыла и менять нижнее белье.
- Позволить ребёнку мочиться так часто, как ему этого хочется: это способствует вымыванию бактерий.
- Для уменьшения воспаления следует принимать сидячие ванночки с отваром ромашки, календулы или шалфея, главное, следить, чтобы вода была не слишком горячей.
- Исключить из рациона ребёнка всю острую, копчёную, маринованную и солёную пищу. С фруктами также надо быть осторожнее: их избыток приводит к образованию в почках оксалатов – солей, которые могут вызвать дополнительное раздражение. Основу питания на период болезни должны составлять каши, молочные продукты и мясо.
Профилактика цистита
Недостаточно знать, как лечить цистит у детей: необходимо позаботиться о том, чтобы заболевание не повторялось. Основными профилактическими мерами для предупреждения цистита являются тщательное соблюдение гигиены и защита от переохлаждения. Ребёнка необходимо регулярно подмывать (девочек – строго спереди назад), ежедневно менять нижнее белье. От одноразовых подгузников можно не отказываться, но каждые 3 часа их обязательно нужно менять.
Одевать ребёнка на прогулку следует строго по погоде и позаботиться о том, чтобы он не находился в промокшей одежде и обуви на холоде. Особенно важно следить, чтобы ребёнок не лежал в снегу и не сидел на холодной поверхности – это способствует переохлаждению и запуску воспалительных процессов.
Важно также своевременно выявлять все очаги хронических инфекций. К примеру, вылеченные зубы или устранение проблем с миндалинами значительно снизят риск бактериальной инфекции.
При перенесённом цистите рекомендуется тщательно следить за самочувствием ребёнка и сдавать общий анализ мочи хотя бы раз в три месяца, чтобы избежать рецидивов заболевания. Только благодаря заботе и правильному уходу болезнь не вернётся снова.
Источники:
http://agu.life/bok/822-cistit-u-rebenka-kak-opredelit-chto-delat-i-kak-lechit.html
http://cistitstop.ru/vse-o-cistite/cistit-u-detey.html
http://mama66.ru/child/1131