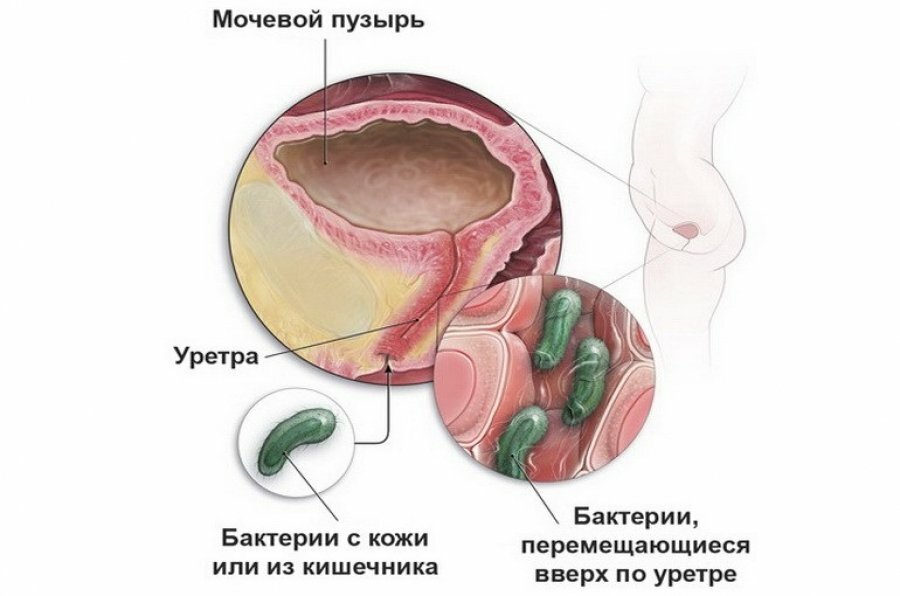
Камни в желчном пузыре цистит
Камни в желчном пузыре цистит
Можно ли определить состав и вид камня в почках
Сложный и многоступенчатый процесс почечного камнеобразования, обусловленный разными причинами, приводит к формированию конкремента в почке. Существуют различные виды камней в почках, которые отличаются по химическому составу, структуре и локализации.
Классификация
Чаще всего встречаются смешанные виды почечных камней. Но даже в этом случае какой-либо минерал преобладает в структуре конкремента. По химическому составу выделяют следующие типы камней:

Многие годы безуспешно боретесь с ЦИСТИТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить цистит принимая каждый день.
 оксалатные (соли щавелевой кислоты);
оксалатные (соли щавелевой кислоты);- уратные (соли мочевой кислоты);
- фосфатные (соли фосфорной кислоты);
- карбонатные (соли угольной кислоты);
- белковые (смесь из нескольких аминокислот);
- цистиновые (соединение аминокислоты цистина);
- холестериновые.
Это наиболее часто встречающиеся разновидности конкрементов в почках. Однако встречаются и редкие типы камней:
- ксантиновые (ксантин – урат аммония);
- струвитные (смесь кальциевых и магниевых солей аммония).
Ксантины в моче появляются при генетических дефектах ферментного обмена, что случается очень редко. Струвиты возникают на фоне инфекции при активном участии в камнеобразовании бактерий, вырабатывающих специальный фермент.
В зависимости от размера конкрементов возможны следующие виды:
- микролиты при величине до 10 мм;
- макролиты с размером более 1 см;
- коралловидный камень более 15 см.
Величина играет существенную роль при выборе лечения. Микролиты в почках можно попытаться вывести в домашних условиях, при выявлении макролитов лучше не использовать методы народной медицины. Кроме размера, надо учитывать остальные факторы. В зависимости от вида камней в почках определяют дальнейшую тактику лечения.
Причины образование
Врожденными или приобретенными проблемами метаболизма, провоцирующими нарушение минерального обмена, бывают следующие состояния:
- болезни пуринового обмена, при которых возникает накопление в моче уратов (уратурия);
- эндокринные болезни, способствующие нарушению обмена кальция, магния, фосфора и выведению их через почки кальциевых солей (оксалурия, фосфатурия);
- нарушения углеводного и белкового обмена с повышенным выделением в мочу аминокислот (аминоацидурия, цистинурия);
- патология липидного обмена с повышением холестерина в крови и моче.
Значимую роль при мочекаменной болезни играет инфекция и сопутствующее хроническое воспаление. Бактерии могут стать каркасом или основой для будущего конкремента. Или инфекция может играть главную роль в формировании камня характерного химического состава.
Диагностика
Желательно на этапе обследования определить тип камней. Сделать это в домашних условиях нереально, а при помощи современных лабораторных и инструментальных методов исследований вполне возможно.
Врач по общему анализу мочи может много сказать о работе мочевыделительной системы. Большое значение имеет щелочная или кислая реакция выводимой из организма жидкости (при подкислении возникает риск оксалатных и уратных камней, при подщелачивании – кальцинатов, фосфатных и струвитных конкрементов).
Для лечения цистита наши читатели успешно используют CystoBlock. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Важно оценить выведение через мочевые пути белка, лейкоцитов, эритроцитов и бактерий. Определение этих элементов указывает на воспалительные изменения, которые обычно сопровождают почечнокаменную болезнь. Обязательно нужно оценить химический состав мочевого осадка. Минералы и их соли четко укажут на возможную структуру камня.
 При рентгеновском исследовании, врач сможет предположительно определить состав конкремента. Хорошо видимую тень на рентгеновском снимке дают все камни, содержащие кальциевые соли (кальцинаты, оксалаты, фосфаты, струвиты). Рентгенонегативные конкременты (белковые, уратные, ксантиновые, цистиновые) на снимках не видны. Для их выявления применяются специальные рентгеноконтрастные методики.
При рентгеновском исследовании, врач сможет предположительно определить состав конкремента. Хорошо видимую тень на рентгеновском снимке дают все камни, содержащие кальциевые соли (кальцинаты, оксалаты, фосфаты, струвиты). Рентгенонегативные конкременты (белковые, уратные, ксантиновые, цистиновые) на снимках не видны. Для их выявления применяются специальные рентгеноконтрастные методики.
С помощью ультразвукового сканирования можно быстро и безопасно обнаружить невидимые рентгеном конкременты, оценить размер почечного образования. Однако УЗИ не поможет определить состав камней.
Предполагая химический состав, структуру и размер конкрементов, врач назначит эффективные методы консервативной терапии или предложит хирургическое лечение. В последующем коррекция обменных нарушений и соблюдение диеты позволит предотвратить повторное образование почечных камней.
Женский холецистит (воспаление желчного пузыря)
Женский холецистит (воспаление желчного пузыря), диета и лечение
Желчный холецистит
Желчь, которая вырабатывается желчным пузырем, не должна застаиваться в его протоках. Если этот процесс происходит из-за образования камней в данном органе, то это приведет к развитию холецистита — воспалительного заболевания, в результате нарушиться функция пищеварения.
 воспаление желчного пузыря, холецистит
воспаление желчного пузыря, холецистит
Типичная ли это женская проблема (холецистит) и что может спровоцировать болезнь?
Отчасти это правда: холецистит (воспаление желчного пузыря), встречается у каждой четвертой женщины и у каждого шестого мужчины. Дело в том, что появление песка и камней провоцирует, например, беременность, а также прием гормональных препаратов.
Но независимо от пола с возрастом вероятность заболеть холециститом повышается у всех. В группе риска находятся те, кто страдают ожирением, сахарным диабетом или меняют свой вес резкими скачками.
Если желчный пузырь уже беспокоил или человек входил в группу риска, необходимо обратить внимание на свой рацион. Постараться ограничить употребление в пищу жареного, копченого, соленого, сладкого, поскольку нездоровый рацион — одна из причин развития болезни.
Прием лекарств, которые выводятся вместе с желчью, также может способствовать развитию холецистита.
Как не перепутать холецистит с гастритом и могут ли диеты привести к образованию камней?
Часто симптоматика этих заболеваний схожа. Холецистит — мастер маскировки под болезни органов пищеварения. Поэтому самостоятельно определить свой диагноз очень сложно и лучше обратиться к врачу. Но все же есть подсказка для самодиагностики — это связь болезненных симптомов с приемом жирной и жареной пищи. Если вдруг, почувствовали тяжесть под ребрами, горечь во рту и приступы тошноты после таких блюд – это холецистит. Желудок же реагирует на кислую и острую пищу.
Когда диагностировали холецистит (воспаление желчного пузыря), это вовсе не означает наличие камней.
Есть масса других факторов, которые способствуют воспалению желчного пузыря. Например, размножение вредных бактерий или сбои в работе желчевыводящих путей. Когда они сокращаются слишком быстро или, наоборот, медленно, это приводит к застаиванию желчи, а со временем — к образованию камней.
Могут ли диеты привести к образованию камней? На этот вопрос можно ответить положительно, если иметь в виду большие перерывы между приемами пищи (голодание). Когда пищеварительный тракт долго не работает, желчь застаивается — а это благодатная почва для образования песка и камней.
Если питаться часто, но малыми порциями, желчный пузырь будет сокращаться и избавляться от желчи.
Поможет ли грелка при коликах и когда лучше удалить желчный пузырь?
Популярно мнение, что снять внезапный приступ боли в желчном пузыре можно с помощью грелки. Ни в коем случае нельзя этого делать — так можно спровоцировать воспалительный процесс! А прикладывание льда заставит сокращаться протоки, и боль станет еще сильнее.
Сильная боль может сигнализировать о движении камней по протокам, в таком случае нельзя принимать спазмолитики. Если ослабить лекарством сокращение, то камень может застрять, а это чревато осложнениями. Все что нужно сделать при боли в правом боку — вызвать врача, лечь в постель и ничего не есть.
 холецистит, желчный пузырь
холецистит, желчный пузырь
Лишних органов в теле человека нет. Но если желчный пузырь не может нормально функционировать из-за песка и камней, его наполняющих, а человек рискует жизнью, лучше проблемный орган удалить. Важно пройти полное обследование, выбрать опытного хирурга и сделать щадящую операцию с помощью лапароскопа. Реабилитация занимает 2-3 дня.
Если затянуть с решением этой проблемы, возможно, придется ложиться на экстренную операцию. Полостная операция оставит шов на память, а реабилитация будет длительной.
После удаления желчного пузыря пациенту рекомендуется соблюдать специальную диету: отварные, паровые, нежирные блюда. Нужно не забывать про принципы дробного питания, оно поспособствует оздоровлению организма в целом.
Важно не допускать обострений при холецистите (воспаление желчного пузыря), а для этого все время нужно следить за своим рационом питания.
Чем опасен холецистит
Острый холецистит — это воспалительное заболевание, которое поражает желчный пузырь. Патологию разделяют на катаральную и деструктивную форму. Согласно стадии заболевания, деструктивный холецистит бывает флегмозным, флегмозно-язвенным, гангренозным и перфоративным.

Совет уролога: «Прежде всего, я хотел бы сказать, что нельзя без назначения врача использовать сильные медицинские средства. Очень хорошо для профилактики заболеваний помогает. Читать далее »
Воспаление желчного пузыря вызывает нарушение циркуляции желчи из-за сужения желчного протока, а также часто сочетается с наличием камней в желчном пузыре. В таком случае диагностируют калькулезный холецистит. Рассмотрим симптомы и лечение холецистита медикаментами.
Причины
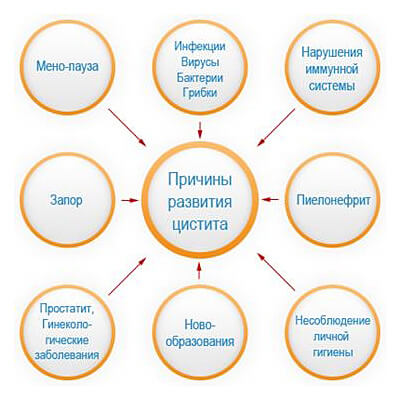
Главными причинам развития воспаления желчного пузыря являются такие факторы, как инфицирование органа и застой желчи. Провокатором воспаления чаще всего бывают условно-патогенные бактерии, например, кишечная палочка, стрептококки. Также возбудителями могут быть простейшие, вирусы и паразиты, но такое встречается достаточно редко.
Застой желчи происходит по следующим причинам:
- Формирование камней в желчном пузыре. Более 85% случаев холецистита связаны именно с наличием конкрементов. Камни приводят к закупорке желчного протока и застою желчи, вследствие чего развивается воспаление.
- Врожденные аномалии развития органа.
- Нарушение моторики желчноого пузыря, то есть дискинезия.
- Новообразования органа.
- Нарушение клапанной системы.
Также врачи выделяют ряд негативных факторов, которые увеличивают вероятность развития холецистита:
- гормональные изменения при климаксе и беременности;
- заброс ферментов из поджелудочной железы;
- неправильное питание;
- алкогольная зависимость;
- курение;
- пассивный образ жизни;
- наследственная предрасположенность.
Симптомы холецистита
Симптоматика холецистита может различаться, в зависимости от формы заболевания. Так, различают острый и хронический холецистит, а также калькулезный и некалькулезный (бескаменный). Также холецистит может быть рецидивирующим, с монотонным течением, и с перемежающимся течением.

Для острого холецистита характерно появление тянущих болей справа под ребрами, симптом проявляется после переедания или после употребления спиртного. Пациента беспокоит чувство горечи во рту, желтушность кожных покровов и зуд. Острый холецистит обычно не вызывает осложнений и успешно излечивается, но встречается редко.
Чаще всего врачи диагностируют хроническую форму патологии. Для заболевания характерно регулярное появление рецидивов. Во время обострения пациента беспокоит боль с правой стороны, которая отдает в лопатку, ключицу. Как правило, боль появляется при плохом питании, на фоне стрессовых ситуаций. Также пациента может беспокоить слабость, тошнота, головокружения, повышение температуры тела, тахикардия.
Для рецидивирующей формы холецистита характерны попеременные обострения и ремиссии. В период ремиссии пациента может вообще ничего не беспокоить. Но стоить выпить алкоголь, поесть жирной пищи, боли возникают вновь.
При монотонном течении ремиссии отсутствуют. Пациента постоянно беспокоят ноющие боли, тошнота после еды, кишечные расстройства, общее ухудшение состояние и снижение работоспособности.
Перемежающее течение сопровождается постоянной слабой симптоматикой холецистита, при этом регулярно происходят обострения, во время которых боль усиливается. Выраженность симптоматики может быть всегда различной.
Лечение холецистита
Лечение холецистита может быть консервативным и хирургическим. Операцию обычно назначают при наличии крупных камней в желчном пузыре. Если конкременты отсутствуют, либо имеют небольшие размеры, то возможно медикаментозное лечение.
Уролог: если хотите избавиться от цистита, чтобы он больше не вернулся, нужно всего лишь растворить Читать далее »
Важное условие терапии: любой медикамент должен подбирать врач, контролируя при этом состояние пациента. Самолечение при холецистите может быть очень опасно для жизни и здоровья пациента.
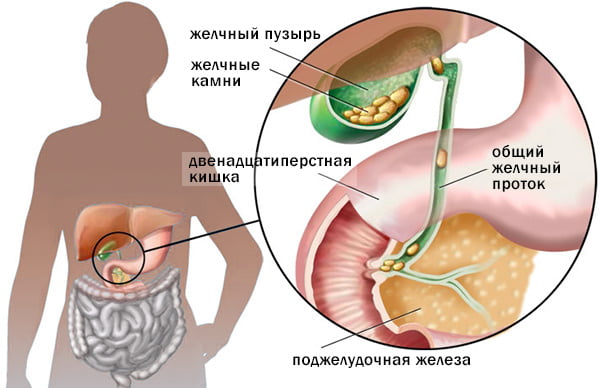
Если холецистит имеет инфекционную природу, обязательно назначаются антибиотики. Препараты подбирают в зависимости от того, какой микроорганизм стал причиной воспаления. Как правило, это антибиотики широкого спектра действия, например:
- Эритромицин;
- Гентамицин;
- Цефазолин;
- Ампициллин и др.
Важно отметить, что холецистит часто сопровождается панкреатитом, то есть воспалением поджелудочной железы. В обоих случаях не обойтись без антибиотиков, так как инфекцию необходимо устранить. Курс лечения подбирают индивидуально, обычно он составляет не более 7-10 дней.
Так как холецистит сопровождается задержкой желчи, показаны желчегонные препараты для нормализации ее оттока. Они бывают синтетические, растительные и животного происхождения. Рекомендуется выбирать растительные препараты, так как они действуют мягче. К желчегонным средствам относят следующие препараты:
Для снятия боли при холецистите назначают таблетки с обезболивающим эффектом, например:
- Спазмолитики — Но-шпа и Дротаверин, Папаверин;
- Атропин.
- Нестероидные воспалительные средства — Кеторолак, Ибупрофен, Диклофенак, Напроксен и тд.
Наркотические анальгетики при холецистите не назначают.
ЧТО ГОВОРЯТ ВРАЧИ?
 Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
«Занимаюсь лечением заболеваний мочеполовой системы много лет. По статистике Минздрава цистит в 60% случаев переходит в хроническую форму.
Основная ошибка — затягивание! Чем раньше начать лечение цистита, тем лучше. Есть средство, которое рекомендуется для самостоятельного лечения и профилактики цистита дома, так как многие больные не обращаются за помощью из-за нехватки времени или стыда. Это – Уреферон. Он наиболее универсален. В нем нет синтетических компонентов, действие у него мягкое, но ощутимое уже после первого дня приема. Он снимает воспаления, укрепляет стенки мочевого пузыря, его слизистую, восстанавливает общий иммунитет. Он подходит и женщинам, и мужчинам. Для мужчин будет еще и приятный бонус – усиление потенции. »
Еще одной группой препаратов, применяемой при холецистите и панкреатите, являются ферменты. Такие медикаменты помогают улучшить пищеварение. Примеры препаратов:
Хирургическое лечение
Хронический калькулезный холецистит лечить медикаментами нецелесообразно, рекомендуется операция по удалению органа. Как альтернатива, существует метод дробления конкрементов ультразвуком и медикаментами. Но такое лечение малоэффективно, потому что камни формируются снова.
В настоящее время единственным способом навсегда избавиться от воспаления органа и осложнений холецистита является проведение операции по удалению желчного пузыря. Лечение проводится методом лапароскопии, процедура малотравматичная и не требует долгой реабилитации.
Важно отметить, что после удаления желчного пузыря отток желчи не нарушается, но из-за того, что желчь не может больше скапливаться, нарушается активация ферментов поджелудочной железы. Вследствие чего пациента беспокоят проблемы со стулом.
Также удаление желчного пузыря не гарантирует, что камни в желчном протоке больше не образуются. Желчь формируется в печени, и если пациент продолжает мучить орган неправильным питанием, употреблением алкоголя, то снова образуется камень и потребуется повторная операция по его извлечению.
Диета
Любая форма холецистита требует соблюдение диеты, как во время терапии, так и после нее. Особенно это относится к пациентам, которое прошли через операцию по удалению желчного пузыря, так как нагрузка на ЖКТ и печень повышается. Плохое питание может привести к развитию патологий других органов.

При холецистите разрешено употреблять следующие продукты:
- нежирные сорта мяса и рыбы;
- не больше 1 куриного желтка в день;
- овощи, фрукты и зелень;
- макароны и крупы, злаки;
- нежирные молочные продукты;
- черствый зерновой хлеб;
- не рафинированное растительное масло;
- ягодные морсы, компоты, кисели, отвар шиповника.
Запрещено употреблять в пищу:
- продукты с повышенным количеством кислоты: кислые фрукты, кислые молочные продукты;
- жирное мясо, сало, печень и почки;
- бобовые, кукуруза;
- грибы;
- консервы;
- копченое, соленое, острое;
- уксус, специи, хрен и горчица, чеснок;
- сдобная выпечка;
- шоколад, сладости;
- газировка, алкоголь, крепкий кофе.
Питаться при холецистите необходимо соблюдая следующие правила:
- Питаться нужно дробно, 3 приема пищи основных и 2 перекуса.
- Объем потребляемой еды и жидкости в день не должен превышать 3,5 кг.
- Готовить нужно на пару, варить, тушить и запекать. Запрещено жарить пищу на растительном или животном жире.
- Растительное масло можно употреблять только в салатах, нельзя подвергать его нагреву.
- Готовить нужно только из свежих и натуральных продуктов, без консервантов, красителей. Полуфабрикаты для питания не подходят.
- При приеме пищи нужно контролировать ее температуру. Еда не должна быть слишком горячей или холодной. Нельзя запивать теплую еду холодными напитками и наоборот.
Очень важно по поводу диеты при холецистите проконсультироваться со своим врачом. Возможно специалист даст более точные рекомендации, если пациенту это необходимо.
Лечение холецистита народными средствами
При лечении холецистита можно применять рецепты народной медицины, но только после консультации с врачом. Также рекомендуется проконсультироваться с гастроэнтерологом по поводу выбранного средства.
Чтобы предупредить рецидивы боли при хроническом холецистите, рекомендуют дважды в день выпивать по 150 мл свежевыжатого свекольного сока. Полезный напиток поможет предупредить развитие приступа.
Вместо крепкого кофе, который очень вреден при воспалении желчного пузыря, лучше готовить полезный напиток из цикория. Он благотворно сказывается на работе желчного пузыря.
Хотя специи при холецистите противопоказаны, разрешена куркума, так как она обладает желчегонным эффектом. Куркуму можно добавлять в пищу, а также готовить лечебное средство:
- Нужно купить корень растение и измельчить в порошок.
- Полученную приправу смешать с медом.
- Из смеси нужно сформировать шарики и хранить в холодильнике.
Мед с куркумой принимать по столовой ложке трижды в день.
Чтобы снять воспаление и улучшить работу органов ЖКТ, рекомендуется принимать отвар из зверобоя бессмертника. Берут 20 граммов зверобоя и 30 граммов цветков бессмертника, смешивают и измельчают. 4 ложки сбора нужно залить литром воды и настаивать 12 часов, затем прокипятить 5 минут, остудить и процедить. Принимают средство 3 раза в день по 100 мл, через час после приема пищи.
Также при холецистите полезные такие средства:
- Рябиновый сок, пьют по 100 мл трижды в день до еды.
- Отвар ромашки аптечной. Можно пить внутрь перед сном — снимает боль и успокаивает, а также применяется в качестве клизмы.
- Отвар из расторопши. Ложку травы залить 200 мл кипятка и дать настояться. Выпить отвар, разделив на 3 приема.
- Теплый капустный сок. Пьют 2-3 раза в день по 100 мл.
- Отвар из овса с медом. На 1 литр воды берут 200 граммов крупы.
- При хроническом холецистите полезен сок черной редьки. Пить его нужно по 1 столовой ложке перед приемом пищи.
Часто врачи рекомендуют употреблять желчегонные травы, например, календулу, настой укропа, можжевельника.
Осложнения холецистита
Холецистит успешно лечится, если пациент обратится к врачу вовремя и ответственно отнесется к рекомендациям, которые дал специалист. Очень важно не только пройти курс медикаментозной терапии, но и изменить свой образ жизни, то есть соблюдать диету, двигаться достаточное количество времени.
Как к правило, к развитию осложнений холецистита приводит несвоевременное обращение к врачу или проведение неадекватной терапии.
- эмпиема желчного пузыря;
- абсцесс;
- перфорация органа;
- гнойный перитонит;
- гангрена желчного пузыря;
- острый панкреатит;
- свищи в желчном пузыре;
- воспаление желчных протоков.
Все эти осложнения очень опасны и требуют хирургического вмешательства. Если не обратиться к врачу вовремя, возможен летальный исход.
Профилактика
Чтобы предотвратить холецистит, необходимо соблюдать следующие меры профилактики:
- Нужно сбалансировано и правильно питаться. Рекомендуется свести к минимуму употребление вредной жирной, острой, соленой, сильно сладкой еды. Нельзя сидеть на строгих диетах.
- Очень важно вести активный образ жизни, заниматься спортом, ежедневно гулять.
- При травмах желчного пузыря нужно регулярно наблюдаться у гастроэнтеролога.
Чтобы предупредить рецидивы холецистита, врач может назначить препараты для профилактики заболевания, например:
- Гепабене;
- Хофитол;
- Карсил;
- Эссенцеале форте;
- Гептрал и др.
Такие средства помогают поддержать печень и предупредить сгущение желчи и образование камней в желчному пузыре. Но принимать их можно только по назначению врача.
Заключение
Холецистит — это серьезное воспалительное заболевание, которое требует своевременного обращения к врачу и адекватного лечения. Чтобы не допустить развития патологии, нужно стараться вести здоровый образ жизни и не злоупотреблять вредными привычками. Правильное отношение к своему организму поможет предупредить многие серьезные заболевания.
Источники:
http://cistit-hronicheskij.ru/tsistit/kamni-v-zhelchnom-puzyre-tsistit/
http://old-lekar.com/zhenskij-xolecistit-vospalenie-zhelchnogo-puzyrya/
http://cistits.ru/oslozhneniya-cistita/holetsistit.html