Чем лечить уретрит и цистит у ребенка
Какими препаратами лечат уретрит у детей
Уретрит — болезнь при которой происходит развитие воспалительного процесса в области уретры. Возникает чаще у девочек при попадании в данную область микроорганизмов. Болезнь начинается остро и требует лечения, так как существует риск перехода в хроническую форму.
Клиническая картина
Уретрит у детей начинается с острой боли при мочеиспускании. Дети жалуются на резь, жжение и частые позывы в туалет.
Признаком уретрита выступает болевой синдром в области мочеиспускательного канала. Боль формируется остро, усиливается при посещении туалета.
Уретрит у ребенка сопровождается появлением болевых ощущений в нижней части живота. По характеру такая боль тянущая, с периодическими обострениями.
При выраженном воспалительном процессе болевой синдром формируется в области поясницы. Усиливается только на момент мочеиспускания.
При тяжелом течении на фоне выраженной боли у ребенка затрудняется нормальное мочеиспускание.
Мочевой пузырь по этой причине может не в полной мере опорожняться, что приводит к накоплению остатков мочи, а это благоприятный фактор для развития цистита.
Дополнительно признаки уретрита следующие:
- зуд и жжение в области мочеиспускательного канала;
- наличие выделений в виде белей или крови в моче;
- повышение температуры, слабость.
Ребенок выглядит апатично, отказывается ходить в туалет. Развитие острого уретрита у девочек сопровождается риском развития острого цистита, поэтому лечение проводится своевременно, при появлении первых симптомов болезни.
Симптомы хронического течения
При развитии хронического уретрита у детей симптомы носят менее интенсивный характер. Болевые ощущения становятся менее выраженными или исчезают. Нарушения мочеиспускания проходят, или остаются в виде частых позывов в туалет в ночное время.
Уретрит в хронической стадии проявляется следующими симптомами:
- периодические дискомфортные ощущения при мочеиспускании;
- появление болей при переохлаждении;
- чувство неполного опорожнения мочевого пузыря.
На фоне постоянного обострения хронического уретрита возникает склерозирование слизистой в области органа.
Это приводит к уменьшению просвета и затруднению выведения мочи из мочевого пузыря. Возникает такое состояние только при длительном хроническом процессе, который постоянно сопровождается обострениями.
При соблюдении рекомендации врача по лечению и образу жизни, после терапии риск формирования рецидива снижается в разы.
Лечебные мероприятия
Лечение уретрита у детей проводится с помощью медикаментозной терапии. Используют следующие виды лечения:
- этиотропное, направленное на устранение причины развития уретрита;
- симптоматическое, направленное на снижение выраженности симптомов.
В тяжелых случаях, при текущем хроническом процессе прибегают к хирургическому лечению. Проводится иссечение склерозированной ткани для восстановления прохождения мочи по каналу. При неоперабельных ситуациях ставят постоянный дренаж в области мочевого пузыря.
Антибактериальная терапия
Перед применением антибактериальных препаратов лечащий врач проводит необходимые обследования пациента.
Обращают внимание на внешнее состояние области уретры, проводят лабораторные и инструментальные методы исследования. На основании этого врач определяет необходимость использования антибиотика.
Для антибактериальной терапии патологии у ребёнка используют следующие группы препаратов:
- Цефалоспорины 3 поколения. Обладают выраженной антимикробной активностью, уменьшают интенсивность воспалительного процесса. Длительность использования препаратов составляет 7 дней.
- Пенициллины. Используют защищенные пенициллины, которые не разрушаются под действием ферментов микробов. С осторожностью используют при отягощенном аллергологическом анамнезе.
- Фторхинолоны. Применяют при терапии уретрита после проведения бактериологического исследования мазка из уретры.
Для лечения уретрита используют и ряд других антибактериальных препаратов, с выраженной бактерицидной активностью. Целесообразность назначения антибиотика определяется тяжестью, давностью болезни и выраженностью клинической картины.

Симптоматическое лечение
При выраженном болевом синдроме до посещения врача рекомендуется использовать противовоспалительные препараты. К ним относят следующее лекарственные вещества:
- НПВС. Применяют «Ибупрофен», «Найз» или «Нурофен». Для детей отдельно выпускается «Нурофен детский», где меньше концентрация НПВС. Применяют такие препараты за 30 минут до еды в течение 7 дней. Если в течение одной недели использования НПВС не наступает улучшения, обращаются к врачу.
- При повышении температуры и появлении слабости у малышей используют «Парацетамол». Такой препарат также относится к группе НПВС, поэтому оказывает жаропонижающее и противовоспалительное действие.
Используют средства для симптоматической терапии, только до момента обращения к врачу.
Противовоспалительные лекарственные соединения будут уменьшать выраженность болевого синдрома и способствовать улучшению состояния.
Если на фоне такого мнимого благополучия в состоянии ребенка не обратиться к врачу — острый процесс перейдет в хронический. Необходимо прибегать к помощи врача и проводить этиотропную терапию.

Терапия хронической формы
Развитие хронической формы уретрита требует лечения. Цель терапии в этот период заключается в достижении стойкой ремиссии, при которой обострение не будет происходить.
Благодаря этому снижается риск формирования склероза ткани в области уретры с вытекающими последствиями.
Терапия складывается из нескольких этапов:
- формирование у детей и родителей понимания правильного образа жизни;
- периодическое прохождение физиотерапевтических процедур;
- санаторно-курортное лечение.
Правильный образ жизни необходим для поддержания иммунитета на нормальном уровне. Это складывается из полноценного питания с витаминами и минералами, и постоянной физической активности детей.
Так как любая патология мочевой системы косвенно говорит о проблеме с иммунитетом, такой аспект в терапии хронической патологии выступает на первый план.
Процедуры физиотерапии применяют для улучшения иммунитета, усиления кровоснабжения в необходимой области, повышения гемостаза и метаболических процессов.
Используют дэнас-терапию, магнитотерапию. При необходимости прибегают к электрофорезу с использованием лекарственных препаратов. Процедуры проводят курсами, по несколько раз в год.
Санаторно-курортное лечение проводится только при достижении стойкой ремиссии. Применяют такие методы лечения, как климатотерапия, бальнеотерапия.
Лечение патологии у детей связано с особенностями организма, функционированием и предрасположенностью к ряду болезней.
Поэтому при развитии патологии родителям необходимо вовремя заметить проблему и обратиться к педиатру.
Видео
Детский уретрит, его особенности и способы лечения
Никто не любит болеть. Особенно досадно, когда хворают дети. Малыши, в силу возраста, не всегда вовремя сообщают о начальных симптомах. Зачастую родителям приходится иметь дело с давно прогрессирующей инфекцией, а это удлиняет и усложняет процесс лечения. Уретрит у детей – коварный недуг, малейшее переохлаждение, проблемы с пищеварением, ослабление иммунитета способны спровоцировать обострение заболевания.
Характеристика уретрита, развивающегося у детей
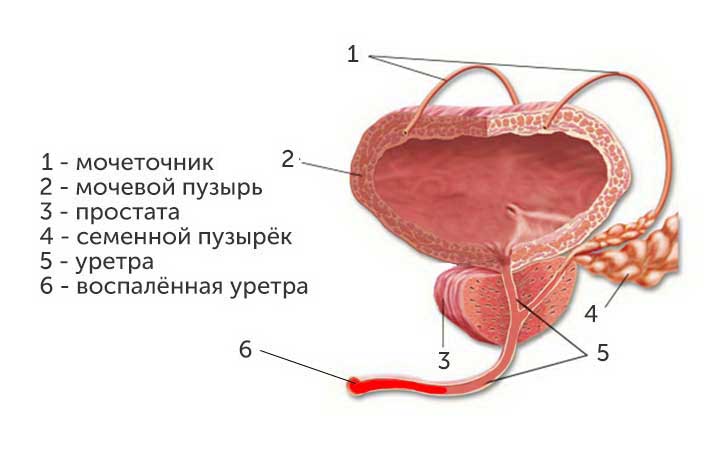
Уретрит – патологическое воспаление стенок мочеиспускательного канала, спровоцированное болезнетворными бактериями или появившееся в результате травмирования. Чаще всего заболевание проявляется у мальчиков. Организм девочек имеет анатомические особенности, из-за которых инфекция быстро проникает в мочевой пузырь.
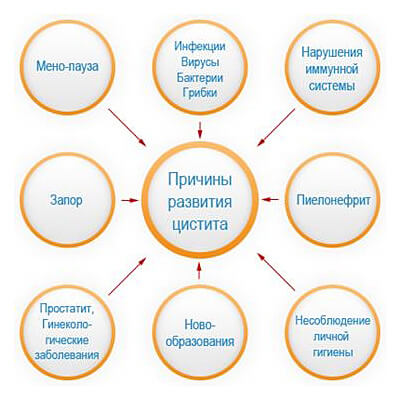
Список причин
Причины появления уретрита у детей различны и могут быть связаны, например, с внешними раздражителями, заболеваниями, погрешностями в питании. Ониразделяются на две группы. Первая – неинфекционная, в ее состав входят следующие факторы:
 переохлаждение;
переохлаждение;- ранее перенесенные медицинские манипуляции;
- травмы мочевыводящих каналов, например, в результате выхода камня из почки;
- клапаны задней уретры – врожденная аномалия слизистой оболочки, встречается преимущественно у мальчиков, у которых пожилые родители;
- нерегулярное соблюдение личной гигиены;
- ношение тесного нижнего белья;
- различные аллергии;
- ослабление защитных сил организма по причине частых ОРЗ и ОРВИ;
- неправильное питание: излишнее употребление острых, соленых блюд;
- длительная невозможность опорожнить мочевой пузырь.
К другому типу условий обострения недуга относятся инфекции мочеполовых органов:
- цистит – патология мочевого пузыря;
- пиелонефрит – заболевание почек;
- простатит – патология предстательной железы;
- баланопостит – воспаление области головки пениса у мальчиков;
- вульвит – инфекция наружных половых органов у девочек.
Существуют определенные элементы микрофлоры, которые также могут активизировать болезнь, при появлении «благоприятных» условий. Вот перечень обычных составляющих каждого человеческого организма, способных стать причиной развития уретрита:
- микоплазмы;
- трихомонады;
- кишечная палочка;
- уреаплазмы;
- стафилококки и другие микроорганизмы.
Распознавание симптомов
Симптомы уретрита у детей имеют общие характеристики: нестерпимый зуд, жжение в половых органах, неприятные ощущения во время мочеиспускания. Не всегда имеет место повышение температуры тела. Дети жалуются на дискомфорт в области органов малого таза. Постоянное расчесывание поверхностей усугубляет развитие инфекции путем проникновения патогенных возбудителей.
Признаки у девочек
Первые нездоровые проявления нельзя игнорировать. Начинать лечение необходимо при наличии следующих симптомов уретрита у девочек:
- покраснение, раздражение наружных половых органов;
- болевые ощущения в нижней области живота;
- учащенное мочеиспускание;
- рези при опорожнении мочевого пузыря.
Инфекция в женских половых органах быстро восходит и трансформируется в заболевание мочевого пузыря, почек.
Проявления у мальчиков
Симптомы уретрита у ребенка мужского пола могут несколько отличаться. Обычно проявляется они следующим образом:
- частые позывы в туалет «по-маленькому»;
- наличие крови в урине;
- выделения гнойного типа;
- моча мутная, темных оттенков.

В связи с анатомическим строением уретры у парней, болезнь имеет более сложное течение.
Особенности уретрита в раннем детском возрасте
Примерно от одного года до пятилетнего возраста воспаление мочеиспускательного канала у ребенка проявляется в несколько измененном состоянии. Признаки уретрита у самых юных могут возникать неявно, в виде «беспричинных» капризов, общей вялости и частого посещения туалета. Маленький ребенок не может подробно объяснить, что его беспокоит. Страх перед доктором, нежелание пить лекарства способствуют тому, что малыш сознательно не будет признаваться в болевых, дискомфортных ощущениях. Поэтому важно при ранних симптомах, подобных ОРВИ, сдать общие анализы мочи и крови. Результаты лабораторных исследований помогут определить точный диагноз.
Последствия отсутствия лечения
Мочеполовые инфекции у годовалых детей опасны тем, что за маленький временной промежуток переходят в хроническую форму. Такой уретрит характеризуется частыми рецидивами и сложностью в лечении.
Хроническая патология способствует повышенной чувствительности мочеполовых органов к различным инфекциям. Особенно это проявляется в период полового созревания. В итоге страдает иммунная система подростка.
Комплекс диагностических процедур
Комплексное медицинское обследование для точной диагностики детского уретрита включает в себя такие пункты:
 тематический опрос ребенка и его родителей;
тематический опрос ребенка и его родителей;- визуальный осмотр наружных половых органов.
Затем лечащий врач назначает ряд лабораторных исследований для выявления патогенеза и истинных причин развития воспалительного процесса в мочеиспускательном канале:
- общий и подробный анализ крови;
- лабораторное изучение урины;
- бактериологический посев мочи;
- мазки: из влагалища у девочки, из уретры у мальчика.
Для определения точной локации очага воспаления проводится обследование содержимого мочевого пузыря по Нечипоренко. Когда имеются подозрения на прогрессирующее осложнение или наличие «параллельных» недугов, осуществляется ультразвуковое диагностирование.
Описание лечебного процесса
Современная педиатрия располагает разнообразными методиками избавления от мочеполовых инфекций. Способ лечение уретрита у детей зависит от разновидности заболевания. При острой симптоматике обычно используется антибактериальная терапия. В подавляющем большинстве случаев предполагается домашний режим выздоровления. Госпитализация бывает актуальной лишь при серьезных формах патологии. Хроническое развитие инфекции требует прямого введения в отверстие уретры медицинских растворов, также не лишним будет прием препаратов, восстанавливающих иммунные силы организма.
В дополнение к медикаментозному курсу больной ребенок должен придерживаться специальной диеты. Нельзя употреблять жирную пищу, острые, соленые, копченые продукты. Необходимо выпивать внушительный объем жидкости, которая помогает скорейшему выведению микроорганизмов из поврежденных органов. Соблюдение постельного режима, снижение физической активности — факторы, которые положительно влияют на процесс выздоровления. Сидячие теплые ванны имеют противоречивые отзывы пациентов. Поэтому, перед тем как лечить ребенка при помощи данного метода, необходима консультация лечащего врача.
Препараты для детей
Если возбудителя инфекции сложно установить, доктор прописывает антибиотики широкого лечебного спектра воздействия.
В данной таблице указаны наиболее применяемые медикаменты и их «сильные стороны».
Цистит у детей: клиническое течение, причины, симптомы и тактика лечения

Цистит у детей – воспаление мочевого пузыря с характерной симптоматикой: болью, резями при мочеиспускании, признаками интоксикации
Основные причины
Типичная причина цистита – поражение органов урогенитальных путей патогенными микроорганизмами: кишечной палочкой, стрептококками, стафилококками, энтерококками, грибком. Преимущественный путь инфицирования – восходящий, из нижних половых органов в мочевой пузырь.
Особенности цистита у девочек
Учитывая принципиальные анатомические различия между полами, цистит возникает у девочек почти в 4-10 раз чаще, чем у детей противоположного пола. Предрасполагающими факторами к воспалению мочевого пузыря являются:
- нарушение оттока мочи различной природы;
- нейрогенный мочевой пузырь;
- врожденные анатомические аномалии мочеполовой системы и мочевыводящих путей;
- длительное медикаментозное лечение;
- снижение иммунитета;
- переохлаждение, частые простудные заболевания.
Способствовать развитию цистита у мальчиков может фимоз головки полового члена, аномалии развития уретры, аутоиммунные заболевания, патологии почек и мочевыводящей системы. Зачастую воспалительный процесс возникает из-за неадекватной гигиены половых органов и хронических респираторных заболеваний.
Причины возникновения цистита у грудничков

Лечение цистита всегда комплексное, направлено на устранение боли, воспаления, предупреждение рецидивов
Специфичность клинической ситуации обусловлена возрастом ребенка. Частыми причинами младенческого цистита являются:
- внутрибольничные инфекции при недостаточной асептике помещений, антисептике рук;
- карантин в послеродовом отделении;
- гломерулонефрит;
- обострение мочеполовых инфекций у матери в момент родов;
- необходимость длительной катетеризации.
Длительное течение воспалительного процесса приводит к его хронизации, особенно на фоне неадекватной терапии и анатомо-физических факторов, которые способствуют инфицированию мочевого пузыря.
Симптомы
Симптоматические проявления цистита у детей всегда яркие, сопровождаются выраженными дизурическими расстройствами. Типичные симптомы патологического процесса выражаются в следующих состояниях:
- болезненность во время мочеиспускания;
- изменение интенсивности струи;
- частые позывы;
- гипертермия и общее недомогание;
- видимые изменения характера мочи, присоединение примесей.
Дети проявляют капризность, которая усиливается во время мочеиспускания, опорожнения кишечника. Одновременно нарушается аппетит, появляется тревожность при необходимости садиться на горшок из-за страха боли, жжения, резей.
В отличие от активной формы, хронический рецидивирующий цистит протекает с менее выраженной клинической картиной. Об обострении говорят эпизоды энуреза вне зависимости от времени суток. Болезненность при мочеиспускании может быть эпизодической, что осложняет первичную диагностику. Чем младше ребенок, тем выраженнее симптомы интоксикации: тошнота, сонливость, недомогание, “предболезненное” состояние.
Диагностика
Диагностика цистита у детей – важный этап в скорейшем восстановлении здоровья ребенка. К сожалению, ранний детский возраст практически всегда осложняет диагностику из-за отсутствия конкретных жалоб. В основе диагностики лежит целый ряд лабораторных и инструментальных исследований. Назначают следующие анализы при цистите:
- анализ мочи: общий, по Нечипоренко, на стерильность, бакпосев;
- анализ крови: общий, развернутый биохимический;
- полимеразная цепная реакция на определение основных типичных возбудителей;
- мазок на микрофлору половых органов.
Среди инструментальных методов выделяют цистоскопию с возможностью биопсии, проведения лечебно-диагностических мероприятий, а также УЗИ мочевого пузыря и органов малого таза.
Эндоскопические методы и цистография целесообразны при отсутствии положительной динамики от консервативного лечения, а также при неясной природе воспалительного процесса. При осложненном течении цистита может потребоваться МРТ, компьютерная томография, рентгенконтрастные методы.
Окончательный диагноз устанавливают по следующим критериям: лейкоциты до 60 единиц в поле зрения, помутнение мочи, выщелоченные эритроциты около 15 единиц, белок более 0,033 г/л. Воспаление мочевого пузыря у детей отличают от воспаления аппендикса, пиелонефрита, опухолевых новообразований, парапроктита, гинекологических патологий у девочек.
Традиционная терапия

Симптомы цистита всегда явные, значительно ухудшают качество жизни маленького пациента
Лечением цистита занимается врач-уролог, педиатр. При необходимости требуются консультации детского нефролога, хирурга, гинеколога. Схема консервативной терапии заключается в назначении следующих препаратов:
- антибиотики группы пенициллинов, цефалоспоринов, комбинированных сульфаниламидов;
- уросептики длительного применения после антибактериальной терапии на основе нитроксолина;
- спазмолитики для уменьшения болезненного синдрома;
- препараты для симптоматической терапии: жаропонижающие, железосодержащие препараты, витаминные комплексы.
При рецидивирующем цистите показана иммуномодулирующая терапия для улучшения иммунитета ребенка. Высокой терапевтической эффективностью обладают физиопроцедуры: прогревания, электрофорез, магнитотерапия, грязевые аппликации. Продолжительность лечения обычно определяется формой патологического процесса, варьирует от нескольких дней до 2 недель.
Клинические рекомендации
Клинические рекомендации при цистите у детей стандартны, требуют выполнения следующих условий:
- постельный режим при остром цистите;
- обильный питьевой режим, включая натриево-хлоридные минеральные воды;
- применение сухого тепла с наложением компресса на лобковую область;
- растительно-молочная диета с исключением агрессивных продуктов, окисляющих мочу;
- теплые сидячие ванны для снижения болевого синдрома;
- адекватная гигиена половых органов.
Соблюдение клинических рекомендаций обеспечивает создание благоприятных условий, которые способствуют быстрому восстановлению детского организма. Если цистит у малышей возникает вторично, как осложнение патологий почек и органов урогенитальных путей, назначают индивидуальный режим и лечебную схему. Хирургическое вмешательство и инстилляции мочевого пузыря назначаются редко, всегда по серьезным показаниям.
Народные рецепты
Лечение народными средствами в педиатрии назначается в качестве вспомогательного метода и только после врачебной консультации. Популярными рецептами для терапии в домашних условиях являются:
- Теплые ванночки на основе шалфея, ромашки, календулы, череды, зверобоя. 2 ст. л. смеси лечебных растений заливают кипятком, настаивают в течение получаса, процеживают и соединяют с теплой водой. После сажают ребенка на 10-15 минут так, чтобы вода полностью скрывала низ живота. Курс лечения – 10 суток по 2-3 раза в день.
- Сухое тепло. Камень раскаляют в духовом шкафу, кладут в ведро, поверхность которого обкладывают полотенцем, чтобы получилось удобное сидение. Усаживают ребенка на 10 минут. Важно контролировать температуру сидения.
- Теплые компрессы. Гречку или рис разогревают на сухой сковороде, помещают в хлопковый мешочек или носок, теплым прикладывают к лобковой зоне ребенка на 10-15 минут.
- Обильное питье. Детям полезно пить отвары на основе ромашки, ягод шиповника, несладкие компоты из сухофруктов, а также теплую минеральную воду. Питье помогает выводить токсины, патогенные среды.
Все известные рецепты помогают снять болезненность, уменьшить спазмы. Комплексное лечение цистита предупреждает развитие осложнений, снижает риск рецидива болезни. Если у ребенка острый тяжелый цистит, то ни в коем случае нельзя начинать прогревания без предварительного врачебного осмотра. Самодеятельность может привести к усилению симптомов и распространении инфекции в почечные структуры.
Осложнения
Первичный ограниченный цистит у детей при своевременной терапии редко приводит к осложнениям. Типичными осложнениями инфекционного процесса в полости мочевого пузыря у детей разного возраста являются:
- гематурия – появление крови в моче и развитие железодефицитной анемии;
- заброс мочи или пузырно-мочеточниковый рефлюкс;
- деструктивные изменения слизистых оболочек мочевого пузыря;
- пиелонефрит.
Инфекционные осложнения на почки и почечные структуры приводит к тяжелым последствиям, вплоть до развития хронической почечной недостаточности. Воспаление почечных тканей и вторичный цистит характерны, преимущественно, для мальчиков.
Профилактика и прогноз
Профилактика цистита заключается в адекватной гигиене половых органов детей обоих полов, контроле за диурезом, своевременном лечении инфекций внутренних органов, систем. Больные с рецидивирующей формой цистита обязательно наблюдаются у детского уролога, систематически сдают анализы мочи, крови.
Прогноз при цистите у детей обычно благоприятный, заболевание завершается абсолютным выздоровлением. При соблюдении всех клинических рекомендаций риски рецидивов снижаются в разы.
Источники:
http://cistitstop.ru/uretrit/simptomyi-uretrita-u-detey.html
http://uromir.ru/andrologija/vospalenie-mocheispuskatelnogo-kanala/uretrit-u-detej.html
http://m.baby.ru/wiki/cistit-u-detej-kliniceskoe-tecenie-priciny-simptomy-i-taktika-lecenia/