Хронический цистит у детей диспансеризация
Циститы
Цистит – воспаление слизистой оболочки мочевого пузыря, сопровождающееся нарушением его функции.
Циститы могут быть:
– первичные и вторичные (по патогенетическому признаку);
– по течению: острые и хронические;
– по распространенности воспалительного процесса: очаговые и диффузные;
– по характеру морфологических изменений: катаральный в 46%, геморрагический в 2.9%, гранулярный в 24%, фибринозный в 2.8%, некротический в 0.3%.
Дети, перенесшие острый цистит и страдающие хроническим циститом, берутся на диспансерный учет и наблюдаются педиатром в поликлинике.
1. Диспансерное наблюдение детей после острого цистита не менее 6-ти месяцев, при хроническом цистите – постоянное с последующей передачей в подростковую или взрослую сеть.
2. Осмотр участкового педиатра – 1 раз в месяц в первые 6 месяцев, затем 1 раз в 3 месяца при хроническом цистите в стадию ремиссии в первый год наблюдения, затем 1-2 раза в год. Необходимо обращать внимание на наличие болей в животе, дизурических расстройств, оценивать режим мочеиспусканий, суточный диурез, анализы мочи.
3. Контроль за анализами мочи (общими) 1 раз в месяц, а также при всех интеркуррентных заболеваниях, количественные анализы мочи (Нечипоренко, Амбурже, Каковского-Аддиса)- 1 раз в 2-3 месяца.
4. Ведение мочевого листа.
5. Следить за ритмом мочеиспусканий (рекомендовать режим мочеиспусканий через каждые 2,5-3 часа и не допускать редких мочеиспусканий).
6. Тщательный ежедневный уход за наружными половыми органами.
7. Показано полноценное витаминизированное питание, предпочтение молочно-растительной диете с ограничением острого, соленого, жареного, специй и консервированных продуктов.
8. Показан достаточныйпитьевой режим в течение всего дня (до 1.5-2 л жидкости в сутки).
9. Избегать переохлаждений.
10. При интеркуррентных заболеваниях – домашний режим, обильное питье, уросептик на 5-7 дней.
11. Курсы фитотерапии: (показаны травы преимущественно с противовоспалительным и регенерирующим мочегонным эффектами: брусничный лист, толокнянка, можжевельник, полевой хвощ, береза, корень солодки, почечный чай) по 10-14 дней каждого месяца или по 1-1.5 месяца с перерывами в 2-3 месяца в виде сборов или отдельных трав.
12. При рецидиве цистита показана госпитализация в стационар для углубленного обследования с целью исключения возможной врожденной патологии мочевых путей или почек.
13. При хроническом цистите обязательны повторные курсы лечения 1 раз в 3 месяца с использованием инстилляций с лекарствами и физиолечение по рекомендациям стационара или специалистов (уролога, нефролога).
14. Повторное контрольное обследование с проведением цистоскопии (оценки состояния слизистой мочевого пузыря) и цистографии необходимо проведение через год лечения, то есть после проведения не менее 4 курсов лечения. После 1 курса лечения эффект недостаточный.
15. При хроническом цистите показано обследование в противотуберкулезном диспансере – 1 раз в год.
16. Обязательно выявление и санация хронических очагов инфекции: осмотр лор-врача, стоматолога 1 раз в год.
17. Профилактические прививки. После острого цистита медицинский отвод от профилактических прививок на 6 месяцев, при хроническом цистите, как при хроническом ПН, прививки разрешаются не ранее, чем через 6-12 месяцев после обострения.
18. Занятия физкультурой. В острый период занятия физкультурой запрещаются, затем занятия физкультурой в школе только в подготовительной группе без переохлаждений, стрессовых ситуаций и больших физических нагрузок на весь период диспансерного наблюдения. Обязательны утренняя гимнастика и ЛФК.
19. После острого цистита можно снять с диспансерного учета через 6 месяцев при отсутствии рецидивов заболевания и нормальной функции мочевого пузыря. Дети с хроническим циститом с диспансерного учета не снимаются.
ГН – это широкая группа иммунновоспалительных заболеваний, преимущественно клубочкового аппарата почек, с различной клинико-морфологическй картиной, течением и исходом.
– первичные ГН – собственно первичное заболевание клубочков почек
– вторичные ГН – при ряде системных заболеваний: СКВ, узелковый периартериит, ревматоидный артрит, геморрагический васкулит и др.
3. Контроль за общими анализами крови и биохимическими показателями крови (мочевина, креатинин, электролиты, КОС) – через 1 месяц, затем через 3 месяца, в дальнейшем 1 раз в 6 месяцев.
4. Контроль за функцией почек (проба Зимницкого, проба Реберга) – через месяц, затем через 3 месяца и в дальнейшем 1 раз в 6 месяцев.
5. Домашний режим не менее, чем на 6 месяцев после выписки из стационара. Режим щадящий (ограничиваются физические нагрузки, обязателен дневной отдых, удлиняется ночной сон, показаны прогулки, утренняя гимнастика). Избегать переохлаждений, контактов с инфекционными больными, назначение любых лекарственных препаратов строго по показаниям.
6. Питание полноценное, витаминизированное, богатое продуктами калия. В питье не ограничивать.
7. Тщательное лечение интеркуррентных заболеваний, при выздоровлении назначать общий анализ крови и общий анализ мочи.
8. Выявление и санация всех очагов инфекции.
9. Показаны курсы витаминотерапии гр. В, С, рутин, А, Е по 3 недели, особенно в осенне-весенний период.
10. Курсы фитотерапии. Можно назначать листья брусники, березы, черной смородины, полевой хвощ, зверобой, семена льна, овес, ячмень, спорыш, крапива, корень петрушки, лопуха, пырея, девясила, цветы василька и т.д.
37.120.192.35 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
Диспансеризация острого цистита.
После перенесенного острого цистита ребенок наблюдается в течение года. Наблюдение в 1-ый месяц – 1 раз в 2 недели; во 2-ой и 3-ий месяц – ежемесячно, затем 1 раз в квартал. Так же сдается анализ мочи. Бактериологический посев мочи проводится 2 раза в год. Ребенка наблюдает участковый педиатр.
Диспансеризация рецидивирующего цистита.
Дети наблюдаются участковым педиатром, нефрологом, урологом. Каждые 3 месяца проводятся повторные курсы лечения: физиотерапия, инстилляции МП. Пролонгированная медикаментозная терапия уросептиками на ночь на 3 – 6 месяцев и больше по результатам анализа мочи.
Наблюдение в 1 мес – 1 раз в 2 недели, во 2 и 3 месяц – ежемесячно, далее при нормальных анализах мочи – 1 раз в квартал. После достижения клинико-эндоскопической ремиссии ребенок наблюдается в течение 3 лет и при отсутствии обострений снимается с учета.
Лечебное питание детей с ИМС.
При острой ИМС или рецидиве, протекающих с лихорадкой, в питание необходимо вводить до 1,5 – 2 литров жидкости в день (отвары, соки, компоты, сладкий чай), свежие фрукты и овощи, особенно бахчевые культуры (арбузы, дыни, кабачки), обладающие диуретическим действием. После нормализации температуры на 7 – 10 дней назначается молочно-растительная диета с включение в рацион свежих фруктов, овощей, соков, компотов, напитков, затем ребенка можно перевести на диету №5. Соль из питания не исключается.
ТЕСТОВЫЕ ЗАДАНИЯ
Выберите один правильный ответ
01. ОСНОВНОЙ ФУНКЦИОНАЛЬНОЙ ЕДИНИЦЕЙ ПОЧЕК ЯВЛЯЕТСЯ
1) почечные канальцы
2) почечная лоханка
4) почечная чашечка
02. МОЧЕВИНА, КРЕАТИНИН, ГЛЮКОЗА ФИЛЬТРУЮТСЯ В КЛУБОЧКЕ
2) не фильтруются
4) полностью фильтруется только глюкоза
5) полностью фильтруется только креатинин
03. ИЗ НИЖЕПЕРЕЧИСЛЕННЫХ ФАКТОРОВ К ПРЕКРАЩЕНИЮ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ ВЕДЕТ
1) увеличение гидростатического давления в капсуле боумена до 15 мм рт ст
2) увеличение онкотического давления плазмы до 40 мм рт ст
3) увеличение почечного кровотока до 600 мл/мин
4) снижение систолического давления до 60 мм рт ст
5) ни один из перечисленных факторов
04. ДОПУСТИМЫЕ КОЛЕБАНИЯ ОТНОСИТЕЛЬНОЙ ПЛОТНОСТИ МОЧИ В ТЕЧЕНИЕ СУТОК У ЗДОРОВОГО РЕБЕНКА
05. НАИБОЛЕЕ РАСПРОСТРАНЕННАЯ ПРОБА ДЛЯ ИЗУЧЕНИЯ КОНЦЕНТРАЦИОННОЙ СПОСОБНОСТИ ПОЧЕК
1) проба Зимницкого
2) проба 3-х сосудов
3) проба Амбурже
4) проба Нечипоренко
5) маршевая проба
06. ПРОБА ДЛЯ ОПРЕДЕЛЕНИЯ КОЛИЧЕСТВА ФОРМЕННЫХ ЭЛЕМЕНТОВ КРОВИ В 1 МЛ МОЧИ
1) проба Зимницкого
2) проба Аддис-Каковского
3) проба Нечипоренко
4) трехстаканная проба
5) проба Реберга
07. ПРОБА, ПОЗВОЛЯЮЩАЯ ОРИЕНТИРОВОЧНО РАЗГРАНИЧИТЬ ПОЧЕЧНУЮ ГЕМАТУРИЮ И ГЕМАТУРИЮ ИЗ МОЧЕВЫХ ПУТЕЙ
1) проба Зимницкого
2) проба Аддис-Каковского
3) проба Нечипоренко
4) трехстаканная проба
5) проба Реберга
08. НОРМАЛЬНЫЕ ВЕЛИЧИНЫ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ ПО КЛИРЕНСУ КРЕАТИНИНА (ПРОБА РЕБЕРГА)
09. ЛЕЙКОЦИТУРИЙ (ПО ДАННЫМ ОБЩЕГО АНАЛИЗА МОЧИ) НАЗЫВАЮТ ПОВЫШЕНИЕ ЛЕЙКОЦИТОВ ДО УРОВНЯ
1) ≥3 в поле зрения
2) ≥5 в поле зрения
3) ≥10 в поле зрения
4) ≥15 в поле зрения
5) ≥20 в поле зрения
10. ВЕЛИЧИНЫ ПЛОТНОСТИ МОЧИ В ПРОБЕ ЗИМНИЦКОГО СВИДЕТЕЛЬСТВУЮТ О СОХРАНЕНИИ КОНЦЕНТРАЦИОННОЙ ФУНКЦИИ ПОЧЕК
11. ОСНОВНЫМ ВОЗБУДИТЕЛЕМ, ВЫЗЫВАЮЩИМ ПИЕЛОНЕФРИТ ЯВЛЯЕТСЯ
1) кишечная палочка
12. ПРЕПАРАТАМИ ПЕРВОГО РЯДА ДЛЯ ЛЕЧЕНИЯ ПИЕЛОНЕФРИТА ЯВЛЯЮТСЯ
4) полусинтетические пенициллины
5) производные нитрофурана
13. ДЛЯ БОЛЬНОГО ХРОНИЧЕСКИМ ПИЕЛОНЕФРИТОМ НЕОБХОДИМО:
1) ограничение поваренной соли
2) ограничение жидкости
3) чередование курсов уросептиков
4) ограничение белка в диете
5) применение фитотерапии курсами
14. ДИЕТА ПРИ ГИПЕРОКСАЛУРИИ
4) с умеренным ограничением белка (1,5-2,0 г/кг)
5) с умеренным ограничением соли (до 2-3 г/сут)
15. ОСНОВНОЙ КЛИНИЧЕСКИЙ ПРИЗНАК НЕФРОТИЧЕСКОГО СИНДРОМА:
16. ОСНОВНОЕ ПАТОГЕНЕТИЧЕСКОЕ СРЕДСТВО ТЕРАПИИ НЕФРОТИЧЕСКОЙ ФОРМЫ ГЛОМЕРУЛОНЕФРИТА:
17. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ ЗА ДЕТЬМИ С НАСЛЕДСТВЕННЫМ НЕФРИТОМ ПРОВОДИТСЯ
5) не снимаются с учета до 18 лет и передаются под наблюдение терапевта-нефролога
18. В КЛИНИЧЕСКОМ ТЕЧЕНИИ ОСТРОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ ВЫДЕЛЯЮТ
19. РАННИМ ПРИЗНАКОМ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ ЯВЛЯЕТСЯ
1) метаболический ацидоз
5) уменьшение размеров почек
20. ГЛАВНОЙ ПРИЧИНОЙ СМЕРТИ БОЛЬНЫХ НА ГЕМОДИАЛИЗЕ ЯВЛЯЕТСЯ
Существует ли отличие между циститом и инфекцией мочевыводящей системы?
Причины, факторы риска развития заболевания, клиника, диагностика и лечение у цистита и инфекции мочевыводящей системы примерно одинаковы, но понятия следует разделять. Инфекция мочевыводящей системы – это общее название, характеризующееся воспалительным процессом мочевыводящих путей, включающее в себя такие заболевания, как уретрит, цистит, пиелонефрит. Уровень поражения определяют после полного лабораторного и инструментального исследования. Клинически заболевания схожи, отличаются лишь преобладанием того или иного симптома. Так, например, при пиелонефрите наиболее выражены признаки общего воспаления (интоксикация, лихорадка), а при цистите на первый план выходят дизурические расстройства и болевой синдром.
Данная статья подробно отражает информацию, касающуюся цистита у детей.

Острый цистит — бактериальное заболевание, характеризующееся воспалительным процессом слизистой оболочки мочевого пузыря.
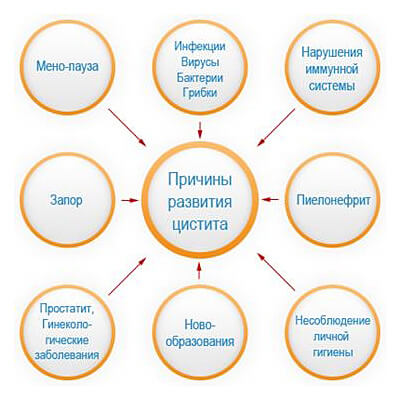
Возбудителем цистита может служить большое количество патогенных бактерий, но в более чем 90% случаев заболевание вызывает кишечная палочка (Eschericia coli). На втором месте находится Клебсиела (условно-патогенная бактерия) 7 — 20%. Далее Proteus mirabilis 9 — 16%, энтерококки, стафилококки, стрептококки 10 — 20%, чаще поражают новорождённых с истинным иммунодефицитом в первые 3 месяца жизни. Вирусы составляют 2 — 11% случаев инфицирования организма.

Каким образом бактерии попадают в организм ребёнка?
Существует несколько путей инфицирования:
- восходящий путь, является наиболее распространённым у детей. Чаще встречаются у девочек школьного возраста, при несоблюдении правил личной гигиены;
- гематогенный (с током крови) наблюдается при генерализованной бактериальной инфекции (сепсис), чаще регистрируется у новорождённых;
- лимфогенный, является довольно спорным методом инфицирования мочевой системы. Существует предположение о распространении инфекции из кишечника (при запорах, дисбактериозе).
Факторы, способствующие развитию заболевания:
- мужской пол;
- дети в возрасте до 2 лет жизни, в связи с анатомо-физиологическими особенностями;
- недержание мочи;
- пороки развития мочевыводящей системы;
- несоблюдение правил личной гигиены;
- фимоз (состояние, при котором отсутствует возможность обнажения головки полового члена);
- генетическая предрасположенность к воспалительным изменениям мочевой системы;
- запор;
- дисбактериоз;
- недостаточное потребление жидкости;
- глистная инвазия;
- несвоевременное, неполное опорожнение мочевого пузыря;
- переохлаждение;
- воспалительные заболевания наружных половых органов (у девочек);
- катетеризация мочевого пузыря.
Что может препятствовать развитию инфекции мочевой системы:
- высокая скорость очищения организма от патогенных микробов;
- наличие плёнки из специальных белков, покрывающих эпителий мочевого пузыря;
- высокая осмолярность;
- кислая реакция мочи;
- большое содержание органических кислот и мочевины, которые отсутствуют у детей грудного возраста, следствием этого является восприимчивость к инфицированию мочевой системы.
Классификация цистита у детей
По течению:
- острый цистит (микробно-воспалительное заболевание, вовлекающее в процесс слизистую оболочку мочевого пузыря, при правильном и своевременно назначенном лечении проходит бесследно);
- хронический (при поражении не только слизистой и подслизистого слоя, но и мышечной оболочки мочевого пузыря, появляются деструктивные участки, благодаря которым, заболевание будет проявляться обострениями).
По форме:
- первичные (возникают при инфицировании нормально функционирующего мочевого пузыря);
- вторичные (проявляются на фоне анатомо-физиологических изменений поражённого органа).

По локализации:
- шеечный цистит (воспаление шейки мочевого пузыря);
- тригонит (поражение слизистой оболочки в области треугольника Льето).
По наличию осложнений:
- неосложнённый (без осложнений);
- осложнённый (пиелонефрит, перитонит, склероз мочевого пузыря, пузырно-мочеточниковый рефлюкс, уретрит).
Клиническая картина
Особенностью клинических проявлений цистита является преобладание общеинтоксикационных симптомов, что представляет затруднение в постановке диагноза. Часто острый цистит может протекать под маской ОРВИ.
А также инфекция мочевой системы нередко имеет бессимптомное течение.

Симптомы интоксикации
- слабость;
- вялость;
- отказ от еды;
- тошнота;
- головная боль;
- у детей раннего возраста — частые срыгивания;
- редко повышение температуры тела до 38 — 39°С, рвота.
Дизурические симптомы (расстройство мочеиспускания)
- боль в надлобковой области;
- болезненное мочеиспускание (плач во время, до и после процесса);
- частые позывы;
- малые порции мочи;
- прерывистая струя во время мочеиспускания;
- недержание мочи.

Методы диагностики цистита
- общий анализ крови (воспалительный ответ: повышение числа лейкоцитов, нейтрофилов, ускорение СОЭ, если в патологический процесс вовлечён не только поражённый мочевой пузырь);
- общий анализ мочи (необходимо исследовать при наличии лихорадки и отсутствии других симптомов ОРВИ; при цистите будет наблюдаться увеличение количества лейкоцитов >5 в поле зрения, наличие бактерий, могут выявляться эритроциты >3 в п/зр);
- посев мочи (в большинстве случаев высевается E.coli диагностический титр имеет значение не менее 100000 КОЕ/мл, для грудных не менее 50000 КОЕ/мл);
- уроцитограмма (микроскопия осадка мочи; как правило, преобладает нейтрофильная лейкоцитурия (количество нейтрофилов >90%);
- количественные пробы мочи (Нечипоренко, Аддис-Коковского, Амбурже) позволяют оценить функции почек;
- биохимический анализ крови (креатинин, мочевина, белок, провоспалительные маркеры), по которому также судят о функционировании почек, так как инфекция может поражать не только мочевой пузырь;
- УЗИ органов мочевыводящей системы (является самым безопасным и информативным методом диагностики у детей; наблюдают изменение стенок мочевого пузыря);
- консультация гинеколога (для девочек), уролога (для мальчиков) с целью исключения воспалительных заболеваний наружных половых органов);
- цистоскопия (является довольно неприятным методом исследования и заключается в том, что с помощью цистоскопа, введённого в полость мочевого пузыря, оценивают его состояние). Назначается по показаниям: затяжное течение патологического процесса, частые обострения хронического цистита;
- рентгенологическое исследование (экскреторная урография, микционная цистография) при наличии осложнений.

Основные принципы лечения цистита
- лечебно-охранительный режим. При наличии симптомов интоксикации и повышения температуры назначается постельный режим. Показаны ежедневные гигиенические мероприятия. Лечение проводится в домашних условиях, под контролем врача. Госпитализации подлежат дети с тяжёлым состоянием, выраженными симптомами интоксикации, при наличии осложнений, отсутствии эффекта от проводимой терапии, и если имеется необходимость в дополнительном обследовании пациента;
- диета. Ограничить поступление соли и белка. Употреблять большое количество жидкости: до 3 лет — 1 литр, 3 — 7 лет — 1,5 литра, >7 лет — 2 литра;
- состояние уродинамики. Вводится режим принудительных мочеиспусканий (опорожнение мочевого пузыря каждые 2 — 3 часа);
- нормализация желудочно-кишечного тракта. Коррекция дисбиоза кишечника (применение препаратов, улучшающих микрофлору кишечника (Линекс, Бифиформ, Нормобакт L), восстановление пассажа физиологических отправлений (устранение запора слабительными средствами));

- симптоматическая терапия. Жаропонижающие средства на основе ацетоаминофена (Панадол, Цефекон, Эффералган), ибупрофена (Нурофен). Следует использовать правильно подсчитанные дозировки и детские формы препарата (сироп, свечи) в соответствии с возрастом. Болеутоляющие препараты (Но-шпа, Папаверин);
- этиотропное лечение. В качестве этиотропной терапии применяют антибактериальные препараты. Главные принципы применения: оптимальные дозы, курс лечения не менее 10 — 14 дней. В основе выбора антибиотика лежат знания о причинах возникновения цистита, в данном случае инфицирование кишечной палочкой. Препаратами выбора являются Амоксиклав, Флемоклав (из группы ингибиторозащищённых пенициллинов), Цефуроксим, Цефотетан (группа цефалоспоринов 2-го поколения), Цефтриаксон, Цефиксим, Цефотаксим (группа цефалоспоринов 3 поколения). Критерии эффективности антибактериальной терапии: клиническое улучшение в течение 48 — 72 часов; достижение стерильности мочи (бактерий нет) через 24 — 48 часов; уменьшение количества лейкоцитов или полное исчезновение на 3-и сутки от начала антибактериальной терапии;

- противорецидивная терапия. Проводится по показаниям: частые рецидивы заболевания (3 и более в течение года). В период стихания воспалительного процесса назначается курс препаратов-уросептиков: Фурагин или Фурамаг, в соответствии с возрастом и весом больного. Курс лечения 4 недели;
- фитотерапия. Одновременно с уросептиками назначают фитопрепараты: Канефрон Н, Фитолизин, Урофлукс;
- местное лечение. При хроническом цистите возможно назначение местного лечения — инстилляции (введение антисептических растворов непосредственно в полость мочевого пузыря).
Диспансерное наблюдение
Реконвалесцентов наблюдает педиатр 1 год. Контроль общего анализа мочи через месяц после выздоровления, далее раз в 3 месяца в течение года. Дополнительные методы обследования, консультацию других специалистов проводят по показаниям (течение заболевания, по наличию осложнений). Медицинский отвод от вакцинопрофилактики на 3 месяца. Далее постановка прививки возможна после проведения лабораторного исследования.
Профилактика
Для соматической патологии, в отличие от инфекционной, специфической профилактики не существует. Но имеется ряд неспецифических методов борьбы с циститом:
- Соблюдение правил личной гигиены.
- Своевременное, полное опорожнение мочевого пузыря (1 раз в 3 часа).
- Нормализация физиологических отправлений (отсутствие запора, диареи).
- Диета, обогащённая фруктами и кисломолочными продуктами (простокваша, кефир, чернослив, курага).
- Обильный питьевой режим.
- Избегать переохлаждений.

Заключение
Главной особенностью заболевания является то, что оно может протекать бессимптомно, под маской ОРВИ или проявляться лишь нарушением мочеиспускания. На данные симптомы родители могут не обратить внимания, и малыш, в силу своего возраста, сказать об этом не сможет.
При условии раннего выявления заболевания, верно поставленного диагноза, правильно назначенного лечения, соблюдения мер, направленных на профилактику болезни, благоприятный исход и полное излечение от недуга обеспечен, и переход в хроническую форму маловероятен.

Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Источники:
http://studopedia.ru/11_173083_tsistiti.html
http://lektsii.org/11-59948.html
http://ustamivrachey.ru/pediatriya/tsistit