Как лечить цистит от кандидоза
Кандидозный (грибковый) цистит
Патогенная грибная флора, без каких-либо особых условий, способна нанести огромный вред нашему организму. Она всегда присутствует в нашем организме и часто является причинным фактором развития многих патологий. При нарушении симбиотического взаимодействия (мирного сожительства с нормальной флорой) под влиянием патологических факторов, степень грибковой активности повышается и принцип действия грибковой флоры принимает паразитический характер. В случае ее попадания в моче пузырный резервуар, в нем начинают развиваться воспалительные процессы – кандидозный цистит.

Этиология заболевания
Основной возбудитель заболевания – множественные виды грибков семейства Candida (albicans, tropicalis, parapsilosis, kefir, krusei, lusitaniae, guilliermondii, glabrata, lambica и др. – всего 17 видов). Различные видовые штаммы гриба, в определенных соотношениях, колонизируют сразу несколько отделов ЖКТ, присутствуют на коже, в ногтях, в половой и мочевыделительной системах и полости рта (до 30% у женщин).
Считается, что основным фактором, способствующим развитию кандидозного цистита у мужчин, являются именно половые контакты орогенитального характера, при которых происходит активная колонизация мужских органов кандидозной флорой. Инфекционный процесс обусловлен в основном эндогенными (внутренними) причинами. Однако не исключено заражение из внешней среды (экзогенный путь – из почвы, воды, продуктов, экскрементов).

Сегодня урологи отмечают значительное увеличение пациентов с патологиями грибкового генезиса. В норме, небольшое количество патогенных грибковых представителей присутствует в организме любого человека в неактивной фазе. Их активность сдерживается в организме микробиоценозом (колониями нормальной флоры), что помогает потогенам уклониться от иммунного фагоцитоза.
Грибковый цистит начинает развиваться, когда при определенных патологических процессах в организме нарушается баланс нормальной и грибковой флоры и ослаблена иммунная защита. При нарушении природного равновесия грибковые споры стремительно размножаются, проникая в мочевыводящие пути вызывают их инфицирование (уретральный кандидоз с признаками кандидури в моче), развитие у женщин кандидозного вульвовагинита, а у мужчин кандидозного баланопостита.
Именно эти факторы (в 70% случаев) приводят к поражению слизистой МП, а в 30% случаев, когда поражение носит висцериальный (внутренностное поражение) характер, либо генерализованный (заражение всего организма), развивается симптоматика грибкового кандидозного цистита. Изолированное поражение моче пузырных тканей – очень редкое явление. Как правило, этому должны способствовать определенные причины.
Причины развития
Тем, у кого иммунный фактор находится на должном уровне грибковая форма цистита практически не страшна. Отправная точка развития кандидозного поражения с воспалительным процессом в моче пузырных тканях – снижение фагоцитарной иммунной защиты, на функции которой, влияют множество врожденных и приобретенных факторов:
- Наследственная патология с признаками отсутствия иммунного фагоцитоза, не позволяющая организму выстраивать защитный барьер от болезнетворного влияния (Незелофа синдром) – наиболее вероятная причина развития грибковой инфекции у ребенка.
- Врожденные пороки развития паращитовидных желез и тимуса, относящиеся к генетическим патологиям первичного иммунодефицита (Ди-Джорджи синдром).
- Вирусные инфекции в виде мононуклеоза, гриппа, СПИДа, ВИЧ инфекции, эндемического паротита и различных штаммов гепатита.
- Длительно текущих инфекций – остеомиелитной, туберкулезной, сифилисной и прочих.
- Терминальные стадии хронических заболеваний – сердечно-сосудистых, бронхолегочных, либо урологических.
- Патологии обменных процессов – гипокортицизм, СД, гипотиреоз, избыточный вес (тучность).
- Пристрастие к алкоголю и наркотикам.
- Последствия облучения и ожоговых патологий.
Нередко симптомы грибкового цистита появляются после приема антибиотиков при кишечном кандидозе или лечении опорно-двигательных нарушений, после химиотерапии и приема препаратов цитостатической группы при терапии онкологических и пожилых пациентов, либо как следствие гормонального лечения, используемого для купирования проявлений аллергических реакций.

Способствуют легкому проникновению грибковой инфекции в резервуарную полость пузыря: несоблюдения техник спринцевания, при лечении молочницы (вагинального кандидоза), преждевременно законченное лечение венерологических заболеваний, диагностические и инструментальные процедуры – методики эндоскопического и рентгенологического обследования, либо катетеризация органа при признаках неполного оттока урины.
Клинические признаки
Симптомы грибкового цистита, в отличие от его бактериальной формы, имеют определенные различия. К примеру, при воспалительных процессах в МП, вызванных кандидами, признаки общей интоксикации организма не слишком выражены. Более яркая клиника отмечается в процессах мочевыделительной системы. Это обусловлено недостаточно интенсивным иммунным ответом на грибковую флору, который значительно ниже чем ответ на вирусные и бактериальные инфекции.
При этом, грибковые колонии продолжают активно расти и размножаться, поражая обширные участки тканей. При кандидемии моче пузырного резервуара в его полости образуются множественные грибковые папилломатозные наросты.
Особенно опасны такие выросты в зоне уретрального устья и его полости, что может стать причиной нарушений в оттоке урины, а дальнейший их рост может спровоцировать острую задержку урины и привести к гидронефрозу. Признаки цистита кандидозного вида у всех пациентов не имеют особых отличий, независимо от пола и возраста. Единственное отличие – болевой синдром.
- У женщин – боли жгучие. Проявляются в начале акта мочеиспускания и в конце.
- Боль у мужчин носит постоянный характер и усиливается после мочевыделения.
- Болезненный симптом у детей не зависит от времени мочеиспускания. И до, и после него – болезненность одинакова.

К общим признакам можно отнести:
- Частые походы на унитаз с ощущением неполного мочеиспускания и желания его продолжить.
- Значительное сокращение порций, выделяемой мочи.
- Изменения в консистенции урины (цвет, прозрачность, кровяные включения) и появление специфического запаха.
Период обострения характеризуется:
- повышением температуры тела, общей слабостью и раздражительностью;
- развитием мигреней;
- тяжестью и болью в нижней зоне брюшной полости;
- зудящей и жгучей симптоматикой в промежности;
- воспалительными процессами в вагине.
Иногда грибковое поражение МП ничем не дает о себе знать, протекая бессимптомно. Как клиническая находка, может выявиться при обследовании различных органов полости брюшины. Нередко проявляется параллельно с вагинальной и кишечной молочницей (кандидозом).

Если брать во внимание проявление одних лишь симптомов кандидозного цистита, то и обследование, и лечение заболевания должны быть обусловлены данными дифференциальной диагностики, по которым его можно отличить от неинфекционного, бактериального цистита, либо молочницы.
Диагностическое обследование
Диагностировать кандидозное поражение МП – дело не простое, потому как наличие грибков Candida в моче (кандидурия) отмечается и у совершенно здоровых людей. Если врач допустит ошибку и вместо грибковой формы диагностирует бактериальный цистит, лечение не даст результатов.
Более того, назначение в этом случае антибиотикотерапии, угнетающе действует не только на патогены, но и на естественную полезную флору. Это только усугубит симптоматику болезни и спровоцирует ее хронизацию. При искаженном диагнозе, назначение неадекватной терапии может обернуться непредсказуемыми последствиями.
- С обследования женских гениталий.
- Консультаций терапевтического, гинекологического и урологического характера.
- С выяснения присутствия грибковых, инфекционных и вирусных патологий в анамнезе и приеме медикаментозных препаратов.
- С общего скрининга мочи и крови.
- Выявление антител в крови серологическим анализом.
- Микроскопии посева урины.
- Выявления процессов воспаления методом УЗИ.
Только по результатам обследования, подтверждающим грибковый генезис болезни, врач назначает терапевтическое лечение кандидозного цистита.
Методики лечения грибкового цистита
Какая грибковая форма инфекции спровоцировала воспалительные реакции в структуре МП знает только врач. На основании проведенного обследования он назначает определенную медикаментозную терапию в зависимости от клиники болезни и особенностей ее течения.
Схема лечения грибкового цистита у женщин медицинскими препаратами включает:
Лечебные средства противогрибкового свойства
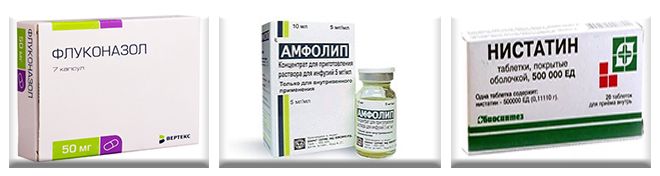
- Флуконазола или его аналогов – дифлюкана, фуциса – 1 капсула (150 мг) дважды в сутки;
- Нистатина (в дозировке 1 000 000 ЕД) – от 2-х до 3-х раз в сутки (по индивидуальным показателям);
- Амфолипа (в дозировке 500 ЕД на 10 кг веса) – один раз в сутки внутривенно.
Симптоматическая терапия
- Для восстановления нормальных показателей температуры – Ибупрофен, либо его аналоги (по 1-й таблетке дважды в сутки).
- Назначения Но-шпы, либо Баралгина для купирования болевой симптоматики в животе и при мочеиспускании – одна, две таблетки трижды в сутки, в зависимости от остроты симптома.
- Устранение признаков отечности ног – мочегонные препараты Торсид или Трифас натощак утром (в дозировке 10 мг).
Особая эффективность в лечении данной патологии отмечается при использовании капельного вливания (инстилляции) в моче пузырную полость противогрибкового препарата Амфотерицина, который способен остановить грибковое размножение на фоне иммунных нарушений. В случае бессимптомного течения заболевания в терапию включают иммуностимулирующие препараты типа Уро-Вакса и витаминно-минеральные комплексы.
Терапевтический курс определяется индивидуально. Обычно он не длиться более 2 недель. Но прерывать лечение в случае полного исчезновения патологических симптомов, не рекомендуется. Пациенты должны пройти полный курс лечения.
В качестве народного лечения применяются различные рецепты фитотерапии в виде сложных сборов и мочегонных настоев. Но все они должны быть одобрены врачом. Следует знать, что применение фитотерапии не гарантирует устранение инфекционно-воспалительного процесса. Растительные средства не оказывают влияние на рост и размножение инфекции, а способствуют лишь снижению инфекционной активности, что не исключает риск развития рецидивов.

Использование натуральных растительных средств является всего лишь хорошим дополнением к основному лечению. Врач может посоветовать приобрести в аптеке готовые урологические сборы или отдельные их компоненты, обладающие бактериостатическим, спазмолитическим, противовоспалительным и мягким диуретическим свойством.
Таким действием обладают – трава толокнянки, спорыша, полевого хвоща, листья и плоды клюквы и брусники, цвет ромашки. На их основе готовятся настои и растворы для внутреннего приема, спринцевания или используют для принятия ванночек.
Возможные осложнения
При цистите, спровоцированном грибковой активностью вполне возможно проявление серьезных осложнений. К развитию воспалительных процессов в моче пузырном органе нередко присоединяется бактериальная флора, с которой организм с ослабленным иммунитетом самостоятельно бороться не в состоянии. Одновременно вылечить и грибковый и бактериальный цистит довольно сложная задача.
Неприятные последствия способны проявиться:
- пиелонефритом;
- гломерулонефритом;
- полной несостоятельностью почечных функций;
- либо генерализованным поражением организма.
Лечить заболевание, при своевременном обращении за медицинской помощью, конечно же проще, чем впоследствии бороться с осложнениями.
Рекомендации по профилактике
Для предотвращения рецидива заболевания или его обострения, следует соблюдать ряд медицинских рекомендаций, которые включают:
- Соблюдение гигиенических правил – чистоты тела и правильного режима (не менее 8 часов отдыха).
- Правильную диету с полноценным рационом, исключающего прием продуктов, раздражающих слизистые ткани МП.
- Занятия спортом для стимулирования иммунитета и укрепления мышечной оболочки МП.
- Своевременное лечение урологических патологий и обследование у врача.
- Прием медикаментов только по рекомендации врача.
Кандидозный цистит необходимо устранять в самом его «зачатке», когда начинают проявляться лишь первые его признаки. При игнорировании процесса, грибковая инфекция стремительно поразит весь организм, а избавление от нее будет длительным и довольно сложным. Главное, вовремя распознать инфекцию и начать лечение, тогда ничто не сможет угрожать вашему здоровью.
Молочница и цистит одновременно – причины, проявления, лечение
 Часто гинекологические и урологические проблемы взаимосвязаны между собой, что характерно для молочницы и цистита, которые могут проходить одновременно.
Часто гинекологические и урологические проблемы взаимосвязаны между собой, что характерно для молочницы и цистита, которые могут проходить одновременно.
Они возникают не только по определенным независимым причинам, но и молочница может стать основным из провоцирующих факторов в появлении цистита.
По отдельности эти заболевания представляют собой патологии различного характера. Молочница является последствием развития грибков вида Candida, а цистит относится к заболеваниям мочевого пузыря, поражающим слизистую оболочку очаговыми воспалениями.
Причины возникновения заболеваний
Если рассматривать заболевания по отдельности, то на практике чаще встречается запущенная стадия кандидоза, при которой инфекция переходит в мочевыводящие пути, достигает мочевого пузыря. В результате развивается цистит. Именно поэтому логичней будет рассматривать причины появления молочницы или цистита по отдельности.
Молочница
Кандидоз возникает в связи с внешним занесением грибка на слизистую или появлением его внутри организма из-за нарушений разного характера. Причины молочницы объединить в следующий перечень:
 ослабление иммунитета любого характера;
ослабление иммунитета любого характера;- гормональные сбои, связанные с беременностью, климаксом и любыми другими факторами;
- несбалансированное питание, например, употребление высокоуглеводной пищи может спровоцировать развитие молочницы;
- прием лекарственных средств, влияющих на микрофлору, включая антибиотики;
- дисбактериоз различной этиологии, развивающийся в кишечники, мочеполовой системе;
- заражение через партнера;
- травмы мочевыводящий, родовых путей;
- недостаточная гигиена, включая период менструации.
Существуют и вторичные причины развития молочницы, связанные с ношением синтетического белья, использованием неподходящих косметических средств для интимной гигиены и так далее.
Цистит
 Одна из распространенных причин развития цистита мочевого пузыря – попадание бактерий на слизистую, дальнейшее развитие инфекции.
Одна из распространенных причин развития цистита мочевого пузыря – попадание бактерий на слизистую, дальнейшее развитие инфекции.
К таким провоцирующим факторам относятся развитие кандидоза, уреаплазмоз и другие гинекологические патологии, переходящие на мочевыводящую систему.
Кроме распространения бактерий с половых органов, цистит может появиться в связи со следующими причинами:
- переохлаждение, простуда мочевого пузыря;
- снижение иммунитета;
- мочекаменная болезнь или выход песка, продвижение камней;
- гормональные нарушения, включая перестрой при беременности;
- недостаточная гигиена.
К ак отличить проявления заболеваний?
Для молочницы и цистита характерны определенные признаки, но в случае одновременного протекания патологий, симптоматика объединяется. Такие состояния причиняют особый дискомфорт пациенту, являются опасными, из-за возникновения последующих осложнений для репродуктивной, мочеполовой функции.
Для признаков молочницы характерны следующие симптомы:
 Зуд, жжение половых органов. Временно ощущения могут проходить после полового акта, мочеиспускания или без видимых причин появляться снова.
Зуд, жжение половых органов. Временно ощущения могут проходить после полового акта, мочеиспускания или без видимых причин появляться снова.- Выделения творожистого типа, по цвету светло-молочные, белые.
- Воспаление, увеличение половых органов.
- Тянущие боли внизу живота, неприятные ощущения во время полового акта, сопровождающиеся жжением.
Чем дольше прогрессирует грибок на слизистой, тем более усиленно проявляются симптомы, очаги разрастаются, переходят на слизистые других органов.
Признаки цистита в основном определяются по проблемам при мочеиспускании. Типовыми считаются такие симптомы, как:
- Боль при опорожнении мочевого пузыря. Особенно она ощущается в начале и при завершении процесса.
- Жжение, зуд.
- Болевые ощущения внизу живота.
- Частые позывы к мочеиспусканию, но выход урины незначительный или вообще отсутствует.
- Моча становится мутной, возможны примеси сгустков крови, слизи, гноя.
- Повышение температуры. При начальном развитии патологи до 37,5, при острых воспалениях может фиксироваться более высокие показатели.
Особенности ведения беременности
Так как беременность сопровождается гормональными, метаболическими изменениями в организме, ослаблением иммунитета, есть риск развития как молочницы, так и цистита одновременно.
 Изменение микрофлоры при беременности, включая появление молочницы, считается частым явлением. Лечение молочницы в таких случаях проводится щадящими методиками, включая применение растительных препаратов для орошения половых органов.
Изменение микрофлоры при беременности, включая появление молочницы, считается частым явлением. Лечение молочницы в таких случаях проводится щадящими методиками, включая применение растительных препаратов для орошения половых органов.
Если цистит и молочница возникли одновременно, выбирается уже специальная тактика лечения при беременности. Она направлена не только на приостановление распространения инфекции, но и на минимизацию последствий для будущей мамы и малыша.
При незначительных симптомах цистита может быть рекомендована поддерживающая терапия, диета, соблюдение питьевого режима и слежение за регулярным мочеиспусканием.
Диагностика – современные методы
Только по симптомам определить гинекологическое, урологическое заболевание невозможно, чтобы выявить цистит обязательно проводятся специальные анализы, исследования. Если при осмотре на кресле есть внешние признаки развития молочницы и цистита, а также жалобы пациентки дополняют это предположение, то назначается комплекс диагностических мероприятий. Они включают следующие процедуры:
 Анализ крови и мочи. Исследования биоматериалов и сравнение показателей с нормами дает информацию о происходящих процессах в организме. Например, превышение лейкоцитов может свидетельствовать о развитии воспалений и так далее.
Анализ крови и мочи. Исследования биоматериалов и сравнение показателей с нормами дает информацию о происходящих процессах в организме. Например, превышение лейкоцитов может свидетельствовать о развитии воспалений и так далее.- Биохимические исследования крови. Анализ помогает определить уровень работы всех органов, структуру прохождения метаболических реакций. Сравниваются показатели глюкозы, холестерина, мочевины, фосфолипидов и других соединений.
- Трехстаканная проба мочи. Назначается при завышенных показателях при общем анализе мочи, которые свидетельствуют о протекании воспаления. Трехстаканный метод помогает определить в каком именно отделе (почки, мочеточник, пузырь, уретра) развиваются патологические процессы.
- Анализ мочи по Нечипоренко. Проводится для выявления точного количества форменных элементов для точной диагностики воспаления.
- Исследование выделений. Анализ или мазок берется уже при первом посещении гинеколога, необходим для исследования биоценоза или состояния микрофлоры у женщины. Является одним из информативных методов обнаружения патогенных организмов.
- Подбор оптимального противомикробного средства или определение чувствительности флоры к различным видам антибиотиков, противогрибковых компонентов;
- Кольпоскопия или визуальный осмотр влагалища, шейки и самой матки, а также примыкающих тканей и органов на предмет патологических очагов. Проводиться с применением специального устройства – кольпоскопа.
- Цистоскопия. Исследования мочевого пузыря и мочеточника инвазивным методом с использованием специального компактного устройства.
Комплекс диагностических мер позволяет определить состояние мочеполовой системы, выявить вид бактерий, спровоцировавших воспаление, узнать структурные изменения поврежденных тканей, получить другую информацию, необходимую для подбора оптимального вида лечения. В случае одновременного выявления цистита и молочницы схема корректируется под каждое заболевание.
Эффективная терапия патологии
Эффективное лечение многих урологических и гинекологических заболеваний включает общие рекомендации, способствующие успешному выздоровление. К ним можно отнести правильную, регулярную интимную гигиену, включая менструальный период, сбалансированное питание, исключающее вредные калорийные продукты, защищенный секс с новым партнером и другие всем известные правила, которые не всегда соблюдаются женщинами.
Медикаментозная терапия
Лечение при одновременно протекающих молочнице и цистите, может включать следующие средства:
 Противогрибковые препараты, цель которых уничтожить развитие грибков Candida.
Противогрибковые препараты, цель которых уничтожить развитие грибков Candida.- Пробиотики. Вспомогательные средства для восстановления естественной микрофлоры, они содержат полезные бактерии и положительно влияют на состояние слизистых.
- Уросептики. Они могут быть медикаментозного происхождения или растительного. Цель их приема блокирование распространения инфекции в мочевыводящей системе, они обладают антибактериальным эффектом, вместе с токсинами выводятся с мочой.
- Иммуномодуляторы. Вещества, способствующие улучшению работы иммунной системы и общих защитных функций организма.
- Витамины. Особенно ценными считается употребление витамин группы В, Е. Полезными будут комплексы всех основных витаминов.
- Свечи от молочницы и цистита. Местное лечение считается одним из результативных, поэтому рекомендовано использование вагинальных свечей. Они могут содержать антибактериальные компоненты, противогрибковые, противовоспалительные соединения.
Как предупредить развитие заболеваний?
Предупредить заболевания мочевого пузыря и появление молочницы можно с помощью определенных профилактических мер. Это
- соблюдение правил интимной гигиены;
- снижение риска переохлаждения;
- своевременное лечение инфекционных заболеваний.
При изменениях естественных выделений, беспокойствах при мочеиспускании необходимо обратиться за консультацией, сдать мазок на флору. Эти простые действия помогут предупредить развитие осложнений со стороны гинекологии и урологии.
Молочница и цистит — как лечить одновременно
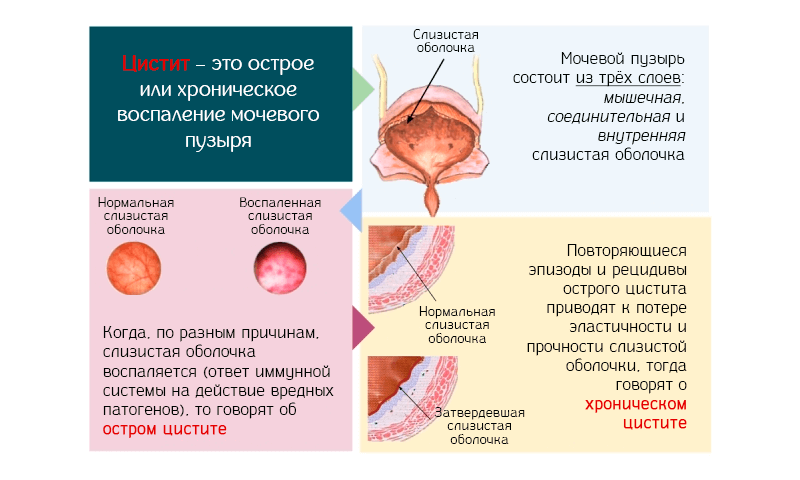
Цистит — это воспалительное заболевание мочевого пузыря, которое возникает из-за попадания инфекции в мочевыводящие пути или другого рода воздействия на слизистую органа. Патология встречается чаще всего среди женщин и сопровождается болями внизу живота, частыми позывами к мочеиспусканию, ухудшением общего самочувствия.

Совет уролога: «Прежде всего, я хотел бы сказать, что нельзя без назначения врача использовать сильные медицинские средства. Очень хорошо для профилактики заболеваний помогает. Читать далее »
Молочница — это инфекционно-воспалительное заболевание, которое поражает слизистую влагалища у женщин. Также как при цистите, молочницей страдают преимущественно женщины репродуктивного возраста. Рассмотрим, как отличить цистит от молочницы и могут ли заболевания спровоцировать друг друга.
Может ли молочница вызвать цистит
Заболевание, которое носит в народе название молочница, является инфекцией, вызванной грибками рода Candida. Эти микроорганизмы не являются инфекцией, передающейся половым путем. Грибки Кандида — условно-патогенные микроорганизмы, которые постоянно обитают на слизистых и кожных покровах человека.
Если женщина полностью здорова и имеет крепкий иммунитет, как общий, так и местный, то молочница у нее не возникает. Причиной начала воспалительного процесса является ослабление иммунной системы в результате воздействия некоторых негативных факторов:
- Длительный прием антибиотиков — нарушает микрофлору влагалища, устраняя полезные лактобактерии, которые как раз и сдерживают Кандид от чрезмерного размножения.
- Частые спринцевания без показаний вымывают полезную микрофлору.
- Пассивный образ жизни. Возникают застойные процессы в области малого таза, снижается иммунный ответ, поэтому органы становятся сильнее подвержены возникновению воспалительного процесса.
- Гормональные нарушения, например, сахарный диабет. Подобные патологии приводят к изменению микрофлоры влагалища и ускоренному росту грибка.
- Наличие скрытых инфекций во влагалище, дисбактериоза.
- Несбалансированное питание, недостаток витаминов в рационе — приводит к общему снижению иммунитета.
- Употребление в пищу простых углеводов в огромном количестве — провоцирует рост грибка.
- Плохая гигиена, ношение тесного синтетического белья. Из-за этого в промежности всегда сыро, что способствует активному размножению Кандид.
- Беременность. В это время иммунитет снижается, чтобы позволить плоду нормально развиваться. Как следствие, увеличивается риск развития молочницы.
Если молочница во влагалище не лечится своевременно и правильно, она в скором времени переходит в хроническую форму. Грибки проникают глубоко в стенки влагалища, и избавиться от них становится все труднее.
На фоне иммунодефицита грибки могут мигрировать со слизистых во внутренние органы и даже кровеносное русло. Может ли быть цистит от молочницы? Может, но такое состояние является признаком тяжелого нарушения и требует немедленного обращения к врачу.

Гораздо чаще молочница диагностируется после цистита или во время его лечения. Дело в том, что чаще всего цистит требует приема антибактериальных препаратов. Конечно, такая терапия показана при бактериальной форме заболевания.
В свою очередь, антибиотики убивают не только патогенные микроорганизмы, например, стрептококки или кишечные палочки, но и полезные палочки Дедерлейна. Это молочнокислые бактерии, которые составляют 90% микрофлоры влагалища и защищают его от развития инфекционного заболевания. Благодаря палочкам Дедерлейна на слизистой образуется кислая среда, в которой условно-патогенные микроорганизмы не могут нормально существовать.
Таким образом, лечение цистита антибиотиками, особенно сильными, приводит к возникновению дизбактериоза во влагалища. Как следствие, грибки рода Кандида начинают активно размножаться и возникает вагинальный кандидоз или молочница.
Симптомы
Спутать цистит и молочницу достаточно трудно, так как эти заболевания сопровождаются различной специфической симптоматикой. При цистите женщину беспокоят следующие неприятные ощущения:
- боли в низу живота;
- рези при мочеиспускании;
- частые позывы к мочеиспусканию, выделение мочи по каплям;
- в тяжелых случаях в моче можно увидеть гной и кровь.
Кандидозный цистит не сильно отличается от бактериальной формы заболевания, женщину беспокоят те же симптомы. А возбудителя выявляют, как правило, при обследовании.
Молочница во влагалище сопровождается следующими симптомами:
- появление творожистых выделений из влагалища белого цвета;
- выраженный запах кислятины от выделений;
- зуд и жжение в области промежности и половых губ;
- покраснение и отек вульвы.
Уролог: если хотите избавиться от цистита, чтобы он больше не вернулся, нужно всего лишь растворить Читать далее »
Если у женщины молочница и цистит одновременно, то ее будут беспокоить все вышеперечисленные симптомы.
Как лечить две болезни вместе
Если женщина подозревает у себя цистит или молочницу, либо оба заболевания одновременно — необходимо обратиться к гинекологу. Лечение цистита и молочницы одновременно комплексное. При бактериальном цистите и молочнице во влагалище назначают:
- Антибиотики для устранения бактериальной инфекции в мочевом пузыре. Препараты подбираются индивидуально. Примером такого средства будет антибиотик Монурал.
- Нестероидные противовоспалительные средства, например, Ибупрофен. Помогают снять боль, жар, оказывают противовоспалительный эффект.
- Спазмолитики, например, Но-шпа. Препараты этой группы снимают спазм гладкой мускулатуры, нормализуют отток мои и устраняют боли при цистите.
- Препараты от цистита растительного происхождения, например, Канефрон. Такие средства оказывают мочегонный эффект и снимают воспаление.
- Противогрибковые препараты местного действия в виде вагинальных таблеток, свечей. Примеры таких препаратов: Клотримазол, Нистатин и тд. Такие препараты борются с грибковой инфекцией и помогают избавиться от зуда при молочнице.
Если у женщины цистит от молочницы, и спровоцировали воспаление мочевого пузыря не бактерии, а грибки рода Кандида, то вместо антибиотиков назначают системные противогрибковые препараты в форме таблеток для перорального применения, например:
- Дифлюкан;
- Флюкостат;
- Клотримазол в таблетках и т.д.
Перечень противогрибковых средств достаточно широк, поэтому все препараты назначают строго врачом.

Чтобы избавиться от грибковой инфекции и снизить риск рецидива, не достаточно только пропить препараты. Необходимо соблюдать следующие рекомендации:
- Соблюдать диету при цистите и молочнице, отказавшись от сладкого, дрожжевой продукции, алкоголя, а также от соленого, острого, копченого и жирного.
- При цистите очень важно соблюдать постельный режим и не прекращать прием антибиотиков раньше времени. Несмотря на молочницу, очень важно допить курс до конца, иначе цистит станет хроническим.
- В период острого течения цистита и молочницы нужно соблюдать половой покой.
Профилактика молочницы и цистита
Чтобы предупредить развития цистита и молочницы одновременно, необходимо соблюдать следующие рекомендации:
- Своевременно лечить молочницу при появлении ее признаков.
- Избегать переохлаждения.
- Предохраняться презервативом, чтобы избежать ЗППП;
- Правильно питаться, чтобы иммунитет был крепким.
- Прием антибиотиков рекомендуется сочетать с противогрибковыми препаратами, а также эубиотиками. Такие средства назначает врач, поэтому о них нужно спросить у своего гинеколога.
ЧТО ГОВОРЯТ ВРАЧИ?
 Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
Доктор медицинских наук, заслуженный врач Российской Федерации и почетный член РАН, Антон Васильев:
«Занимаюсь лечением заболеваний мочеполовой системы много лет. По статистике Минздрава цистит в 60% случаев переходит в хроническую форму.
Основная ошибка — затягивание! Чем раньше начать лечение цистита, тем лучше. Есть средство, которое рекомендуется для самостоятельного лечения и профилактики цистита дома, так как многие больные не обращаются за помощью из-за нехватки времени или стыда. Это – Уреферон. Он наиболее универсален. В нем нет синтетических компонентов, действие у него мягкое, но ощутимое уже после первого дня приема. Он снимает воспаления, укрепляет стенки мочевого пузыря, его слизистую, восстанавливает общий иммунитет. Он подходит и женщинам, и мужчинам. Для мужчин будет еще и приятный бонус – усиление потенции. »
Соблюдение этих простых рекомендаций поможет избежать цистита и молочницы одновременно, а также предупредить развитие тяжелой формы кандидозного цистита.
Заключение
Цистит и молочница — это два самых распространенных заболевания женской мочеполовой системы. Нередко эти патологии встречаются одновременно, что требует срочного обращения к врачу. Только грамотная и своевременная терапия поможет избежать хронитизации заболевания и других осложнений.
Источники:
http://mycistit.ru/vid/kandidoznyj
http://urohelp.guru/mochevoj-puzyr/cistit/s-molochnicej.html
http://cistits.ru/tsistit/molochnitsa-i-tsistit.html