Как лечить цистит при панкреатите
Цистит – коварное заболевание, которое обязательно нужно лечить.
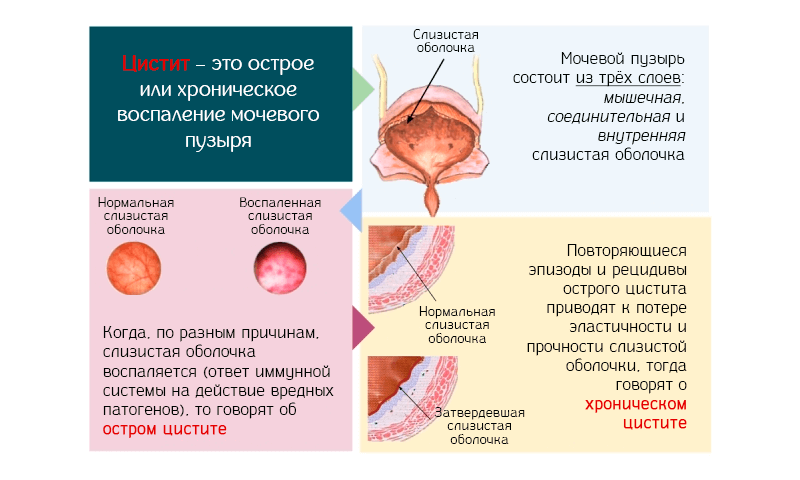
 Циститом называется достаточно неприятное заболевание, при котором воспаляется слизистая оболочка мочевого пузыря. Для развития яркой клинической картины с характерными жалобами достаточно незначительного переохлаждения организма – промоченных ног, кратковременного отдыха на холодной или сырой земле, простудного заболевания и через 6-12 часов пациент почувствует «все прелести» цистита.
Циститом называется достаточно неприятное заболевание, при котором воспаляется слизистая оболочка мочевого пузыря. Для развития яркой клинической картины с характерными жалобами достаточно незначительного переохлаждения организма – промоченных ног, кратковременного отдыха на холодной или сырой земле, простудного заболевания и через 6-12 часов пациент почувствует «все прелести» цистита.
Особенности течения цистита у мужчин и женщин.
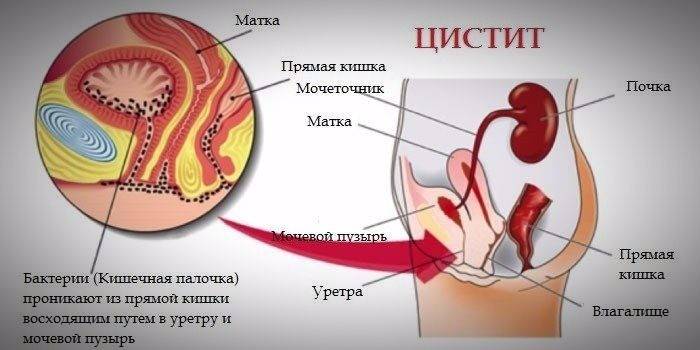
Чаще всего данное заболевание встречается у женщин, к этому предрасполагает тот факт, что мочеиспускательный канал у них короткий и относительно широкий, причем строение эпителия мочевых путей у женщин таково, что любая инфекция легко проникает через клетки покровного слоя и легко закрепляется. В восприимчивости женского организма определенную роль играют колебания гормонального фона – к проявлениям цистита предрасполагает нарастающий уровень прогестерона во второй половине менструального цикла или во время беременности.
У мужчин цистит чаще всего осложняет течение заболеваний предстательной железы (аденомы предстательной железы, простатита), при которых нарушается нормальный отток мочи, и именно попадание инфекции внутрь полости мочевого пузыря провоцирует развитие симптомов заболевания. Часто при развитии цистита у мужчин в мочевом пузыре образуются камни, которые сами по себе наносят дополнительную травму слизистой оболочке органа, и провоцирует развитие восходящей инфекции мочевыводящих путей, поэтому приходится назначать комплексное лечение всех симптомов заболевания. Дополнительная информация о протекании болезни в статье — цистит инфекция мочевых путей.
Почему цистит так сложно вылечить.
В подавляющем большинстве случаев возбудителем заболевания становится банальная микробная флора – стафилококки, стрептококки, кишечная палочка, которые обитают в организме человека и активизируются только при ослаблении защитных сил. К сожалению, необоснованное назначение антибиотиков при воспалительных и инфекционных заболеваниях приводит к тому, что эти микроорганизмы приобретают устойчивость к назначаемым препаратам. Именно поэтому для назначения эффективной противомикробной терапии рекомендуется проведение бактериологического исследования мочи, по результатам которого можно будет выявить возбудителя (в подавляющем большинстве случаев обнаруживается ассоциация микроорганизмов), но и определить – к каким именно препаратам возбудители сохранили чувствительность.
Симптомы острого цистита – повод обратиться к врачу.
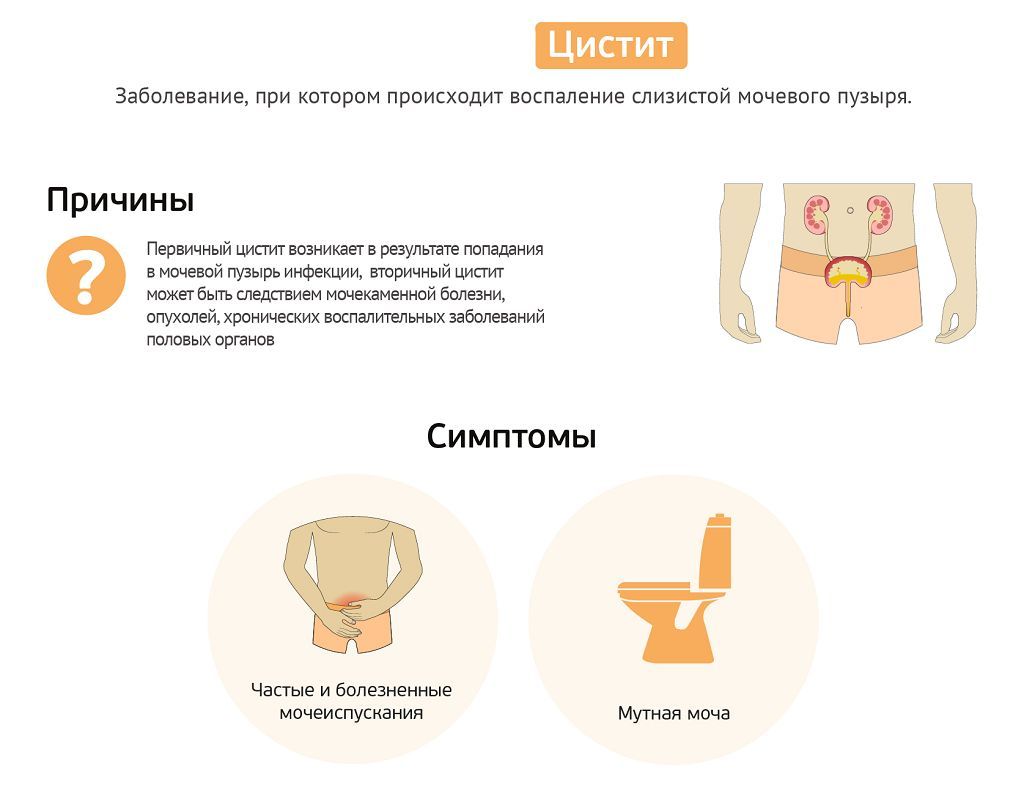
В подавляющем большинстве случаев острый цистит проявляется резкими болями внизу живота, которые усиливаются при попытке мочеиспускания, ощущением неполного опорожнения мочевого пузыря, стреляющими болями в области проекции органа. При тяжелом течении заболевания пациенты жалуются, что им не удается надолго отойти от туалета – мочеиспускание учащается до 10-15 раз за сутки. Кроме того, для такого течения цистита свойственно повышение температуры с ознобами и проливным потом, общее недомогание, боль в суставах.

При остром цистите больные могут отмечать появление необычного или неприятного запаха даже у свежевыпущенной мочи, появление в ней крови и слизи – часто попытка сдать анализы мочи приводит к тому, что за один раз нужного количества мочи собрать не удается. Даже при отсутствии лечения через несколько дней симптомы заболевания постепенно исчезнут, но источник инфекции в мочевых путях остается, и разрушительное действие инфекции на организм продолжится.
Хронический цистит – жизнь на мине замедленного действия.
Невылеченный вовремя острый цистит будет постоянным источников инфекции в мочевыводящих путях – уже через три-четыре месяца комплексное обследование выявляет признаки уретерита (воспаления мочеточников), пиелита (воспаления почечных лоханок) или пиелонефрита. Малейшего воздействия провоцирующих факторов будет достаточно для развития нового обострения заболевания – симптомы цистита будут появляться снова и снова, и при каждом новом обострении будет усиливаться поражение других отделов мочевыводящей системы.
Видео на тему:
В любом случае цистит лечить нужно, и от того, насколько настойчивым и правильно подобранным будет назначенное лечение, во многом зависит прогноз и исход заболевания.
Методы лечения цистита — комбинированная и комплексная терапия.
В подавляющем большинстве случаев врач-уролог для лечения цистита назначает комплексное лечение, в которое будет обязательно включаться назначение антибактериальных препаратов, к которым у возбудителей сохраняется чувствительность. Эти препараты назначают в возрастной дозировке и на достаточно продолжительное время – курс лечения в 2-3 дня в подавляющем большинстве случаев будет неэффективным. Для достижения надежного эффекта часто приходится назначать комбинацию двух противомикробных препаратов и принимать их не менее 7-10 дней – это гарантирует надежное уничтожение возбудителя.

В качестве противомикробных средств могут использоваться и некоторые продукты питания – при лечении цистита полезно употребление минеральных вод, отваров лекарственных растений с антисептическим действием – спорыша, медвежьих ушек, полевого хвоща, брусники, клюквенного морса, сельдерея.
Кроме лечения антибиотиками и производными фторхинолонов, которые оказывают антимикробное действие, в лечении цистита используются спазмолитические препараты – они снимают спазм сфинктера мочевого пузыря и мочеиспускательного канала. Использование этих препаратов поможет уменьшить болезненные проявления заболевания и соответственно, наладить режим работы и отдыха у пациентов.
Эффективным методом лечения цистита, особенно хронического и склонного к затяжному течению, стал активно используемый в последние годы в урологических стационарах метод инсталляции (вливания) препарата с антисептическим действием. Этот метод лечения является единственно возможным и безопасным способом лечения цистита у беременных женщин – при таком способе применения всасывание препарата и системное действие на развивающийся плод минимальное, поэтому может использоваться в любом сроке беременности.
Симптомы и лечение хронического цистита
Признаки цистита хронического зачастую выражены настолько слабо, что на протяжении нескольких месяцев, а то и лет больной просто не реагирует на тревожную симптоматику. Ситуация изменяется, когда развивается обострение, заболевание дает о себе знать ярко выраженным болевым синдром. Не желая терпеть боль, человек отправляется в медицинское учреждение за помощью.
Чтобы не упустить момент и не попасть с диагнозом: «хронический цистит» на операционный стол, стоит как можно больше узнать о признаках заболевания и методах его лечения.
Описание симптоматики
Симптомы хронического цистита знакомы многим женщинам и мужчинам. Признаки заболевания могут быть следующими:
Сильная боль в нижней части живота.
- Частые позывы к мочеиспусканию не приносящие облегчения.
- Кровь или гной в моче.
- Повышение температуры тела.
- Недомогание и жалобы на дискомфорт, возникающий при мочеиспускании.

Spot Cleaner — это специальный аппарат для вакуумной чистки кожи лица в домашних условиях. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Этими признаками характеризуется обострение хронического цистита. Если же заболевание протекает в латентной форме, то больные жалуются на легкий дискомфорт, частые позывы и резкую, но непродолжительную боль, возникающую время от времени.
Типичные признаки заболевания у женщин и мужчин
Хронический цистит симптоматика у женщин:
- появление выделений из мочеиспускательного канала, которые могут носить различный характер;
- помутнение мочи;
- боль или дискомфорт во время полового акта.
Хронический цистит у женщин диагностируется чаще, чем у мужчин. Причиной всему особенности анатомического строения. Первые признаки патологии могут появиться в самый неподходящий момент (беременность, менопауза), возникнуть на фоне приема препаратов или после проведенного гинекологического осмотра.
При этом если болезнь не лечить она быстро перейдет в хроническую форму и станет причиной гиперплазии стенок мочевого пузыря.
Хронический цистит у мужчин диагностируется реже, в большинстве случаев развитие заболевания имеет связь с патологиями в работе органов мочеполовой системы. Может развинтиться на фоне аденомы простаты, простатита и других воспалительных заболеваний органов малого таза.
Внимание! Женщины от цистита страдают в 3 раза чаще, чем мужчины.
Причины возникновения заболевания
Лечение цистита начинается с установления первопричины заболевания. Воспалительный процесс в стенках мочевого пузыря может возникнуть на фоне:
- Системного переохлаждения организма.
- Ослабления естественных защитных функций.
- Неправильного питания и злоупотребления алкогольными напитками.
- Несоблюдения правил личной гигиены.
Не так давно перенесенного инфекционного или воспалительного заболевания органов малого таза.
Симптомы цистита могут проявиться:
- при наличии заболеваний половой системы (имеются в виду венерические болезни, передающиеся половым путем);
- при хронических воспалительных процессах в организме (тонзиллит, хроническая ангина и даже кариес могут спровоцировать развитие воспаления стенок мочевого пузыря);
- при наличии камней в почках или мочевыводящих путях (конкременты могут находиться и непосредственно в мочевом пузыре);
- при частых запорах и проблемах с дефекацией.
Существует также хронический холецистит и панкреатит – эти заболевания связаны с нарушением работы предстательной железы. Но поскольку воспаление стенок мочевого пузыря носит хронический характер, оно может привести к развитию холецистопанкреатита.
У женщин признаки цистита могут появиться после гинекологического осмотра, проведенного с использованием зеркала или других манипуляций. Спровоцировать обострение заболевания может инфекция, попавшая в мочевой пузырь по восходящей, из мочеиспускательного канала или влагалища.
Методы диагностики
Диагностика хронического цистита у женщин симптомы и лечение имеют определенную связь. Но чтобы доктор смог назначить пациенту адекватную терапию, ему придется назначить пациенту ряд дополнительных обследований.
Что проводят:

- Сбор анамнеза (опрос больного по поводу жалоб).
- УЗИ почек, мочевого пузыря и мочеточников (если существует необходимость, то назначают УЗИ почек вместе с органами брюшной полости).
- Анализы мочи (общий анализ, сбор по Нечипоренко, бактериальный посев на чувствительность к антибиотикам).
- Анализ крови на ИФА (инфекционные заболевания) а также на инфекции, передающиеся половым путем.
Важно: Но не стоит думать, что цистит навсегда обосновался в организме и избавиться от него никак не получиться. Если провести грамотную и своевременную терапию, то справиться с болезнью можно.
Код заболевания по МКБ -10
По международной классификации болезни хронический цистит имеет код: N30.1
Лечить хронический цистит у женщин и мужчин начинают еще до получения результатов анализа мочи на бак посев. Это особенность терапии, которая помогает минимизировать возможные осложнения.
Лечение хронического цистита, как проводится:
- Терапия начинается с назначения антибактериальных препаратов. Впоследствии, после получения результатов анализа, лечение корректируют.
- Назначаются также противовоспалительные препараты.
- Проводятся физиотерапевтические процедуры (магнитотерапия, электрофорез и т. д.).
Пациенты часто задают вопрос: «можно ли вылечить хронический цистит?» Да, можно если при первых признаках болезни обратиться к доктору. В противном случае терапия затянется, возникнут проблемы, потребуется длительный прием медикаментов и комплексный подход к решению проблемы.
Антибактериальные препараты
При цистите лечение хронического воспалительного процесса начинается с приема антибиотиков. Врач назначает препараты широкого или узкого спектра действия.
Пациенту могут быть выписаны следующие медикаменты антибактериального действия:

- Левомицетин — препарат широкого спектра действия антибактериальной направленности. Применяется при хроническом цистите у женщин и мужчин.
- Бисептол— антибактериальное средство широкого спектра действия.
- Нитроксолин – антимикробный и антипротозойный препарат широкого спектра действия. Применяется в лечении заболеваний инфекционного и воспалительного характера.
Лечение хронического цистита антибиотиками проводится под контролем врача. Препараты принимаются курсом, продолжительность которого составляет от 7 до 12 дней. Но в некоторых случаях средства принимают от 3 до 6 недель.
Справка: В случае неэффективности одного антибиотика, его заменяют другим. Пытаясь таким способом остановить воспалительный процесс, который может стать причиной развития гиперплазии.
Растительные средства
Хронический цистит у женщин лечат более интенсивно, поскольку велик риск развития рецидива. Помимо антибактериальных препаратов, могут быть назначены следующие средства, растительного происхождения:
- Цистон— противовоспалительный препарат с диуретическим эффектом, снижающий кислотность мочи и помогающий выведению из почек песка.
- Фитолизин— растительная паста, обладающая мочегонным, противовоспалительным действием. Способствует выведению из органов мочеполовой системы конкрементов.
- Канефрон— корректирует работу почек, диуретик с противовоспалительным эффектом. В состав препарата входят только натуральные компоненты: экстракты трав и растений.
Как вылечить цистит и избежать рецидива? Для этого необходим комплексный подход к решению проблемы. С этой целью антибиотики и дополняют различными медикаментами, способными усилить эффективность терапии.
Чем лечить воспаление мочевого пузыря у мужчин, список препаратов:

- Уролесан – обладает широким спектрам действия, снижает интенсивность болевого синдрома, считается антисептиком, оказывает противовоспалительное действие.
- Простамол Уно — препарат растительного происхождения, обладает вено укрепляющим и противовоспалительным эффектом.
У мужчин лечение имеет свои особенности. Терапия проводится в несколько этапов, пациенту назначаются не только противовоспалительные, но и общеукрепляющие средства, которые корректируют работу иммунной системы.
Нетрадиционная медицина и диета
Как лечить хронический цистит травами? И какие растения помогут избавиться от признаков заболевания? Народными средствами можно усилить эффективность традиционной терапии, но только с помощью трав и растений избавиться от воспаления стенок мочевого пузыря не получиться.
Итак, какие травы и растения помогут справиться с заболеванием:

- Березовые почки, трава вероники лекарственной, душица, зверобой, петрушка.
- Крапива, мята перечная, семена льна, толокнянка, фенхель.
- Ромашка аптечная, можжевельник, брусничник, фиалка трехцветная.
Хронический цистит лечение его можно проводить с помощью обычного почечного чая, который продается в аптечной сети.
Правила питания
Диета при хроническом цистите занимает не последнее место при проведении комплексной терапии. Соблюдение определенных правил питания помогает улучшить работу организма и быстрее справиться с признаками заболевания.
Диета при цистите запрещает употреблять в пищу следующие продукты:
- стоит отказаться от кофе, для мужского организма этот напиток особенно вреден;
- не пить алкоголь, по крайней мере, в период лечения антибактериальными препаратами;
- сладкую газированную воду она раздражает почки и печень;
- отказаться придется от копченой и жареной пищи;
- не есть соленые огурцы, капусту, грибы, снизить количество потребляемой соли до минимума;
- заменить жареную свинину отварной индейкой или курицей.
Требуется ввести в рацион свежие фрукты и овощи, кисломолочные продукты. Нежирную, желательно красную рыбу.
Принципы комплексной терапии
Как вылечить хронический цистит? Для этого придется следовать всем предписаниям врача:
- Соблюдать диету, отказаться от употребления алкоголя и других запрещенных продуктов.
- Принимать медикаменты, прописанные врачом, не прекращать пить таблетки, до тех пор, пока их не отменит доктор.
- Усиливать традиционную терапию народными средствами.
Подобное лечение отличается результативностью. Комплексный подход поможет навсегда забыть о цистите и больше не возвращаться к проблеме.
Профилактика
Проявлениям болезни нередко предшествует неблагоприятный фактор, который и провоцирует обострение. Чтобы как можно реже сталкиваться с циститом, рекомендуется проводить профилактические процедуры.
В рамках профилактики врачи советуют:

- 2 раза в год пить витамины;
- следить за состоянием иммунной системы;
- не пренебрегать правилами личной гигиены;
- для женщин 1 раз в год проходить обследование у гинеколога, для мужчин у уролога;
- не злоупотреблять алкоголем, питаться правильно;
- при наличии сопутствующих заболеваний, заниматься их лечением.
В рамках профилактических процедур рекомендуют, принимать препараты натурального происхождения 1–2 раза в год.
Возможные осложнения
Пожалуй, самым тяжелым осложнением можно считать рак мочевого пузыря, который возникает вследствие гиперплазии стенок органа.
На фоне длительного течения воспалительного процесса мочевой пузырь изменяется. На его стенках появляются язвы. Сам орган становится меньше, сжимается.
Кроме того, бактерии могут двигаться по восходящей. Таким способом, попадая в почки и вызывая их воспаление (пиелонефрит). Хронический пиелонефрит сопровождается изменением структуры органов, приводит к развитию почечной недостаточности.
Холецистопанкреатит — осложнение цистита?
Острый и хронический холецистопанкреатит — заболевание, которое характеризуется комплексом симптомов, возникших на фоне нарушения процесса переваривания жиров. Возникает в том случае, если поджелудочной железой выделяется недостаточное количество ферментов и желчи.
Внимание! Панкреатит и холецистит могут выступать как причины возникновения заболевания. Особенно если холецистит протекает с образованием камней в желчном пузыре.
Панкреатит (воспаление поджелудочной железы) при определенных обстоятельствах возникает на фоне течения воспалительного процесса в организме. Бактерии, поразившие мочевой пузырь могут передвигаться в организме человека, по восходящей и нисходящей линии вызывая воспаление близлежащих органов.
При попадании патогенной микрофлоры в поджелудочную железу велик риск развития осложнений.
Панкреатит возникает не только при систематическом употреблении алкоголя и жареной пищи. Об этом не стоит забывать.
Лечить хронический панкреатит придется на протяжении всей жизни. Это заболевание склонно к рецидиву и может дать о себе знать в любой момент. Если не соблюдать диету и не принимать медикаменты, то начнется некроз поджелудочной железы.
Хронический холецистопанкреатит характеризует себя следующими признаками:
- Боль в нижней части живота.
- Тошнота и рвота.
- Расстройства пищеварения различного характера.
- Снижение веса и аппетита.
- Вздутие живота.
- Посинение кожных покровов в области пупка.
У цистита и холецистопанкреатита есть один общий симптом — боль в нижней части живота. В остальном признаки заболевания различны. Но дифференцировать патологии под силу только врачу.
Выводы
Хронический цистит – весьма опасное заболевание. Его лечение носит длительный характер и проходит с переменным успехом. Не стоит забывать и о том, что воспаление стенок мочевого пузыря может стать причиной онкологии. Чтобы через несколько лет не столкнуться с раком «лицом к лицу» нужно заниматься лечением цистита здесь и сейчас, не откладывая это дело в долгий ящик.
Методы и способы лечения панкреатита
По статистике, в России распространенность хронического панкреатита составляет 27–50 случаев на 100 000 человек. В европейских странах этот показатель несколько ниже — 25–26 человек [1] . Но растет число заболевших острым панкреатитом: до середины 50-х годов ХХ века такая форма заболевания встречалась достаточно редко, а на сегодня в нашей стране фиксируется около 36–40 случаев на 100 000 жителей [2] . Острый панкреатит диагностируется примерно у 2,5–11,8% от общего количества больных с острыми заболеваниями брюшной полости, поступивших в стационар [3] . Мировая тенденция также оставляет желать лучшего — ежегодно панкреатит поражает 8–10 человек из 100 000 [4] .
Формы панкреатита и их особенности
Так что же такое панкреатит и в чем его опасность для заболевшего? Медицинские издания определяют панкреатит как воспалительное заболевание, вызванное целым рядом причин и поражающее ткани поджелудочной железы — органа, ответственного за выработку пищеварительного сока. Специалисты выделяют две отдельные формы панкреатита в зависимости от клинической картины заболевания и причин, его вызвавших.
Острый панкреатит. При этой форме заболевания воспаление вызывает ферментативный аутолиз: ферменты активизируются непосредственно в поджелудочной железе и их воздействие поражает именно ее ткани — возникает так называемое самопереваривание. В основе заболевания лежит повреждение ацинозных клеток, повышенная выработка пищеварительного сока и нарушение его нормального оттока в двенадцатиперстную кишку. Под действием липазы — фермента, расщепляющего жиры, — возникает жировая дистрофия тканей, а трипсин, отвечающий за переваривание белков, провоцирует отек и некроз клеток железы. В результате возникает значительное поражение органа, в тяжелых случаях сопровождающееся нагноением, фиброзом, абсцессами. При длительном воздействии пищеварительных ферментов поражение распространяется на находящиеся рядом органы, ткани и кровеносные сосуды.
Хронический панкреатит характеризуется наличием периодов обострений и ремиссий. Гастроэнтерологи выделяют две стадии этого заболевания. На начальной стадии симптоматика иногда весьма незначительна, больного ничто не беспокоит. Продолжаться эта стадия может несколько лет, но при отсутствии должного лечения она обязательно сменяется второй стадией, на которой нарушения в работе органа становятся ярко выраженными, а симптомы начинают беспокоить больного постоянно. Постепенно развивается недостаточность поджелудочной железы — ткани больного органа замещаются соединительной тканью, неспособной вырабатывать панкреатический сок и, соответственно, ферменты. Ферментная недостаточность ведет к серьезным нарушениям в работе всей пищеварительной системы.
Следует отличать обострения хронического панкреатита от острой формы заболевания, хотя клиническая картина у них схожа. При обострении также может развиваться некроз тканей железы, вызывающий острую боль и требующий скорейшего медицинского вмешательства. Правильный диагноз может поставить только врач.
Симптомы и причины панкреатита
Причины развития заболевания могут быть весьма разнообразными, и в соответствии с ними специалисты выделяют два типа панкреатита — первичный и вторичный (реактивный).
Первичный панкреатит развивается из-за поражения тканей самой железы. Основными причинами, по которым это происходит, являются следующие:
- злоупотребление алкоголем и табаком: по некоторым данным, в России эта причина провоцирует заболевание в 25–50% случаев, а в мире — от 30 до 95% [5] ;
- травмы живота, хирургические вмешательства и некоторые диагностические процедуры — такие, как неумело проведенная эндоскопия;
- неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков;
- интоксикация пищевыми продуктами, химическими веществами;
- генетическая предрасположенность;
- неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи.
Вторичный (реактивный) панкреатит всегда возникает на фоне основного заболевания желудочно-кишечной системы. Самой частой причиной, по статистике, является желчнокаменная болезнь. Вызвать вторичный панкреатит способны и вирусные гепатиты, дизентерия, сепсис, сахарный диабет, муковисцидоз, глистные инвазии в желчевыводящих путях. Лечение вторичного панкреатита всегда связано с лечением основного заболевания.
Симптоматика заболевания зависит от его формы. При остром панкреатите главным симптомом является сильная боль, локализованная в правом или левом подреберье либо принимающая опоясывающий характер. Иногда боль не устраняется даже с помощью медикаментов и может спровоцировать болевой шок и потерю сознания. Приступ длится от часа до нескольких суток. Среди прочих симптомов отмечают тошноту и рвоту, не улучшающую самочувствие, повышение температуры до 38°С и более, учащение пульса, снижение артериального давления, появление желтого налета на языке, напряжение передней брюшной стенки, приступы диареи, потливость.
При хроническом панкреатите в стадии ремиссии симптомы обычно не выражены или выражены слабо, но в случае обострения они напоминают приступ острого панкреатита. Боль в этом случае локализуется в тех же местах: в правом или левом подреберье, в области лопатки, грудины, иногда иррадиирует в спину или в область сердца. Спровоцировать приступ может употребление алкоголя, жирной или острой пищи. Снижение боли наблюдается при наклоне вниз или приседании на корточки. Помимо боли обострение хронического панкреатита характеризуется метеоризмом, диареей, тошнотой и рвотой.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Лечение панкреатита в зависимости от формы заболевания
Лечебные мероприятия зависят от формы заболевания. Лечение острого панкреатита и обострения его хронической формы должно проводиться только в условиях стационара под наблюдением врача. Основными назначениями в этом случае являются голод в течение нескольких дней, холод на область живота и покой. Для снятия боли возможно назначение спазмолитиков, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу. При возникновении угрозы жизни пациента проводится хирургическая операция по удалению некротизированных участков железы или полному удалению органа.
Хотя любая форма заболевания приводит к возникновению ферментной недостаточности, в острый период панкреатита противопоказан прием любых ферментных препаратов. При хроническом панкреатите в стадии ремиссии для устранения симптомов ферментной недостаточности врачи обычно рекомендуют проведение ферментной терапии, назначают пациенту препараты на основе панкреатина. В них, как правило, содержится липаза, протеаза, альфа-амилаза, трипсин, химотрипсин. С помощью этих ферментов поддерживается способность организма переваривать пищу и усваивать из нее все необходимые питательные вещества.
Действие ферментных препаратов постепенно купирует и болевой синдром. Это связано с механизмом обратного торможения выработки ферментов, поскольку панкреатин в лекарственной форме, поступающий в достаточном количестве в просвет двенадцатиперстной кишки, приводит к инактивации холецистокинин-релизинг-фактора, что способствует снижению холецистокинина в крови и в панкреатической секреции (по принципу обратной связи). Это снижает аутолиз, внутрипротоковое давление и ослабляет болевые ощущения, обеспечивая поджелудочной железе функциональный покой на время терапии.
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять в пищу целый ряд продуктов, особенно острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Группы препаратов при лечении панкреатита
При медикаментозном лечении панкреатита используются сразу несколько групп препаратов:
- Спазмолитики для купирования болевого синдрома.
Недопустимо принимать спазмолитики без назначения лечащего врача больше двух дней, поскольку препараты этой группы могут вызвать серьезные побочные эффекты.
- Ферментативные препараты (только в период ремиссии).
- Блокаторы H2-рецепторов для снижения выработки соляной кислоты и обеспечения покоя поджелудочной железы.
- Антациды для снижения кислотности в желудке и создания защитного слоя на его слизистой.
- Антибиотики широкого спектра действия для предотвращения инфицирования омертвевшей ткани поджелудочной железы и окружающих органов и предотвращения осложнений — панкреонекроза, сепсиса, перитонита.
- Холинолитики для блокирования болевых ощущений через снижение панкреатической секреции.
- Противорвотные для облегчения общего состояния больного, устранения обезвоживания организма.
- Желчегонные (только в период ремиссии!) для устранения застоя желчи, отечности железы, снижения функциональной нагрузки на орган, улучшения пищеварения.
- Антипротеазные препараты для инактивации ферментов поджелудочной железы (принимают только в первые несколько суток заболевания!).
Назначение любых медикаментов и порядок их приема должны проводится только врачом в зависимости от степени поражения органа, силы болевого синдрома и общего состояния пациента. Самолечение такого заболевания, как панкреатит в любой его форме, может привести к необратимым последствиям — от формирования абсцессов и начала кровотечений вплоть до летального исхода.
Панкреатические ферменты в доступной форме
Препараты панкреатина сегодня представлены в виде нескольких лекарственных форм, из которых самой доступной для организма являются микрогранулы. В качестве примера такого препарата можно привести современное средство Микразим®. В его состав входит натуральный панкреатин животного происхождения в виде кишечнорастворимых пеллет размером менее 2 мм.
Твердая желатиновая капсула освобождает микрогранулы в желудке под действием соляной кислоты. Небольшой размер гранул позволяет им полностью смешиваться с пищей и вместе с ней легко перейти в двенадцатиперстную кишку, а далее — в тонкий кишечник, где и происходит процесс переваривания. Микразим® — препарат быстрого действия, поскольку его максимальная активность фиксируется уже через 30 минут после растворения оболочки микрогранул. Как только ферменты выполнили свою задачу, они теряют активность и полностью выводятся из организма естественным путем, не попадая в кровоток.
Действие активного вещества Микразим® аналогично действию натуральных ферментов, вырабатываемых человеческим организмом, — протеазов, липазов и амилазов, расщепляющих белки, жиры и углеводы, которые поступают в ЖКТ вместе с пищей.
Препарат Микразим® назначается при диагностировании у пациента ферментной недостаточности, вызванной одной из форм панкреатита в стадии ремиссии, после удаления поджелудочной железы, при метеоризме, запоре, диарее… Принимать препарат рекомендуется и тем, кто не имеет диагностированных заболеваний ЖКТ, но из-за нарушения режима питания нуждается в нормализации пищеварения.
Противопоказаниями к приему Микразима® являются индивидуальная непереносимость компонентов, входящих в состав препарата, острая форма панкреатита, обострение хронической формы заболевания.
Ферментотерапия препаратом Микразим® должна назначаться лечащим врачом, поскольку доза приема подбирается индивидуально на основе анамнеза, возраста пациента, формы заболевания и выраженности его симптомов. Принимают Микразим® перорально с достаточным количеством жидкости. Разжевывать или размельчать микрогранулы не стоит — механическое воздействие нарушает их оболочку, защищающую ферменты от желудочного сока, и может снизить лечебный эффект.
Препарат выпускается в дозировках 10 000 и 25 000 ЕД.
* Регистрационный номер препарата Микразим® в Государственном реестре лекарственных средств — ЛС-000995 от 18 октября 2011 года, переоформлен бессрочно 16 января 2018 года. Лекарственный препарат включен в перечень ЖНВЛП [6] .
Источники:
http://zdorovushko.ru/bolezni/cistit-bolezn/
http://dinlab.ru/urologiya/simptomy-i-lechenie-hronicheskogo-tsistita
http://www.kp.ru/guide/lechenie-pankreatita.html