Как размножаются бактерии при цистите
Причины возникновения, симптомы и лечение бактериального и небактериального цистита
 Воспаление мочевого пузыря считается одной из самых распространенных патологий мочеполовой системы, особенно у женщин.
Воспаление мочевого пузыря считается одной из самых распространенных патологий мочеполовой системы, особенно у женщин.
Оно может возникать по ряду провоцирующих факторов, отличаться по интенсивности симптомов, а также возникать по причине бактериального инфицирования или распространения небактериального заражения. Определить вид цистита важно на этапе диагностики, так как от этого зависит дальнейшая схема лечения.
Почему возникает бактериальное воспаление
Цистит бактериального типа возникает наиболее часто, характеризуется попаданием различных бактерий на поверхность мочевика. Инфекция проникает в ткани через уретру, иногда «спускается» через другие органы, например, почки.
 У женщин заражение через мочеиспускательный канал является распространенным путем заражения из-за особенностей строения уретры, она кроткая и относительно широкая по сравнению с мужской.
У женщин заражение через мочеиспускательный канал является распространенным путем заражения из-за особенностей строения уретры, она кроткая и относительно широкая по сравнению с мужской.
Спровоцировать развитие бактерий могут множество провоцирующих факторов. Из основных причин возникновения бактериального воспаления мочевика можно выделить:
- Развитие гинекологических, венерических заболеваний половых органов.
- Несоблюдение интимной гигиены, что приводит также и к распространению бактерий из прямой кишки.
- Дисбактериоз, нарушения микрофлоры влагалища.
- Снижение иммунитета. Это отражается на защитных функциях слизистой, которая теряет свою естественную способность противостоять бактериям.
- Незащищенный половой акт. Есть риск не восприятия и другой флоры, и прямого инфицирования.
Более точные причины, к тому же их может быть несколько, может определить специалист после проведения диагностики, исследования мочи, мазка, крови.
Какие бактерии вызывают инфекцию мочевого пузыря
При лечении цистита важно определить, какие именно бактерии начали развиваться на слизистой, так как для каждого вида есть свой перечень антибактериальных средств. Инфицирование может произойти разнообразными микроорганизмами и патогенными паразитами, вот некоторые из них:
- уреаплазма;
- микоплазмы;
- кишечная палочка;
- хламидии;
- энтерококки;
- гонококки;
- стафилококки.
Вышеперечисленные виды бактерий являются не единственными, но по статистике одними из распространенных.
Основные признаки бактериального типа болезни
При остром бактериальном воспалении появляются типовые симптомы цистита. Особенно интенсивно они ощущаются после полового акта, в период мочеиспускания. К основным признакам можно отнести:
- Боль при мочеиспускании, особенно в начале и при завершении процесса.
- Зуд и жжение. Такая реакция тканей характерна при распространении бактерий на поверхности половых органов, раздраженных не только воспалением мочевика, но и текущими гинекологическими заболеваниями, например, развитием уреплазмы.
- Кровь, слизь сгустки гноя в моче.
- Изменение цвета мочи, присутствие специфического неприятного запаха.
- Тянущие боли внизу живота.
Если инфекция была спровоцирована со стороны ЖКТ, то возможно появление запоров, диареи. При острых стадиях наблюдается повышение температуры, тошнота, озноб.
Клиническая картина небактериального воспаления
 Отличие небактериального цистита заключается в провоцирующем воспаление факторе. Это не бактерии, а уже простейшие микроорганизмы, грибки, вирусы, паразиты, новообразования в виде опухолей.
Отличие небактериального цистита заключается в провоцирующем воспаление факторе. Это не бактерии, а уже простейшие микроорганизмы, грибки, вирусы, паразиты, новообразования в виде опухолей.
Если сравнивать симптоматику этих двух видов цистита, то существует некоторая разница. Для небактериального воспаления мочевого пузыря характерно:
- частое мочеиспускание, более 10 раз в день или намного чаще (нормой считается до 7);
- выделение небольшого количества мочи, несмотря на позыв и усилие;
- присутствие крови в моче;
- появление неестественных выделений, например, в виде слизи.
В ряде случаев отмечается не сильно выраженный болевой синдром.
Как проводится диагностика?
Диагностические мероприятия направлены не только на идентификацию самого заболевания, но и на определение причин. Будет ли это бактериальный или небактериальный цистит, зависит дальнейший комплекс лечения. Диагностика включает следующие процедуры:
 Анализ мочи. Это общее исследование, а также дополнительные, включая бакпосев.
Анализ мочи. Это общее исследование, а также дополнительные, включая бакпосев.- Анализ крови.
- УЗИ. Обследуется не только мочевик, но и другие органы малого таза.
- Цистография или рентген с контрастным веществом.
- МРТ и КТ, если есть подозрения на нейрогенную причину заболевания.
- Для женщин может быть назначен мазок на флору.
Комплексное обследование дает информацию о стадии поражения мочевика, провоцирующих факторов, что и станет основой для дальнейшего терапевтического курса.
Как лечатся патологии?
Несмотря на схожую симптоматику, оба вида цистита могут лечиться с некоторыми отличиями. Так как мероприятия направлены на устранение причины, то выписанные препараты будут отличаться по своему действию.
Особенности лечения бактериального типа заболевания
При бактериальном цистите назначаются антибиотики широко спектра действия, активное вещество которых способно устранить выявленные микроорганизмы. Лечение проводится комплексное, в него входят следующие мероприятия:
- Прием антибиотиков. Обязательно назначается антибиотик, в составе которого есть активное вещество, способное устранить обнаруженные бактерии. При сопутствующих инфекционных заболеваниях может быть рекомендован препарат направленного действия, например, отдельно для лечения уреаплазмоза или другой патологии параллельно развивающейся с циститом.
- Прием спазмолитиков. Для снятия болевых ощущений, нормализации мочеиспускания.
- Противовоспалительные или НПВС. Препараты только снимают симптомы воспаления, но не лечат его.
- Физиотерапия при купировании острой стадии.
- Фитопрепараты. Можно принимать уже готовые урологические сборы и препараты или воспользоваться рецептами народной медицины.
Терапия небактериальной формы патологии
Для цистита небактериального вида терапия немного отличается в зависимости от первопричин. Если спровоцировал воспаление вирус, то выбираются противовирусные, в случае обнаружения паразитов – специальные средства, способные уничтожить локализацию заражения.
Цистит, спровоцированный грибками, например, Кандида, не вылечить без правильно подобранного противогрибкового средства. При новообразованиях на стенках мочевого пузыря принимается решение о методах удаления опухоли, предотвращения заражения соседних тканей.
Для лечения также назначаются антибиотики, но более направленного действия, чем при бактериальном. Кроме этого, назначают:
- медикаментозное лечение основной причины заболевания, антибактериальные препараты – для устранения воспаления;
- обезболивающие препараты;
- физиотерапевтические мероприятия, включая прямое воздействие антибактериальными растворами на слизистую мочевика;
- терапию растительными препаратами по согласованию с врачом.
При любых видах цистита рекомендована диета. Она включает достаточное количество жидкости, исключение острой пищи, полуфабрикатов, специй, алкоголя и другой пищи, напитков, которые могут дополнительно раздражать мочевой пузырь. Ограничение может коснуться и продуктов, влияющих на микрофлору, в частности грибки быстрее размножаются, если пациент употребляет много мучного, выпечки.
Несмотря на множество народных способов лечения цистита, пренебрегать консультацией врача, профессиональной диагностикой не нужно. Настои, отвары в большинстве случаев помогают уменьшить симптомы, усилить мочегонные функции, но полностью справиться с бактериями или другими патогенными микроорганизмами, не способны.
Профилактические мероприятия
Вероятность возникновения цистита любого типа зависит в основном от образа жизни человека. Полностью предупредить появление воспалений мочевика невозможно, но есть правила, помогающие снизить риск дисфункций мочеполовой системы:
- Качественная и регулярная интимная гигиена. Применять нужно специальные средства для гигиены деликатных зон, так как в их составе есть антибактериальные компоненты, нормализующие микрофлору. Все эти показатели напрямую влияют на состояние слизистой половых органов, способность отторгать бактерии из вне.
- Следить за регулярным опорожнением мочевого пузыря, кишечника. Застойные явления мочи вызывают бактериальные поражения.
- Избегать переохлаждения органов малого таза, своевременно лечить простудные и вирусные заболевания.
- Защищенный секс с непроверенным партнером. Передаваемые инфекции половым путем, даже не венерического характера, способны спровоцировать воспаления мочевого пузыря.
- Периодическое посещение гинеколога или уролога, особенно при уже перенесенном цистите, учащенном мочеиспускании.
- Сбалансированное правильное питание, физические нагрузки, минимизация алкоголя, вредных продуктов.
Цистит небактериального и бактериального вида поддается эффективному лечению, главное – своевременно его диагностировать. При раннем развитии заболевания применяется щадящая терапия, курс не более двух недель, меньшая вероятность рецидивов. Запущенные стадии грозят серьезными осложнениями не только в сфере мочевыводящей системы, но и в целом для всего организма.
Бактериальный цистит у женщин: лечение
Среди болезней мочевыделительной системы у женщин лидирующее место занимает бактериальный цистит. Вызывают его болезнетворные и условно-патогенные микроорганизмы, попавшие во внутреннюю среду мочевого пузыря. Способствует развитию воспаления низкий иммунитет в сочетании с другими факторами риска.
Причины
Женская уретра имеет форму короткой воронки. Это увеличивает риск проникновения в мочевик бактерий из ануса и влагалища. Их слизистая содержит большое количество условно-патогенной микрофлоры, которая при снижении иммунной защиты может провоцировать бактериальный цистит у женщин.  Наиболее распространены следующие виды бактерий:
Наиболее распространены следующие виды бактерий:
- Кишечная палочка входит в состав естественной микрофлоры кишечника. Это палочковидная бактерия, относящаяся к семейству энтеробактерий. В желудочно-кишечном тракте ее рост сдерживается лакто- и бифидобактериями. Попав на слизистую мочевого пузыря, микроорганизм начинает активно размножаться, и скоро появляются симптомы острого цистита.
- Сапрофитный стафилококк постоянно присутствует на кожных покровах половых органов и мочевыводящих путей. При падении уровня иммунитета провоцирует развитие цистита и нефрита.
- Стрептококки – бактерии цепочковидной формы. Они являются составным звеном микрофлоры дыхательных и пищеварительных путей. При снижении защитных сил организма становятся агрессивными и могут вызывать мочеполовые инфекции.
- Клебсиеллы имеют устойчивость к большому количеству антибактериальных препаратов. Они представляют значительную опасность, хоть и относятся к разряду условно-патогенной микрофлоры.
Абсолютно-патогенные бактерии вызывают цистит при наличии в организме очагов хронической инфекции.
В зависимости от месторасположения источника, существует несколько путей развития воспалительного процесса: восходящий (контактно-бытовой или половой), нисходящий (из почек и мочеточников), эндогенный (с током крови или лимфы).
- Хламидии – внутриклеточные паразиты. Проникнув в клетку, они начинают активно размножаться, разрушая ее стенки. Поражают хламидии наружные и внутренние половые органы, дыхательные пути, внутреннюю поверхность сосудов, синовиальную оболочку суставов.
- Уреоплазма – одноклеточный болезнетворный микроорганизм – разновидность микоплазм. При попадании в мочевые пути провоцирует воспаление слизистой оболочки.
- Бледная трепонема относится к классу спирохет. Имеет спиралевидную форму, поэтому легко проникает в организм через слизистую оболочку половых органов. Является возбудителем сифилиса, может провоцировать гнойный цистит.
- Палочка Коха или микобактерия туберкулеза очень устойчива в окружающей среде. Является причиной развития генитального туберкулеза.
Факторы риска
Существует целый ряд факторов риска, при наличии которых увеличивается вероятность появления первых симптомов цистита:
- нарушение правил личной гигиены;
- возрастные гормональные нарушения в организме;
- длительное пребывание на холоде в осеннее-зимний период;
- проблемы с дефекацией (запоры);
- начало половой жизни или смена полового партнера.
Гнойный цистит может появиться как осложнение внутренних болезней (фолликулярной ангины, хронического тонзиллита, пиелонефрита, вагинита и множества других).
Классификация
Специалисты различают несколько форм бактериального цистита у женщин. Существует ряд критериев, по которым производится классификация.
По характеру течения
По характеру течения острый бактериальный цистит подразделяется на первичный и вторичный. Первичный — возникает как самостоятельное заболевание. Возбудитель проникает в уретру с половых органов, грязного белья. Вторичный — представляет собой осложнение какого-либо внутреннего воспаления. Инфицирование может происходить гематогенным или лимфогенным путем.
По виду патогенного возбудителя
По виду патогенного возбудителя можно выделить специфическую или неспецифическую форму заболевания. Для этого надо определить, какие бактерии вызывают цистит.
Специфический цистит вызывают определенные бактерии, присущие только данному виду воспаления. Это специфические патогенные микроорганизмы (гонококки, трихомонады, хламидии).
Неспецифический цистит возникает при воздействии условно-патогенных микроорганизмов, получивших возможность активизации в благоприятных для себя условиях.
Небактериальный цистит имеет несколько другую природу. Это могут быть грибковые и вирусные инфекции, опухолевые процессы, аутоиммунные заболевания, паразиты.
По характеру патологических изменений
В зависимости от вида морфологических изменений стенок органа выделяют следующие формы недуга:
- Катаральный – характеризуетсяотеком слизистой оболочки, наличием гнойного налета.
- Геморрагический – протекает с нарушением кровеносных сосудов. Оно проявляется повышенной кровоточивостью, а в тяжелых формах – отторжением пораженных участков.
- Кистозный – характеризуется образованием многочисленных кист, представляющих собой скопление лимфоидной ткани.
- При язвенной форме образуются множественные язвы и свищи. Рубцевание проходит с деформацией стенок органа и уменьшением его объема.
- Гангренозная форма опасна образованием омертвевших участков. Инфекция может проникать в забрюшинное пространство, создавая риск развития перитонита.
- При интерстициальном цистите нарушается целостность подслизистого слоя, после чего происходит уплотнение и сморщивание ткани, уменьшается размер органа.
Хронический цистит, имеет длительный характер течения, поэтому вызывает особенно сильные структурно-функциональные изменения стенок мочевого пузыря.
Симптомы
При бактериальном цистите симптомы обычно ярко выражены, за короткое время достигают своего пика. Обычно наблюдаются следующие нарушения:
- Учащение позывов при уменьшении количества мочи в порции. Пациентку беспокоит режущая боль в начале и конце акта мочеиспускания. При спазме детрузора (мышечной оболочки органа) может наблюдаться недержание мочи.
- Общая интоксикация организма. Она сопровождается повышением температуры тела, слабостью, бессонницей. Отсутствие лихорадки свидетельствует о низком уровне иммунитета.
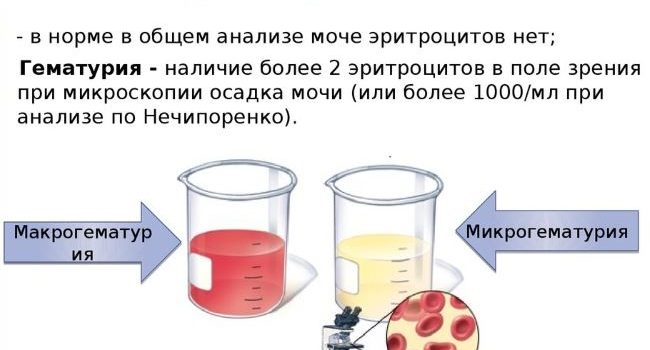
- Лейкоцитурия (увеличение количества лейкоцитов) и гематурия (увеличение количества красных кровяных телец) в моче. Эти показатели говорят о прогрессировании воспалительного процесса.

Хронический бактериальный цистит симптомы имеет менее выраженные. Периоды обострений сменяются ремиссиями, во время которых признаки воспаления практически отсутствуют.
Диагностика
Острое течение воспалительного процесса определяется на основании данных анализа и оценки лабораторных исследований мочи и крови. О нем свидетельствует большое количество белых кровяных телец, присутствие постгеморрагической анемии (если процесс сопровождается кровотечением), высокая скорость оседания эритроцитов. В моче определяется лейкоцитоз, наличие осадка при отстаивании, наличие неприятного запаха.
Для того чтобы узнать, какие бактерии вызывают цистит, необходимо провести бактериологический посев мочи. Пробу помещают в благоприятные условия, позволяющие микробам быстро размножаться. Это исследование помогает определить схему лечения, подобрать нужный препарат в необходимой дозе.
Обязательно назначают ультразвуковое исследование почек и мочевого пузыря. Оно позволяет выявить степень инфицирования, наличие сопутствующих заболеваний.
Цистоскопия и цитография нужны для выявления характера морфологических изменений стенок мочевого пузыря. Если вызывает цистит у женщин опухолевый процесс, то перед началом лечения берут участок ткани на биопсию для исключения злокачественного новообразования.
Лечение
При бактериальном цистите лечение назначают по результатам проведенной диагностики. Обязательно учитывается характер возбудителя, индивидуальные особенности организма, наличие сопутствующих заболеваний.
Лечение бактериального цистита невозможно без применения антибиотиков. Наиболее эффективны препараты из группы нитрофуранов или фторхинолов (Фурадонин, Ципрофлоксацин). Беременным и кормящим женщинам назначается фосфомицина трометамол (Монурал) однократно. Хороший эффект при лечении мочеполовых инфекций оказывают также препараты из группы пенициллинов и цефалоспоринов (Агументин, Цефиксим).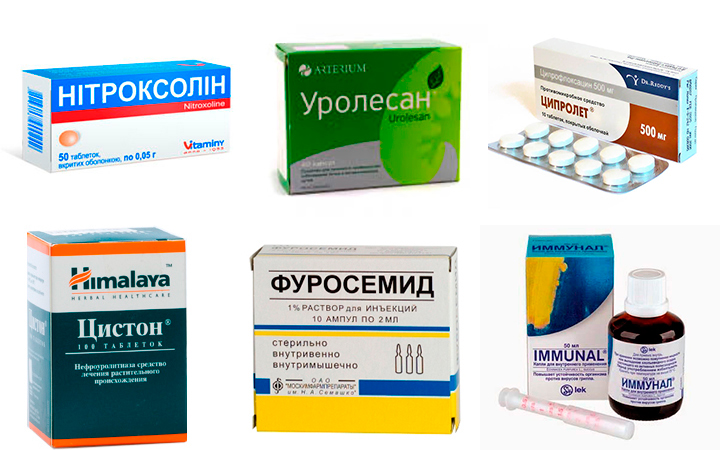
Нестероидные противовоспалительные средства помогают облегчить общее состояние организма, снять болевые ощущения, купировать воспаление. Врачи рекомендуют принимать их в виде ректальных свечей, чтобы исключить риск раздражающего воздействия на слизистую желудка (Индометацин, Метилурацил, Генферон).
Диуретики. Эти средства увеличивают количество вырабатываемой мочи (Диакарб, Фуросемид). Бактерии, вызывающие цистит, постепенно вымываются из мочевого пузыря, что препятствует дальнейшему распространению инфекции.
Иммуномодуляторы. Укрепление иммунной системы будет способствовать скорейшему купированию воспаления, предотвращению рецидивов (Уро-Ваксом, Гепон).
Больной рекомендуется в период терапии соблюдать щадящую диету, увеличить количество потребляемой жидкости, включить в рацион кисели и морсы, приготовленные из лесных ягод с мочегонным эффектом (брусника, клюква). Полезен будет и витаминный отвар шиповника.
Основные меры профилактики бактериального цистита сводятся к тщательному соблюдению правил личной гигиены. Не менее важно избегать ситуаций, ведущих к нарушению работы иммунной системы (регулярные переохлаждения, частые стрессы, сидячий образ жизни, переедание). Эти два фактора представляют собой основные причины цистита. Устранив их, можно свести риск заболевания к минимуму, а, значит, сохранить здоровье мочеполовой системы на долгие годы.
Бактериальный вид цистита
Самой частой и достаточно известной проблемой среди урологических заболеваний, является цистит. Характеризуется развитием инфекционно-воспалительных реакций в слизистой выстилке резервуарной моче-пузырной полости, вследствие различных провокационных факторов. Инфицирование проявляется вариациями различного генезиса, но так как в своем большинстве (в 70%), инфицирование обусловлено бактериальными микроорганизмами, то бактериальный цистит (БЦ) считается наиболее распространенным видом данной патологии.
Генезис и механизм развития бактериальной формы
Ведущая роль в развитии воспалительных процессов в тканях МП принадлежит микробам – УПМ (условно-патогенной микрофлоре). Бактерии, вызывающие цистит, относятся к представителям различных групп микроорганизмов – стафилококкам, стрептококкам, энтерококкам, различным штаммам кишечной флоры, хламидиям и трихомонадам.
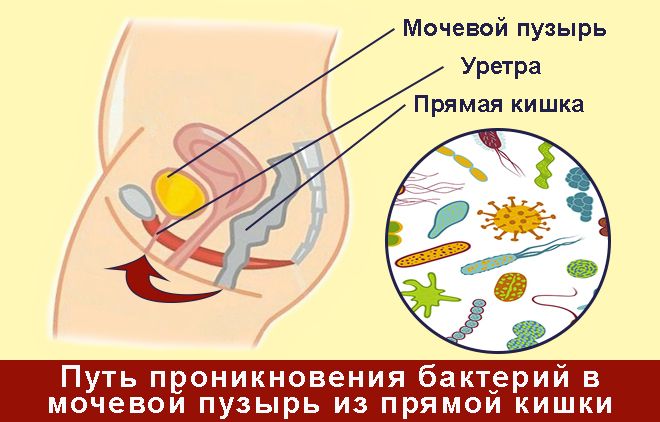
Их проникновение в моче-пузырный орган происходит различным путем:
- восходящим (доминирующим у женщин) из аногенитальной и периуретральной области через уретру;
- из верхнего отдела мочеточника и почек – нисходящим путем;
- с током лимфы и через моче-пузырные стенки – лимфогенным и контактным путем из рядом расположенных инфекционных очагов.
Независимо от того, какие бактерии вызывают цистит, одного лишь их наличия недостаточно. Для внедрения микробной инфекции в здоровый организм необходимо наличие предрасполагающих факторов: структурных и морфологических изменений, либо функциональных расстройств в органе – от нарушений различных функций природной фагоцитарной защиты слизистой оболочки и слущивания ее эпителия, до изменений кислотности мочи и снижения ее антибактериальной активности.
Основные естественные механизмы защиты МП обусловлены:
- Регулярным и полным опорожнением от мочи резервуарной полости пузыря, так как ее застой, это отличная среда для бактериального размножения.
- Целостностью эпителия слизистого покрова.
- Крепким местным фагоцитозом (иммунной защиты).
Факторами риска развития бактериальной инфекции являются:
- дисфункции в процессах мочеиспускания, приводящие к нарушению оттока урины;
- снижение иммунных функций;
- влияние гипотермии (переохлаждения);
- наличие когнестии в области малого таза (застой крови);
- инфекционные процессы гинекологического характера и в почках;
- МКБ, роды и беременность;
- гормональные нарушения и воздействия ионизирующих излучений;
- манипуляционных процедур эндоуретрального и эндовезикального характера.
БЦ — проявление у мужчин
Воспалительные реакции в моче-пузырных тканях бактериального характера у мужской половины пациентов, как первичное проявление, возникают довольно редко. Возможны лишь, как непредвиденное состояние обусловленное: наличием алиментарных нарушений в виде развития авитаминоза, либо белкового голодания, что проявляется стойкими признаками расстройства мочеиспусканий. А также, присутствием инородных включений (конкрементов) в резервуарной полости МП.
В остальном, развитие бактериального цистита, как правило, проявляется в виде вторичной формы патологии, вследствие наличия каких-либо заболеваний урологического характера.
БЦ — проявление у женщин
Частоте развития бактериальной формы цистита, женщины обязаны своей анатомической предрасположенностью (особым строением уретры), облегчающей внедрение бактерий в пузырную полость, и природной зависимостью здоровья от секреции гормонов, которые при определенном нарушении баланса служат отличным провоцирующим фоном для начала развития различных заболеваний половой и мочевыводящей системы.
В процессе всего жизненного цикла, гормоны в организме женщин выполняют роль «строгого контролера», следящего за состоянием мочеполовых органов – уретры, эпителиального покрова пузырного резервуара и мочеточников, контролируя тонус и динамику микций. Любой дисбаланс в гормональной секреции способен привести к нарушениям оттока урины.

К тому же, при абсолютно всех гинекологических заболеваниях, в той, либо иной мере, отмечаются изменения в мочевыводящей системе. При гинекологических патологиях воспалительного характера, реакции очаговых воспалений затрагивают и мочевыводящую систему. Частая причина – воспалительное поражение слизистой влагалища (кольпит) или гарднереллез (бактериальный вагиноз).
Спровоцировать БЦ способно множество факторов:
- Последствия дефлорации (лишение девственности) и активный секс.
- Периоды месячных, беременности и родов (15% замужних женщин страдают в этом периоде почечными патологиями и моче-пузырной дисфункцией).
- Пубертатный период и климакс.
Основные признаки заболевания
Симптомы бактериального цистита у мужчин и женщин аналогичны. Проявляются:
- малыми порциями частых мочеиспусканий;
- болезненными микциями;
- мутностью урины и неприятным запахом;
- нарушениями прозрачности мочи;
- возможным наличием в моче кровавых включений;
- императивными позывами к микциям и невозможностью их сдерживания.
Следует отметить, что симптомы бактериального воспаления моче-пузырных тканей не проявляются интоксикационными признаками (гипертермией тела, слабостью, суставной и мышечной болью). Любые из вышеперечисленных признаков, даже появившихся в неполном составе, требуют детального обследования, помощи специалиста и принятия соответствующих мер по лечению.
Методы обследования
Признаки бактериального цистита проявляются абсолютно одинаково, несмотря на то, какая бактериальная флора послужила возбудителем (кстати, их может быть сразу несколько). Поэтому, диагностический поиск направлен на выявление конкретного патогена для назначения правильной и эффективной терапии.
- Ряд лабораторных исследований крови и мочи (общий, клинический и бактериологический мониторинг).
- Посев и молекулярный ПЦР анализ на выявление фрагментов возбудителя и сопутствующих (возможно наследственных) патологий.
- УЗИ и (при необходимости) рентгенологическое обследование моче-пузырного резервуара.
- При затянувшемся воспалительном процессе (более полутора недель) – биопсия.
- После купирования воспаления, возможно проведение цистоскопии или цистографии.
Бывает и такое, что бактериальный возбудитель не выявляется вовсе, хотя все признаки указывают на БЦ. В таких случаях диагностируется, так называемый «стерильный» — небактериальный цистит цистит и два последних пункта в списке диагностики, применяются в обязательном порядке, чтобы уточнить характер заболевания и степень структурных изменений в моче-пузырных тканях.
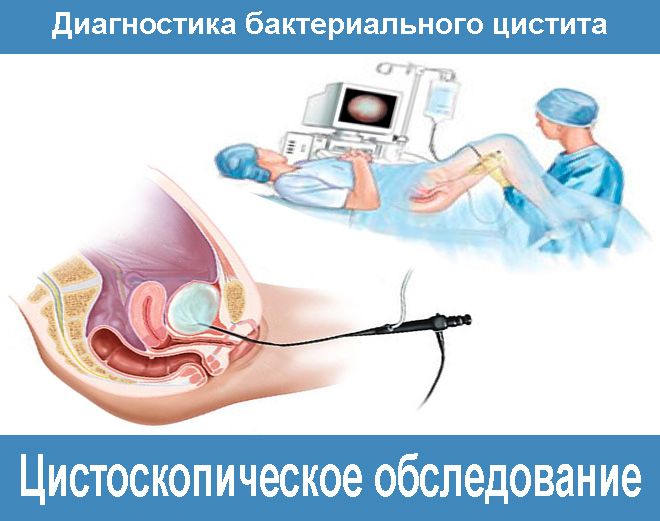
Проводится дифференциальная диагностика для исключения:
- туберкулезного поражения МП;
- злокачественных новообразований;
- наличие острого уретрита, либо уретрального синдрома;
- признаков вульвовагинита.
Тактика лечения БЦ
Если диагностирован бактериальный цистит, лечение включает индивидуальный подбор комплексной терапии, согласно клинических проявлений заболевания, выявления патогена и его резистентности к определенным препаратам. Тактика лечения состоит из назначений:
- противовоспалительных препаратов и антибиотикотерапии;
- средств обезболивающего и спазмолитического свойства – в таблетках, инъекциях, либо суппозиториях;
- проведения санации воспалительных очагов;
- купирования различных факторов (функциональных и органических) приводящих к нарушениям свободного оттока урины;
- коррекции сексуальных (воздержание не менее недели) и гигиенических факторов, режима питья и диеты;
- фитотерапевтического лечения и иммуномодулирующих средств.
Базовым лечением считаются антибиотики. Курс лечения индивидуальный, не превышающий обычно семи дней приема «Амоксициллина», «Нолицина», «Ампициллина», «Сульфадиметоксина», «Фурагин», «Уросульфана», «Фурадонина». Иногда, в начале заболевания, достаточно едино разового приема препарата «Монурала», который, по отзывам пациентов, очень эффективен, так как угнетает различные штаммы бактериальной инфекции.

Для купирования болевой симптоматики назначаются спазмолитики, противовоспалительные и обезболивающие средства в виде «Диклофенака», «Но-шпы», «Папаверина», «Кетанола», «Баралгина», «Ибупрофена» и пр. такие негормональные препараты из группы НПВП (нестероидных противовоспалительных препаратов) хорошо устраняют неприятную симптоматику при микциях.
Их применение возможно лишь в виде ректальных суппозиториях (свечах), так как побочное действие таблеток отражается на слизистой ткани желудка, что способствует развитию гастрита или язвенной болезни.
Чтобы обеспечить хорошее промывание резервуарной полости пузыря, вымыть из него бактерии и попутно провести профилактику осложнений – пиелонефрита, рекомендуются к применению средства мочегонного свойства – «Фуросемида», «Канефрона» или «Манитола», либо, как альтернатива, травяные чаи из ягод клюквы, брусники, шиповника.
Для эффективного поглощения бактерий и обеспечения активации моче-пузырного фагоцитоза, для быстрого восстановления организма, назначаются иммуностимуляторы и витаминные комплексы. Как дополнение к основному лечению допускаются, согласованные с врачом, методики народного лечения, с применением отваров и настоек на лекарственных травяных сборах.
Рекомендуем ознакомиться с частыми видами проявления цистита:
Немаловажный пункт в комплексном лечении бактериального цистита у женщин занимают гигиена и диета. Игнорирование элементарными правилами гигиены зачастую является предрасполагающим фактором бактериального заражения через белье, общие предметы гигиены, полотенца и т. д.
Диета при БЦ
Грубый, раздражающий слизистые ткани рацион питания сведет все попытки лечения «на нет». Коррекция диеты должна отвечать некоторым правилам:
- Рацион должен включать оптимальное количество полезных веществ, соответствующих достаточному питанию организма и его энергетическим потребностям – исключения переедания и голода.
- В рационе не должна присутствовать еда, провоцирующая замедление кишечной перистальтики и пищеварительных расстройств, провоцирующих дополнительную внутреннюю нагрузку на органы.
- Весь рацион питания должен состоять из трех разовых приемов – завтрака, обеда и ужина, но с возможными промежуточными перекусами для утоления голода и снижения последующих порции приема в обед или ужин.
- В меню не должно быть раздражающих продуктов (кислых, соленых, жареных, копченых).
- В рационе должны присутствовать – блюда из нежирного и легкоусвояемого мяса и рыбы в отварном или тушеном виде, каши, желательно гречневая и овсяная, приготовленные на воде, умеренное количество хлебобулочных изделий, низкой жирности молочнокислые продукты, не содержащие ароматических добавок и консервантов.
- Овощи и фрукты, обладающие мочегонным свойством.

Своевременное обращение к врачу и соблюдение всех его рекомендаций, значительно повышает шанс полного и быстрого выздоровления, без хронизации заболевания и развития опасных осложнений.
Источники:
http://urohelp.guru/mochevoj-puzyr/cistit/bakterialnyj-i-nebakterialnyj.html
http://1labhealth.ru/tsistit/sposobyi-lecheniya/bakterialnyiy-tsistit-u-zhenshhin-lechenie.html
http://mycistit.ru/vid/bakterialnyj