Кистозный цистит с плоскоклеточной метаплазией
Метаплазия слизистой мочевого пузыря при хроническом цистите
Причины метаплазии слизистой мочевого пузыря у женщин
В последние годы можно говорить о существенном изменении как клиники хронического цистита у женщин всех возрастов, так и подходов к его лечению. Одной из серьезных проблем является метаплазия слизистой мочевого пузыря, участки которой обнаруживаются у 72% женщин с расстройством мочеиспускания (Long E.D. и соавт., 1983; Mueller S.C. и соавт., 1987). Метаплазия слизистой мочевого пузыря всегда расположены в области треугольника Льето, начинаются с отдельных небольших пятен, которые постепенно сливаются, покрывая полностью или частично «коркой подтаявшего снега» мочепузырный треугольник. Такая четкая привязанность метаплазии слизистой к месту может объясняться тем, что мочепузырный треугольник и влагалище происходят из одной эмбриональной ткани, а участки метаплазии являются гормонозависимыми, изменяясь при беременности и фазах менструального цикла.
Механизм влияния метаплазии слизистой мочевого пузыря
Метаплазия слизистой мочевого пузыря может быть аномальной реакцией на воспаление мочевого пузыря, раздражая область мочепузырного треугольника. Она становится местом наименьшего сопротивления для инфекции, так как бактериям легче прилипать или пенетрировать на этом участке, чем на нормальном уротелии. Электронная микроскопия показала ослабленную герметичность метаплазированного эпителия для мочи. В отличие от переходного эпителия, плоскоклеточный эпителий испытывает недостаток плотных межклеточных соединений, следовательно, моча может проникать в подслизистый слой и вызывать воспалительные изменения (Morgan R.J. и соавт., 1975). Соответственно раздражаются болевые рецепторы в мочепузырном треугольнике с последующим развитием ирритативной симптоматики.
Диагностика метаплазии слизистой мочевого пузыря
В 2004–2009 гг. нами обследованы 242 женщины в возрасте от 20 до 79 лет, страдавшие хроническим циститом более 2-х лет. У 134 (55%) пациенток наблюдались симптомы гиперактивного мочевого пузыря, вплоть до ургентной инконтиненции. Выраженная лейкоцитурия отмечалась только у 44 (18%) больных. При цистоскопии не было выявлено воспалительных изменений в области дна, верхушки и стенок мочевого пузыря. В большинстве случаев обращала на себя внимание выраженная трабекулярность детрузора. В то же время слизистая мочепузырного треугольника и шейки мочевого пузыря была «как снегом» покрыта белым налетом, четко отграниченным от нормальной, негиперемированной остальной слизистой. Гистологическое исследование таких участков показало признаки хронического, очагового, слабо выраженного цистита, с выраженной и распространенной реактивной плоскоклеточной метаплазией эпителия переходного типа, очаговым склерозом собственной пластинки слизистой оболочки.
Лечение метаплазии слизистой мочевого пузыря
Большинство женщин ранее получали неоднократные курсы антибактериальной, в том числе и этиотропной, терапии и инстилляций противовоспалительных препаратов. Эффективность лечения была слабой и кратковременной. При бактериологическом исследовании мочи у 32% пациенток не выявлено роста микрофлоры, только в 30% случаев обнаруживалась E. Coli, в остальных случаях (38%) определялась другая, в том числе смешанная инфекция. Всем пациенткам была выполнена лазерная абляция слизистой мочевого пузыря излучением лазера АЛПХ-01 (длина волны 940 нм, мощность 25 Вт) эндоскопически, под внутривенной или спинальной анестезией. Использовались либо прямой световод, либо, что облегчает выполнение операции, световод типа Side Focus, направляющий излучение под прямым углом. Все операции прошли без осложнений, в послеоперационном периоде не наблюдалось макрогематурии, не требовались катетеризация мочевого пузыря, антибактериальная терапия и обезболивание. Через несколько дней после операции отмечалось исчезновение дизурии, сокращение частоты позывов к мочеиспусканию, снижение их императивности, уменьшение ноктурии.
Результаты лечения метаплазии слизистой мочевого пузыря
Спустя месяц происходит гладкая эпителизация слизистой шейки мочевого пузыря без рубцов, характерных для электрорезекции. Результаты лечения с цистоскопическим контролем прослежены в сроки от 3 до 24 мес у 166 (69%) больных. У 9 (4,1%) пациенток в течение года отмечены рецидивы заболевания, потребовавшие повторной операции. В остальных случаях отмечен стойкий положительный эффект, исчезновение имевшейся симптоматики, нормализация анализов мочи.
Рекомендации по лечению метаплазии слизистой мочевого пузыря
Такая активная лечебная тактика, направленная на хирургическое удаление измененной слизистой мочевого пузыря, довольно широко применяется урологами. Чаще используется лазерная абляция слизистой мочевого пузыря , чем электрокоагуляция. Мы считаем, что лазерное воздействие предпочтительнее, поскольку лазерная абляция мочевого пузыря, с одной стороны, подавляет гиперактивность множества рецепторов, расположенных в шейке мочевого пузыря, значительно уменьшая ургентную симптоматику, с другой, не вызывает рубцевания слизистой.
Таким образом, при метаплазии слизистой шейки мочевого пузыря метод лазерной абляции мочевого пузыря может быть с успехом использован в комплексном лечении хронического цистита у женщин.
+7 (916) 657-27-89 – доктор Горохов Алексей Валерьевич
Лейкоплакия (метаплазия, паракератоз) мочевого пузыря: Определение и распространение, Причины, Факторы риска, Симптомы и признаки, Диагностика, Лечение
Многие считают, что современная медицина почти не имеет белых пятен в виде неизвестных заболеваний, сложных диагнозов, и непонятных клинических ситуаций. Может быть, и будет открыт какой-нибудь новый вирус, новая инфекционная болезнь, но среди таких широко известных нозологических форм, как пиелонефрит, цистит, уретрит, вряд ли можно найти что-нибудь неисследованое. Однако это не так. Такая болезнь, как лейкоплакия мочевого пузыря, даже сейчас считается самым непонятным, малоизученным процессом этого органа, и часто ее диагноз просто заменяется банальным «хроническим циститом». Лейкоплакия шейки мочевого пузыря — что это такое?
Определение и распространение
Типичная клиническая ситуация, которая позволяет заподозрить лейкоплакию — это длительные и стойкие жалобы на дизурические расстройства и хроническую тазовую боль, особенно у молодых женщин. При проведении диагностической цистоскопии больше, чем у половины таких пациенток обнаруживаются особые изменения структуры слизистой мочевого пузыря, которая и называется лейкоплакией. Поэтому вполне можно лейкоплакию называть и перерождением, только доброкачественной природы. Вот что врач видит при цистоскопии (на рисунке ниже).
Это слово переводится как «бляшка белого цвета» с греческого, хотя она может быть и других оттенков. У этих бляшек довольно четкие контуры и всегда неровные края. Иногда они сплошь устилают изнутри слизистую. Впервые этот феномен, сначала названный холестеатомой, был обнаружен, в массовом количестве, по данным аутопсий, в 1861 году. Тогда не знали точно характера патологического процесса, но было ясно, что иногда (почти всегда у женщин) почему-то возникают аномальные зоны.
Современное определение, вооруженное успехами гистологии и морфологии говорит, что лейкоплакия пузыря – это замещение слизистой особыми, патологическими клетками, которые подверглись перерождению, или метаплазии. Лейкоплакия — это метаплазия мочевого пузыря, точнее, его отдельной части, шейки. Именно эта локализация встречается чаще всего.
Это метаплазия носит плоскоклеточный характер, и покровный слой эпителия подвергается ороговению, и поэтому напоминает кожные чешуйки. Отсюда перламутровый или желтоватый цвет. Метаплазия, отграниченная от нормальной и здоровой слизистой, кроме ороговения, имеет особый гистохимический маркер – ее клетки перестают продуцировать гликоген. Следует четко представлять себе, что метаплазия, или как иначе говорят, паракератоз мочевого пузыря, является гистологическим диагнозом, и для его подтверждения необходимо проведение биопсии. Иначе нельзя увидеть и определить измененный эпителий.
Никакими другими способами выставить диагноз перерождения нельзя. Кроме этого следует помнить, что это заболевание не является злокачественным, и по всем международным классификациям эту патологию относят к изменениям эпителия неопухолевого характера. Большинство исследователей считают, что лейкоплакия не склонна к злокачественному перерождению и превращению в опухоль.
Встречаются ли где-нибудь другие участки слизистой, подверженные этому процессу, кроме небольшого участка слизистой мочевого пузыря у женщин? Да, встречаются. Метаплазия — это универсальный процесс, и он не связан с тем фактом, что слизистая обслуживает мочевыводящие пути. Он может также встречаться на слизистой заднего прохода и прямой кишки, во рту, в области зева и шейки матки. Ниже – типичная картина перерождения в атипичном месте.
Несколько реже лейкоплакия встречается в барабанной перепонке, а также слизистой, выстилающей придаточные пазухи носа. Значительно реже встречается лейкоплакия уретры у представителей сильного пола. Вообще, перерождение слизистой — это женская патология, и она связана со многими причинами. Рассмотрим их подробнее.
Причины
Мы кратко определили, что это — лейкоплакия мочевого пузыря. Теперь попытаемся разобраться, почему возникает это нарушение структуры эпителия. Отчего клетки перестают продуцировать гликоген и начинают ороговевать? Достоверно известно, что в перерождении клетки проходят стадии, и они всегда строго последовательны, и встречаются всегда.
Первая стадия — плоскоклеточная модуляция, вторая — собственно метаплазия, а на третьей стадии присоединяется ороговение, или кератинизация. Учёные «сломали немало копий» в поисках причины. Были предложены теории, связанные с нарушением эмбрионального развития и генетической предрасположенностью. Дискутировалась роль гиповитаминоза, прежде всего витамина А, а также роль различных специфических инфекционных процессов, сифилиса и туберкулеза.
В начале нашего века считали главным процессом, запускающим метаплазию, воспалительное поражение, которое считалось главной причиной. Но в настоящий момент доказано, что процесс метаплазии, хоть и сопровождается незначительным отёком и расширением сосудов в глубине ткани, но метаплазия — процесс совсем не воспалительного характера.
На волне подъема онкологии считали лейкоплакию факультативным предраковым заболеванием. Но в течение более чем полвека клинических наблюдений не было выявлено ни одного достоверного случая перерождения лейкоплакии в рак. Лейкоплакия и рак мочевого пузыря не связаны. Достаточно посмотреть, как прорастает опухоль вглубь стенки пузыря. Метаплазия сделать это не в состоянии.
Начиная с восьмидесятых годов прошлого столетия, накопились убедительные данные, что причиной являются урогенитальные инфекции, которые вызываются хламидиями, гонококками, уреаплазмой, трихомониазом, генитальным герпесом. Многочисленные исследования, проведенные у молодых женщин с урогенитальным инфекциями и инфекционным циститом, выявили, что стойкий уретральный (дизурический) синдром может впоследствии трансформироваться в метаплазию.
Этот процесс запускают возбудители заболеваний, передающихся половым путём. Они инициируют альтерацию, или повреждение эндотелия мочевого пузыря. Достаточно коварным явился тот факт, что при развитии выраженной метаплазии самих бактерий и возбудителей уже не обнаруживается. Поэтому некоторые исследователи делают вывод, что урогенитальная инфекция только лишь запускает процесс повреждения эндотелия и метаплазию, а в дальнейшем плоскоклеточная метаплазия мочевого пузыря
уже течет по своим законам, вне зависимости от инфекции. Таким образом, даже полное излечение по всем правилам от урогенитальных инфекций уже не спасает от запущенного в работу механизма метаплазии.
Считается, факторы патогенности, антигены и микробные токсины разрушают структуру гликозаминогликанов слизистой, повышая проницаемости мембран клеток эндотелия.
Основной путь — это проникновение возбудителей из уретры в пузырь из половых органов. Просто потому, что у женщин уретра значительно короче, у них перерождение бывает намного чаще. Теперь становится понятным эктопическое возникновение процесса в иных местах, и даже в пазухах черепа и полости внутреннего уха. Если возбудитель находится в крови, то он может нарушать структуру слизистой в любом месте. И в этом случае чаще всего речь идет об общей хламидийной инфекции. Каковы факторы риска?
Факторы риска
К основным факторы риска, облегчающие появление симптомов плоскоклеточного перерождения мочевого пузыря, относят следующие:
- незащищенный секс, беспорядочная половая жизнь, многочисленные партнеры;
- различные гормональные расстройства, из которых первым является низкий уровень эстрогенов в период менопаузы;
- эндокринная патология;
- низкий иммунитет, и наличие персистирующей в организме инфекции;
- «тлеющие» процессы в органах мочевыводящей системы – пиелонефрит;
- аномалии развития мочеточников, уретры и пузыря. Последний фактор риска просто облегчает инфицирование. Как правило, у пациентов с аномалиями структуры мочевыводящих путей довольно часто развивается застой мочи.
Типичным симптомом лейкоплакии мочевого пузыря является длительно текущее, и необъяснимое дизурическое расстройство. Рассмотрим клинику этого заболевания поподробнее.
Симптомы и признаки
Есть большое сходство симптомов плоскоклеточного перерождения и длительно текущего цистита. Часты типичные случаи, когда пациентка длительно и безуспешно лечится от цистита, а затем, в конце концов, ей проводится цистоскопия и выставляется диагноз лейкоплакии, подтвержденный гистологическим исследованием. Типичными симптомами лейкоплакии шейки мочевого пузыря заслуженно считаются:
- частое мочеиспускание — 52% случаев;
- дискомфорт в надлобковой области — 79%;
- болезненность при мочеиспускании;
- императивные позывы;
- наличие небольшого количества крови в конце струи мочи. Этот феномен называется терминальной гематурией.
Позывы «на низ» особо беспокоят в ночное время, а боли возникают как при переполнении (ноющие и тянущие), так и после облегчения (жгучие). Также в некоторых случаях женщина жалуется на прерывистую струю и ощущение неполного опорожнения. Таковы типичные симптомы метаплазия мочевого пузыря. Как видно, у цистита симптомы очень похожи на перерождение, но в поликлиниках почти никогда про нее не думают, поскольку урологи «завалены» огромным количеством циститов.
Диагностика
Нужно запомнить самое главное: без проведения уретроцистоскопии и биопсии выставить этот диагноз невозможно. Необходимо придерживаться диагностического алгоритма:
- вначале требуется прием гинеколога, стандартное обследование;
- нужно провести диагностику ЗППП. Исследуются стандартные мазки, как из уретры, так и шейки матки. Это Ифа и ПЦР, с помощью которых выявляются возбудители заболеваний, передающихся половым путём: ВПЧ, генитального герпеса. Причем данные анамнеза не имеют значения, ведь инфекции могут иметь латентное и бессимптомное течение;
- у пациентки определяются важнейшие гормоны: эстрадиол, пролактин, прогестерон, ФСГ;
- проводится так называемое уродинамическое исследование. Оно включает в себя исследование свойств струи мочи, урофлоуметрия, цистометрия, профилометрия уретры;
- на последнем этапе диагностики, когда имеются все данные за очаговые изменения структуры слизистой мочевого пузыря, проводится эндоскопическое исследование и выполнение биопсии.
Тем, кто не знает, что это такое – урофлоуметрия и подобные методы, можно сказать, что это современные способы точного расчета функции мочевыводящих путей на основе физиологии и гидродинамики.
Таким образом, женщине не нужно бояться, что ее тут же «схватят» и начнут проводить инвазивное исследование. Вначале нужно обычное посещение гинеколога с осмотром и взятием мазков, затем следует провести УЗИ органов малого таза, сдать анализы и только лишь затем приступать к вышеперечисленным методам исследования. Следует учитывать, что анализы на заболевания, передаваемые половым путем лучше делать при обострении и наличии жалоб, в период ремиссии они могут быть ложноотрицательными, если использовать только мазки на бактериологическое исследование или ИФА. Именно поэтому рекомендуется ПЦР как наиболее точный и чувствительный способ диагностики.
Осторожно: псевдолейкоплакия!
Иногда врачи, никогда не видевшие плоскоклеточное перерождение, ошибочно принимают за неё беловатый и рыхлый налет, которые они видят при цистоскопии на поверхности слизистой мочевого пузыря на фоне выраженного отека и воспаления при цистите. Это налет — вовсе не лейкоплакия, просто слизистая покрывается плоским эпителием, но никакого ороговения и нарушение гликогенообразования гистологически не обнаруживается.
Такие области налета могут быть у женщин просто с гормональными расстройствами безо всяких факторов риска. В том случае, если у пациентки с таким налётом существуют характерные жалобы, то это симптомы хронического цистита и длительно текущего воспаления, а вовсе не перерождения. Следует понимать, что настоящая лейкоплакия требует гистологического подтверждения, очаги являются четко ограниченными, а если встречаются только элементы метаплазии в виде рыхлого налета, то диагноз перерождения ставить не правомочно.
Тем более, нельзя при наличии такого белого налета сразу же приступать к оперативному лечению, и удалять этот участок при помощи трансуретральной резекции или других методов. Подобная тактика неприменима, и признана порочной, ведь в данном случае причиной белого налета будет являться выраженное воспаление, а проведении любого, даже малоинвазивного вмешательства на фоне воспаления может привести к осложнениям и формированию рубцов.
Главным средством постановки диагноза является гистологическое исследование и выявление нарушения синтеза гликогена и ороговение, или паракератоз эпителия. Только тогда диагноз метаплазии и перерождения будет правильным.
Как лечить лейкоплакию мочевого пузыря?
Лечение
Не следует думать, что лечение перерождения слизистой мочевого пузыря является обязательно оперативным. В мочевой пузырь вводятся инстилляции растворов гиалуроновой кислоты с целью нормализации комплекса гликозаминогликанов, смеси с гепарином, проводятся комплекс физиотерапевтических вмешательств, применяются препараты, нормализующие кровоток в слизистой оболочке мочевого пузыря, например, Трентал и пентоксифиллин.
В том случае, если у пациенток были выявлены различные гормональные нарушения, то необходимо лечение у гинеколога-эндокринолога, вплоть до заместительной гормональной терапии. В случае обнаружения возбудителей инфекционных заболеваний, требуется полноценное лечение — антибактериальная или противовирусная терапия, иммуномодулирующее лечение.
Если у пациентки выявляются те или иные расстройства мочеиспускания, например вялая струя мочи, низкая скорость мочеиспускания, снижение емкости мочевого пузыря, то показана терапия специфическими альфа адреноблокаторами (фентоламин, троподифен) а также антихолинергическими средствами и спазмолитиками. В том случае, если сопутствующие заболевания удалось купировать, все половые инфекции вылечены, гормональный фон приведён в норму, но при этом лейкоплакия всё равно сохраняется, так же как и жалобы, то лечение метаплазии мочевого пузыря проводится хирургическим путём.
Лечение лейкоплакия мочевого пузыря оперативным путем — это транс уретральная резекция и трансуретральная коагуляция, при этом второй метод оперативного удаления элементов гиперкератоза является более предпочтительным, поскольку переходный эпителий быстрее восстанавливается, так же, как и сроки нормализации мочеиспускания. При резекции же всё-таки удаляется часть слизистой оболочки, а при коагуляции она сохраняется.
Обычно рецидивов при правильно проведенном, поэтапном лечении лейкоплакии в мочевом пузыре не возникает.
Обычно требуется диспансерное наблюдение: в среднем, 6 месяцев у уролога и гинеколога. Во время этапа диспансерного наблюдения необходимо постоянно мониторить гормональный фон, наличие инфекционных процессов, и проводить уродинамическое исследование. Через 6 месяцев требуется по показаниям проведение смотровой цистоскопии с возможной диагностической биопсией.
Заключение
Лейкоплакия мочевого пузыря и ее лечение, своевременные методы диагностики являются своеобразной лакмусовой бумажкой, по которой можно видеть отношение к пациентам в коммерческих клиниках и в государственных. В государственных поликлиниках практически в 100% случаев при наличии характерных для лейкоплакии жалоб начинается длительное и бессистемное лечение цистита у терапевта, и пациентка длительное время лишена возможности попасть к урологу, провести необходимые исследования и начать лечение.
Плоскоклеточная метаплазия мочевого пузыря: симптомы, лечение и прогноз
Существуют разные патологии мочевого пузыря. Одной из самых малоизученных и тяжелых является плоскоклеточная метаплазия. Это предопухолевое состояние.
Плоскоклеточная метаплазия мочевого пузыря — что это
Лейкоплакию (либо плоскоклеточную метаплазию) мочевого пузыря описали еще 120 лет назад. В переводе с греческого болезнь означает белая бляшка. Она встречается не только в органах мочевыделительной системы, но и на слизистых шейки матки, рта, барабанных перепонках, вульвы. Заболевание больше характерно для женщин детородного возраста. Патология до конца еще не изучена.
Плоскоклеточная метаплазия мочевика – воспаление органа хронического течения, которое сопровождается образованием избыточного количества эпителиального слоя. Внутренняя полость пузыря в норме покрыта эпителием, который устойчив к агрессивному воздействию урины. У здорового человека эпителий регулярно обновляется. Благодаря этому сохраняется правильное функционирование органа. При определенных обстоятельствах эпителий мочевика повреждается. В дальнейшем отдельные участки начинают покрываться ороговевшим слоем.
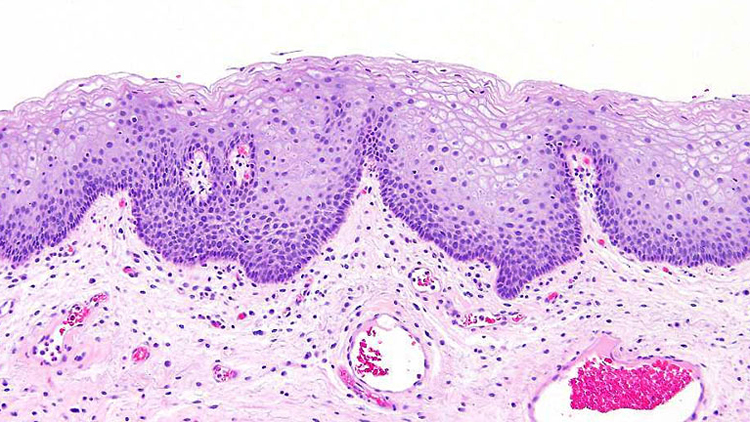
Причины
Поскольку патология малоизученна, точная причина ее появления не установлена. Медики связывают возникновение болезни с нарушением развития мочевого пузыря, которое происходит еще на стадии формирования плода в утробе матери. Ученые такое заключение сделали на основании того, что заболевание обычно диагностируется у пациентов с аномальным строением и развитием мочевыводящей системы.
Лейкоплакия развивается на фоне:
- Ведения беспорядочной половой жизни.
- Эндокринных болезней.
- Воспалительного процесса в органах мочевыведения.
- Хронического течения цистита.
- Мочекаменной болезни.
- Травмирования органа, наличия в нем инородных тел.
- Воспаления в органах, далеко расположенных от мочевика. Так, ангина, кариес могут спровоцировать лейкоплакию.
- Длительного стресса.
- Инфекции в организме.
Симптомы
Клиническая картина плоскоклеточной метаплазии пузыря зависит от формы заболевания. Лейкоплакия бывает эрозивной, бородавчатой и плоской. В первом случае наблюдаются множественные участки язвенного поражения, во втором – сильное ороговение. Плоская форма долгое время себя не проявляет. Бородавчатая и эрозивная характеризуются выраженными признаками.
Проявления метаплазии схожи с признаками уретрита, цистита. У больного наблюдаются:
- Частые ложные позывы в туалет.
- Ноющие и тянущие боли в зоне лобка, иррадиирущие в спину.
- Жжение и рези при мочеиспускании.
- Наличие кровяных примесей и хлопьевидного осадка в урине.
- Постоянное чувство наполненности пузыря.
- Дискомфорт, боль во время полового акта.
Диагностика
Для постановки диагноза и подбора схемы лечения доктор проводит опрос и осмотр пациента, назначает ряд обследований. Например:
- Анализ урины по Нечипоренко.
- Иммунограмму.
- Биохимию урины.
- УЗИ.
- Биопсию.
- Общий анализ урины.
- Цистоскопию.
- Бакпосев мочи.
- Анализ на ИППП.
Цистоскопия считается главным диагностическим методом обнаружения лейкоплакии. Ее выполняют путем введения в полость пузыря эндоскопа. Способ позволяет увидеть белесые бляшки на фоне воспаленной и гиперемированной слизистой. Когда урина проникает под такую бляшку, воспаление усиливается.
Вторым обязательным диагностическим методом считается биопсия. Способ заключается в том, что берется часть бляшки и отправляется на гистологическое исследование. Если метаплазия кератинизирующая, обследование показывает слущивающийся эпителий, покрытый кератиновым слоем. Вероятность плоскоклеточной метаплазии в этом случае равна 42%. Период преобразования клеток эпителия в раковые длится порядка 28 лет. Чем площадь поражения больше, тем риск плоскоклеточного рака выше.
Лечение
На основании данных диагностики доктор подбирает терапию. В зависимости от характера течения патологии проводят консервативное лечение или операцию. Консервативное заключается в том, что причину и симптомы болезни устраняют медикаментозно.
Обычно доктора назначают антибиотики курсом до трех месяцев. В период терапии делают бакпосев урины. При необходимости схему корректируют. Врачи используют противомикробные средства с минимальным набором побочных действий. Например:
Также применяются противовоспалительные препараты. Например, выраженным противоотечным и противовоспалительным свойством обладает гормон Преднизолон. Выписывают пациенту иммуномодуляторы Интерферон или Лавомакс.
Действенны инстилляции. Орошения проводят растворами, которые выступают аналогами природных мукополисахаридов. Они защищают слизистую пузыря от микробов и мочевой кислоты. Вводят такие средства через катетер. Длительность курса зависит от выраженности воспаления. Применяют Хондроитин сульфат, Гепарин и Гиалуроновую кислоту.
Прогноз
Прогноз лейкоплакии зависит от своевременности и правильности лечения. Без терапии метаплазия может переродиться в рак. Даже если лечение прошло успешно, пациенту рекомендуется регулярно проходить обследование. Поскольку существует риск рецидива.
Также лейкоплакия может осложняться:
- Утратой способности мышц органа удерживать урину.
- Недостаточностью почек, которая часто является причиной летального исхода.
Поэтому важно вовремя выявлять болезнь и проходить лечение. Устранение факторов болезни, контроль состояния, правильная терапия – залог хорошего здоровья.
Источники:
http://dr-gorohov.ru/articles/metaplaziya-pri-hronicheskom-cistite.php
http://uran.help/diseases/lejkoplakiya-mochevogo-puzyrya.html
http://pochkizdorov.ru/ploskokletochnaya-metaplaziya-mochevogo-puzyrya-simptomy-lechenie-i-prognoz/